Obwohl die Diagnose einer epithelialen Basalmembrandystrophie nicht schwer zu stellen ist, kann es eine Herausforderung sein, die richtige Behandlungsmethode für die Fälle zu finden, die sie rechtfertigen. In diesem Artikel geben Hornhaut-Experten einen Überblick über ihre Herangehensweise bei der Behandlung dieser Fälle und erläutern, wie die Art und der Schweregrad der Symptome in ihren Entscheidungsprozess einfließen.
Wann behandeln
Die meisten Patienten mit Epithelbasalmembran-Dystrophie haben keine Schmerzen oder visuellen Symptome und benötigen keine Behandlung, aber einige Fälle erfordern Ihren Eingriff. Die Symptome reichen von Hornhauterosion bis hin zu Schmerzen und Diplopie, sagen Chirurgen.
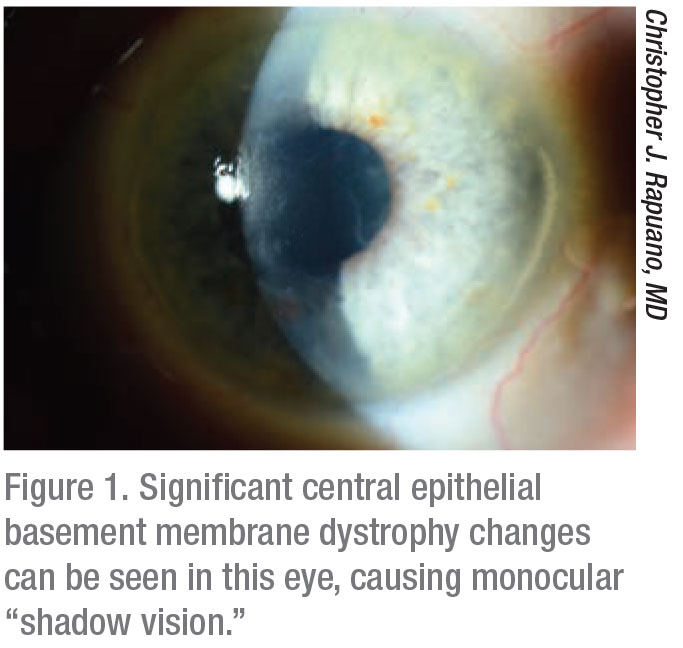
„Epitheliale Basalmembran-Dystrophie kann sich mit ein paar verschiedenen Symptomen manifestieren“, sagt Raymond Stein, MD aus Toronto. „Sie kann das Sehvermögen beeinträchtigen, wenn die abnorme epitheliale Basalmembran über der Pupille erscheint. Das andere, wahrscheinlich häufigere Symptom ist, dass Patienten wiederkehrende Hornhauterosionen haben können, bei denen die Epithelzellen von der Hornhaut abplatzen und starke Schmerzen verursachen.“
Christopher J. Rapuano, MD, Chief of Wills Eye Hospital Cornea Service in Philadelphia, stimmt dem zu. „Patienten mit diesen beiden Hauptsymptomen klagen oft über schlechtes Sehen oder ‚Doppeltsehen'“, bemerkt er. „Die Unregelmäßigkeiten können das verursachen, was ich ‚Schattensehen‘ nenne, weil die Patienten ein Bild mit einem Schatten daneben sehen, im Gegensatz zu zwei gleich deutlichen Bildern. Zusätzlich zu den visuellen Symptomen kann dieser Zustand auch wiederkehrende Erosionen verursachen. Schmerzen durch irreguläres loses Epithel treten typischerweise nachts oder beim Aufwachen am Morgen auf. Dies liegt daran, dass die epitheliale Basalmembran-Dystrophie dazu führt, dass die Epithelschicht nicht richtig haftet. Es kann für ein paar Sekunden nach dem Aufwachen schmerzhaft sein oder es kann einen großen Kratzer auf der Hornhaut verursachen, der tagelang schmerzhaft sein kann.“
Michael B. Raizman, MD, der in Boston praktiziert, sagt, dass es noch einen dritten Grund für die Behandlung gibt. „Ich behandle auch, wenn die Basalmembran-Dystrophie meine Fähigkeit beeinträchtigt, eine Linsen-Implantat-Stärke vor der Operation zu berechnen“, fügt er hinzu.
Dr. Rapuano fügt hinzu, dass viele Patienten eine asymptomatische epitheliale Basalmembran-Dystrophie in der Hornhautperipherie haben. „Wenn sie keine schmerzhaften Episoden haben, muss man nichts dagegen tun“, sagt er. „Aber wenn sie visuelle Symptome oder wiederkehrende Erosionen haben, dann müssen wir danach suchen. Eine Möglichkeit, dies zu tun, ist die Instillation von Fluorescein und die Suche nach einer negativen Färbung, bei der man das Fluorescein einbringt und mit kobaltblauem Licht nachsieht, um zu sehen, wo die leichte klumpige Beule das Epithel von der Hornhaut abhebt, und der gelbe Farbstoff wird von diesen Bereichen quasi abgezogen. Es hebt im Grunde das Problem der epithelialen Basalmembran-Dystrophie hervor. Ich würde vorschlagen, dass Sie, wenn Sie ein Epithelbasalmembran-Dystrophie-Problem vermuten, es aber nicht wirklich sehen können, Fluorescein einführen und nach negativer Färbung suchen. Wenn es eine negative Färbung in der Sehachse gibt, dann könnte es die Ursache für die visuellen Symptome sein. Wenn es eine negative Färbung bei einem Patienten mit rezidivierenden Erosionen gibt, dann könnte das ein Bereich sein, in dem sie kürzlich eine Erosion hatten“, sagt er.
Behandlung
Visuelle Beschwerden können medikamentös oder durch Entfernung des betroffenen Epithelbereichs behandelt werden.
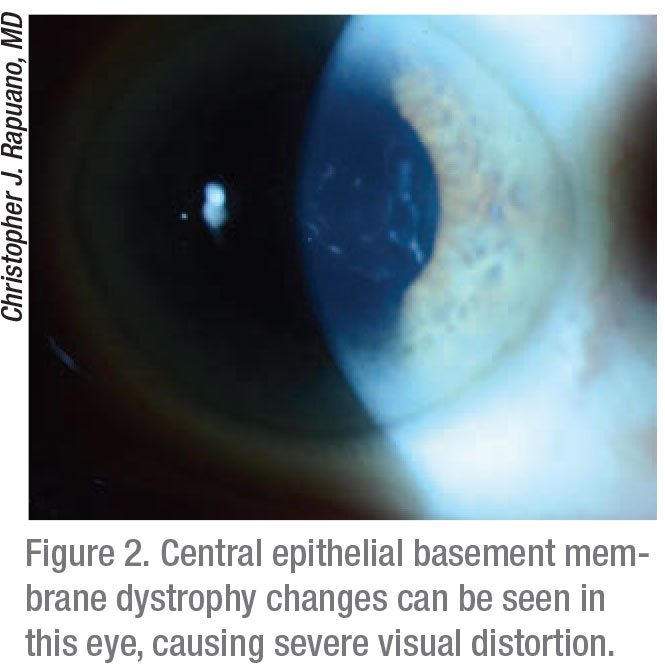
Dr. Rapuano stimmt dem zu. „Wenn die Sicht durch eine ‚klumpige, holprige‘ Hornhaut in der Mitte unregelmäßig ist, kann man es mit einer Schmierung versuchen, die normalerweise nicht viel bringt“, sagt er. „Im Grunde genommen müssen Sie es entfernen. Sie können ein einfaches Epithel-Débridement durchführen, bei dem Sie einfach das gesamte lose Epithel abkratzen. Das funktioniert normalerweise gut. Manchmal bleibt eine mikroskopisch kleine, unregelmäßige Basalmembran unter dem Epithel zurück, und wenn Sie diese entfernen möchten, können Sie einen Diamantfräser verwenden. Normalerweise entferne ich das Epithel und schleife dann die Hornhaut fünf bis 10 Sekunden lang vorsichtig ab. Dadurch wird ein Teil der mikroskopischen Basalmembran entfernt, die sich dort befindet. Dann behandle ich den Patienten mit einer bandagierten weichen Kontaktlinse, antibiotischen Tropfen, Gleitmittel, Eispackungen gegen die Schmerzen und Schmerztabletten – die auch Narkotika enthalten können. Dann sehe ich die Patienten am nächsten Tag und dann ein paar Tage später. Normalerweise nehme ich die Kontaktlinse am vierten oder fünften Tag heraus, und der Epitheldefekt ist abgeheilt. Aber dann tragen sie noch drei bis sechs Monate lang jede Nacht eine Salbe auf, damit sich das Epithel festsetzen kann.“
Dr. Raizman verwendet entweder eine runde Klinge, einen Spatel, eine Diamantfräse oder einen Excimer-Laser, um das Epithel bis zur Bowman-Schicht zu entfernen. „Wenn ich das Epithel entferne, um die Sehqualität zu verbessern oder eine glattere Hornhaut zu schaffen, um genauere Keratometermessungen vor der Operation zu ermöglichen, bevorzuge ich eine runde Metallklinge, und ich schabe das Epithel ab, ohne die Bowman-Schicht zu beeinträchtigen“, erklärt er. „Ich entferne in der Regel zwischen 5 und 7 mm des Epithels in der Mitte. Ich entferne etwas mehr, wenn ich dies für Linsenberechnungen mache, weil die mittlere Peripherie meine Keratometrie-Messwerte beeinflussen kann. Wenn ich es einfach mache, damit der Patient besser sieht, dann kann ich, abhängig von der Größe seiner Pupille, manchmal damit auskommen, nur 4 oder 5 mm in der Mitte zu entfernen. Außerdem ist die Basalmembrandystrophie gelegentlich mit Salzmann-Knötchen verbunden, die sich in der mittleren Peripherie oder sogar in der Peripherie befinden, und obwohl die Knötchen außerhalb der Sehachse liegen, können sie den Tränenfilm stören und das Sehen oder die Keratometriemessung beeinträchtigen. Also muss ich manchmal auch Knötchen entfernen, die mehr in der Peripherie liegen. Ich entferne auch diese mit der Klinge.“
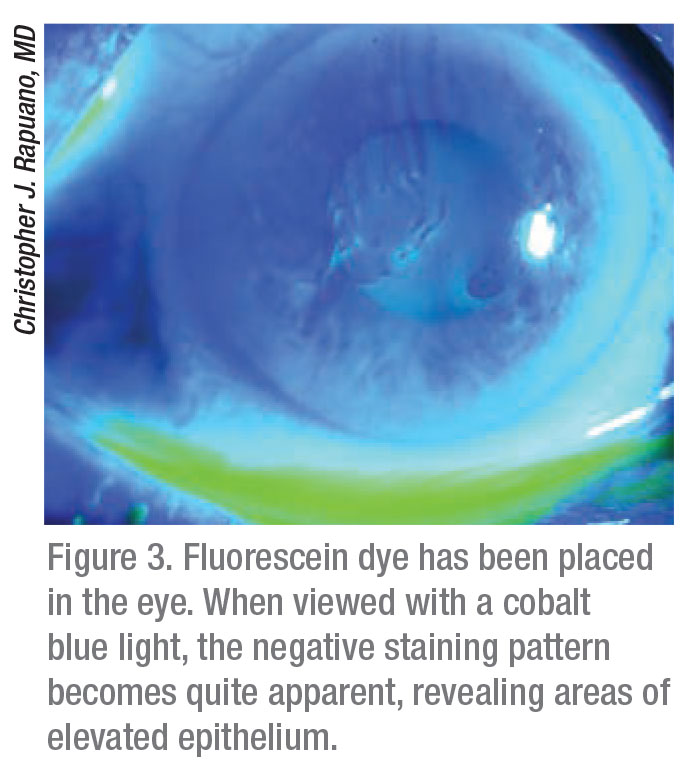
Bei Patienten mit rezidivierenden Hornhauterosionen, sagt Dr. Stein, versucht er zuerst die medizinische Behandlung. „Typischerweise verwenden wir hypertone Salzlösungen“, erklärt er. „Ich verwende zum Beispiel ein Medikament namens Muro 128 (Bausch + Lomb), das es sowohl in Tropfen- als auch in Salbenform gibt. Es entzieht dem Epithel Wasser und verringert die Schwellung des Epithels, was zu einem Rückgang der Hornhauterosionen führt. Das ist die Hauptstütze der Behandlung.“
Leider haben viele Patienten immer wiederkehrende Hornhauterosionen, die sie bei ihren täglichen Aktivitäten zu stören beginnen. „Es ist eine Sache, einmal alle sechs Monate eine Erosion zu haben, aber wenn die Erosionen mehrmals im Monat auftreten und der Schmerz 15 bis 30 Minuten oder länger anhält, dann brauchen die Patienten eine zusätzliche Behandlung, die typischerweise eine oberflächliche Keratektomie ist“, sagt Dr. Stein. „Im Operationssaal, bei eingesetztem Lidspekulum und unter örtlicher Betäubung, verwende ich einen Merocel-Spieß und berühre nur das Epithel. Wenn es locker ist, lässt es sich sehr leicht ablösen. Wenn das Epithel normal ist, haftet es ziemlich fest. Wir entfernen im Wesentlichen das Epithel, das wirklich lose ist, und wir verwenden oft einen Diamantpolierer, um die Oberfläche der Bowman-Schicht zu polieren. Nach diesem sehr schnellen Eingriff träufeln wir ein Antibiotikum und einen nicht-steroidalen Tropfen ein und setzen dem Patienten eine weiche Kontaktlinse mit Verband ein, die wir typischerweise für ein paar Wochen an Ort und Stelle lassen. Und mit dieser Behandlung ist die Wahrscheinlichkeit eines dauerhaften Erfolgs sehr hoch. Wir haben festgestellt, dass etwa 85 Prozent der Patienten danach keine erneuten Erosionen haben. Die verbleibenden 15 Prozent können immer noch Erosionen haben, aber in den meisten Fällen sind sie weniger schwerwiegend und seltener.“
Bei wiederkehrenden Hornhauterosionen versucht Dr. Raizman zunächst auch ein einfaches Debridement. „Meiner Erfahrung nach ist das aber nur in etwa 50 Prozent der Fälle effektiv“, sagt er. „Ich mag die anteriore Stromapunktur bei Erosionen, wenn die rezidivierenden Erosionen außerhalb der Sehachse liegen. Ich ziehe es vor, keine Punktion in der Sehachse durchzuführen, weil die Punktion Narben erzeugt, die dauerhaft sein können. Diese Narben sind zwar oft nicht visuell signifikant, aber sie können es sein. Da die Ergebnisse nicht vorhersehbar sind, würde ich bei Erosionen in der Sehachse lieber eine Diamantfräse oder einen Excimer-Laser verwenden, um diese zu behandeln. Ich denke, dass der Excimer-Laser sicherer ist, weil er die Bowman-Schicht kontrollierter und gleichmäßiger entfernt. Der Nachteil ist, dass der Laser teurer ist und die Krankenkassen in der Regel nicht dafür aufkommen, so dass die Patienten aus eigener Tasche zahlen müssen; es gibt Kosten für den Chirurgen, um den Laser zu verwenden, die an den Patienten weitergegeben werden müssen.
„Die Diamantfräse ist kostengünstig, einfach und leicht in der Praxis zu verwenden“, fährt Dr. Raizman fort. „Wenn die Fräse jedoch zu aggressiv eingesetzt wird, kann man in einigen Bereichen mehr von der Bowman-Schicht entfernen als in anderen oder sogar etwas Stroma abtragen, und das kann einen unregelmäßigen Astigmatismus erzeugen und manchmal die Sehkraft des Patienten beeinträchtigen. Aber ich sollte betonen, dass die Fräse recht praktisch ist und es nicht schwer ist, sie sicher zu verwenden, so dass sie oft eine gute Wahl für Chirurgen ist, die keinen Zugang zum Excimer-Laser haben oder für Patienten, die ihn sich nicht leisten können.“
Dr. Raizman fügt hinzu, dass, während das Debridement in diesen Fällen etwa 50 Prozent effektiv ist, der Excimer-Laser 90 bis 95 Prozent effektiv ist, um die rezidivierenden Erosionen mit einer einzigen Behandlung zu lösen. „Ich habe persönlich nicht genug Erfahrung mit der Diamantfräse, aber aus der medizinischen Literatur geht hervor, dass sie wahrscheinlich genauso effektiv ist wie der Excimer-Laser“, sagt er.
Bei rezidivierenden Erosionen bevorzugt Dr. Rapuano die Behandlung mit der Diamantfräse. „Man kann eine phototherapeutische Keratektomie mit dem Excimer-Laser durchführen, aber das tue ich normalerweise nicht“, sagt er. „Ich verwende in der Regel die Diamantfräse, die meiner Meinung nach genauso effektiv ist wie der Excimer-Laser und viel schneller, einfacher zu terminieren und weniger teuer. Wenn Sie jedoch im vorderen Teil der Hornhaut aufgrund mehrerer Erosionen eine Vernarbung haben, können Sie eine phototherapeutische Keratektomie mit dem Excimer-Laser durchführen. In diesem Fall entferne ich das Epithel und verwende dann den Excimer-Laser, anstatt es mit einer Diamantfräse zu polieren. Das Schöne am Excimer ist, dass er einen großen Bereich ziemlich gleichmäßig polieren kann.“
Perlen
Nach Ansicht von Dr. Stein sollten refraktive Chirurgen immer auf eine epitheliale Basalmembran-Dystrophie achten. Die meisten Patienten mit dieser Erkrankung sind asymptomatisch, aber sie kann einen erheblichen Einfluss auf das Ergebnis der refraktiven Chirurgie haben. „Wenn Patienten eine epitheliale Basalmembrandystrophie haben, sind sie mit einer PRK viel besser dran als mit einer LASIK“, sagt er. „Wenn sie ein loses Epithel haben, das unentdeckt bleibt, und sie sich einer LASIK unterziehen, kann das Epithel während des Eingriffs abplatzen, und die Heilung kann sehr verzögert sein. Es ist also wichtig, Fälle von Epithelbasalmembran-Dystrophie bei Patienten auszuschließen, die an einer Laser-Sehkorrektur interessiert sind. Oft ist die beste Methode die Verwendung von Fluorescein-Farbstoff und blauem Licht mit der Spaltlampe, um nach abnormalen Auflösungen in fokalen Bereichen der Hornhaut zu suchen. Das ist sehr suggestiv für eine epitheliale Basalmembran-Dystrophie.“ Er fügt hinzu, dass alle LASIK-Chirurgen nach der Vorgeschichte der Patienten mit Hornhauterosionen fragen müssen.
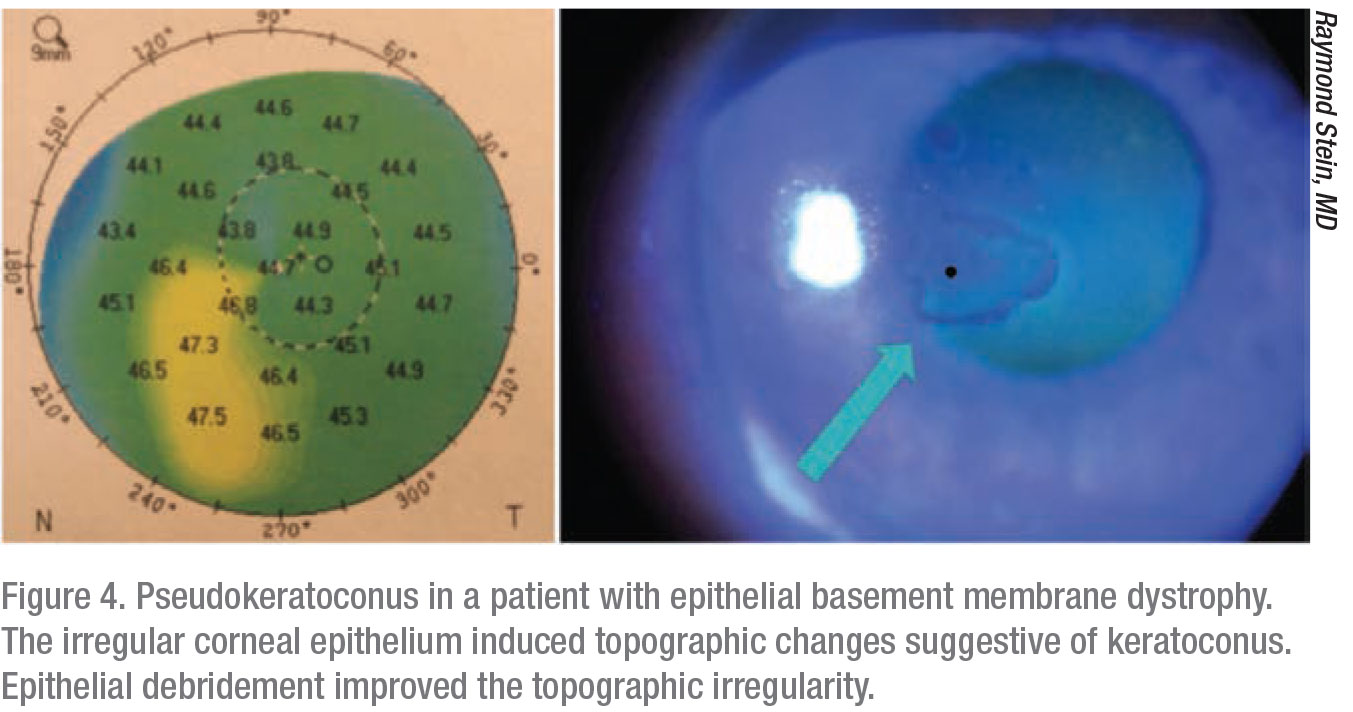
Epitheliale Basalmembran-Dystrophie kann auch andere Erkrankungen imitieren. „Diese Patienten können eine falsche Ektasie oder einen Pseudokeratokonus haben, und es ist sehr wichtig, dass der Chirurg erkennt, dass es sich nicht um einen Keratokonus oder eine pellucide marginale Degeneration, sondern tatsächlich um eine epitheliale Basalmembrandystrophie handelt“, sagt Dr. Stein, „und sie benötigen keine Hornhautvernetzung. Der Rest der Hornhaut ist völlig normal, und diese Patienten brauchen keine Hornhautversteifung.“
Dr. Raizman fügt hinzu, dass er viele Patienten mit anteriorer Basalmembrandystrophie zur Behandlung vor einer Kataraktoperation überwiesen bekommt, weil die Keratometermesswerte etwas unregelmäßig sind. „Diese Patienten sagen oft, dass es sie nicht wirklich stört, nach der Operation eine Brille zu tragen“, sagt er. „Sie suchen nicht unbedingt nach der besten unkorrigierten Sicht nach der Kataraktoperation. Und in diesem Fall, wenn die Sicht durch die Basalmembrandystrophie nicht signifikant beeinträchtigt ist, gibt es nicht wirklich einen Grund, ein Débridement vor der IOL-Berechnung durchzuführen. Aber für Patienten, die die bestmögliche unkorrigierte Sicht wollen und ein bestimmtes refraktives Ergebnis anstreben, sollten diese Patienten ein Débridement vor der Messung der Hornhaut durchführen lassen. Mein Punkt ist, dass es nicht obligatorisch ist, also nicht bei jedem Patienten durchgeführt werden muss. Es hängt von den postoperativen Bedürfnissen des Patienten ab.“ REVIEW
Keiner der im Artikel zitierten Ärzte hat ein finanzielles Interesse an einem der genannten Produkte oder Verfahren.