Aunque la distrofia de la membrana basal epitelial no es difícil de diagnosticar, decidir el tratamiento adecuado para los casos que lo justifican puede ser un reto. En este artículo, los expertos en córnea revisan sus enfoques para el manejo de estos casos, y cómo el tipo y la gravedad de los síntomas juegan en su proceso de toma de decisiones.
Cuándo tratar
La mayoría de los pacientes con distrofia de la membrana basal epitelial no experimentan dolor o síntomas visuales y no requieren tratamiento, pero algunos casos requerirán su intervención. Los síntomas van desde la erosión corneal hasta el dolor y la diplopía, dicen los cirujanos.
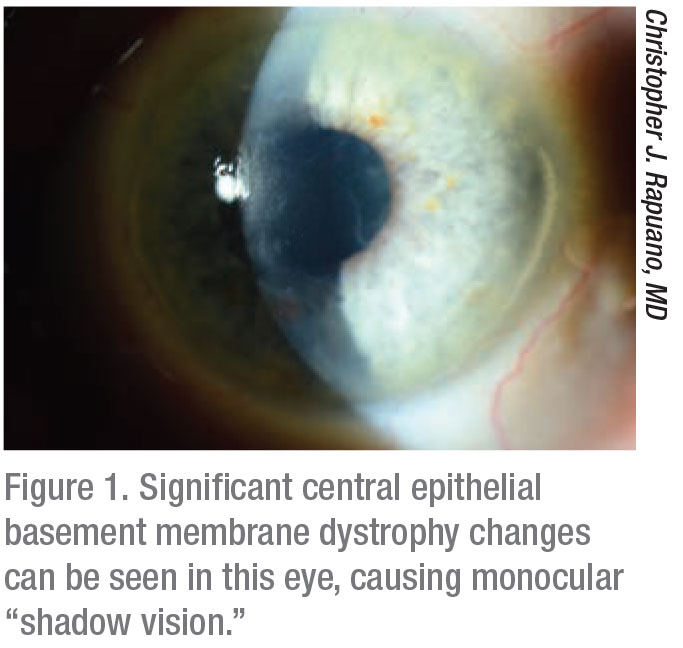
«La distrofia de la membrana basal epitelial puede manifestarse con unos cuantos síntomas diferentes», dice el doctor Raymond Stein, de Toronto. «Puede interferir en la visión cuando la membrana basal epitelial anormal aparece sobre la pupila. El otro síntoma, probablemente más común, es que los pacientes pueden tener erosiones corneales recurrentes en las que las células epiteliales se desprenden de la córnea, causando un dolor intenso.»
El Dr. Christopher J. Rapuano, Jefe del Servicio de Córnea del Wills Eye Hospital de Filadelfia, está de acuerdo. «Los pacientes con estos dos síntomas principales suelen quejarse de mala visión o «visión doble»», señala. «Las irregularidades pueden causar lo que yo llamo ‘visión de sombra’, porque los pacientes ven una imagen con una sombra al lado, en lugar de dos imágenes igualmente distintas». Además de los síntomas visuales, esta enfermedad también puede provocar erosiones recurrentes. El dolor provocado por el epitelio suelto irregular suele presentarse por la noche o al despertarse por la mañana. Esto se debe a que la distrofia de la membrana basal epitelial hace que la capa epitelial no se adhiera correctamente. Puede ser doloroso durante sólo unos segundos después de despertarse o puede causar un gran arañazo en la córnea que puede ser doloroso durante días.»
El doctor Michael B. Raizman, que ejerce en Boston, dice que hay una tercera razón para tratar. «También trato cuando la distrofia de la membrana basal afecta a mi capacidad para calcular la potencia de un implante de lente antes de la cirugía», añade.
El Dr. Rapuano añade que muchos pacientes tienen distrofia de la membrana basal epitelial asintomática en la periferia corneal. «Si no tienen episodios dolorosos, no hay que hacer nada al respecto», dice. «Pero, una vez que tienen síntomas visuales o erosiones recurrentes, entonces hay que ir a buscarla. Una forma de hacerlo es instilar fluoresceína y luego buscar la tinción negativa, en la que se pone la fluoresceína y se mira con la luz azul cobalto para ver dónde la leve protuberancia levanta el epitelio de la córnea, y el colorante amarillo se desprende de esas áreas. Básicamente destaca el problema de distrofia de la membrana basal epitelial. Yo sugeriría que si usted sospecha un problema de distrofia de la membrana basal epitelial, pero usted realmente no puede verlo, ponga fluoresceína y busque una tinción negativa. Si hay tinción negativa en el eje visual, entonces podría estar causando síntomas visuales. Si hay una tinción negativa en un paciente con erosiones recurrentes, entonces podría ser un área en la que han tenido una erosión reciente», dice.
Cómo tratar
Las molestias visuales pueden tratarse médicamente o extirpando la parte del epitelio afectada.
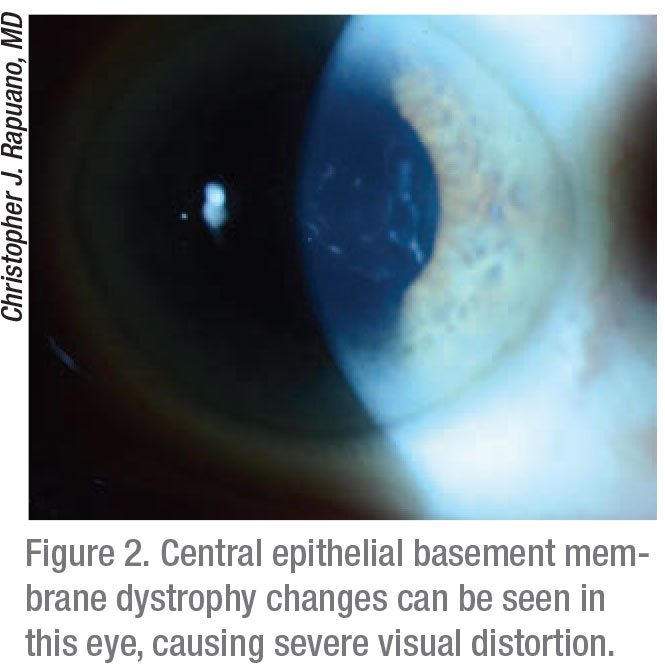
El doctor Rapuano está de acuerdo. «Si la visión es irregular por una córnea ‘abultada’ justo en el centro, se puede intentar la lubricación, que no suele hacer mucho», dice. «Básicamente, hay que eliminarla. Se puede hacer un simple desbridamiento epitelial, en el que se raspa todo el epitelio suelto. Esto suele funcionar bien. A veces, queda una membrana basal irregular microscópica debajo del epitelio, y si se quiere eliminar, se puede utilizar un pulidor de fresas de diamante. Por lo general, quito el epitelio y luego lijo la córnea suavemente durante cinco o diez segundos. Esto elimina cualquier parte de la membrana basal microscópica que esté allí. A continuación, trato al paciente con una lente de contacto blanda vendada, gotas de antibiótico, lubricación, bolsas de hielo para el dolor y pastillas para el dolor, que pueden incluir narcóticos. Luego, veo a los pacientes al día siguiente y un par de días después. Por lo general, les quito la lente de contacto al cuarto o quinto día, y el defecto epitelial estará curado. Pero luego siguen usando una pomada todas las noches durante tres o seis meses, para que el epitelio se adhiera».
El Dr. Raizman utiliza una cuchilla redonda, una espátula, una fresa de diamante o un láser excimer para eliminar el epitelio hasta la capa de Bowman. «Si estoy eliminando el epitelio para mejorar la calidad de la visión o para crear una córnea más lisa que permita lecturas de queratometría más precisas antes de la cirugía, prefiero utilizar una cuchilla metálica redonda, y raspo el epitelio sin afectar a la capa de Bowman», explica. «Por lo general, quito entre 5 y 7 mm del epitelio en el centro. Retiro un poco más cuando lo hago para calcular las lentes porque la periferia media puede afectar a mis lecturas de queratometría. Si lo hago simplemente para que el paciente vea mejor, entonces, dependiendo del tamaño de su pupila, a veces puedo salirme con la suya quitando sólo 4 o 5 mm centralmente. Además, la distrofia de la membrana basal se asocia ocasionalmente con nódulos de Salzmann, que están en la periferia media o incluso en la periferia, y a pesar de que los nódulos están fuera del eje visual, pueden perturbar la película lagrimal y pueden afectar a la visión o a la medición de la queratometría. Por lo tanto, a veces tengo que eliminar también los nódulos que son más periféricos. También los elimino con la cuchilla».
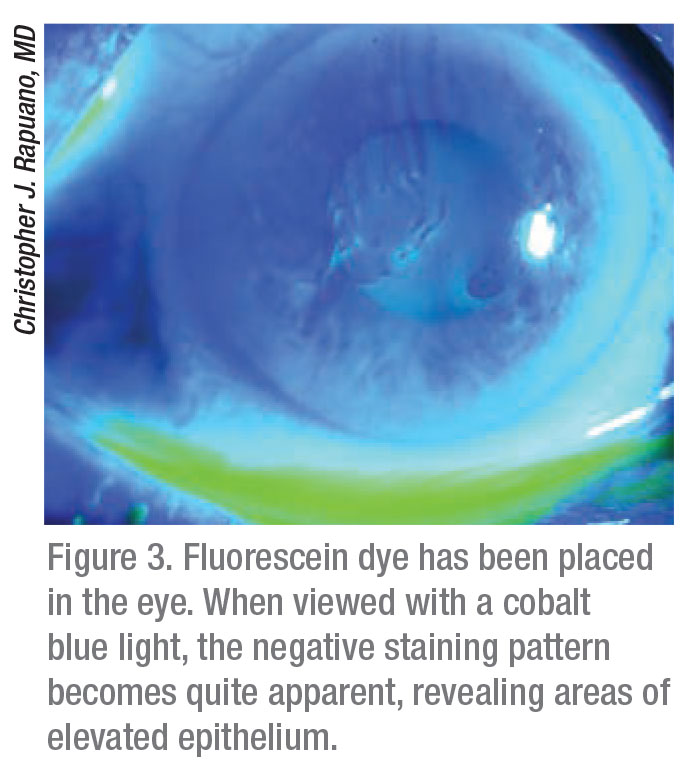
Para los pacientes con erosiones corneales recurrentes, el Dr. Stein dice que primero intenta el tratamiento médico. «Normalmente, utilizamos soluciones salinas hipertónicas», explica. «Por ejemplo, utilizo un medicamento llamado Muro 128 (Bausch + Lomb), que viene en forma de gotas y de pomada. Extrae el agua del epitelio y disminuye la inflamación epitelial, lo que se traduce en una disminución de las erosiones corneales. Ese es el pilar del tratamiento»
Desgraciadamente, muchos pacientes tienen erosiones corneales recurrentes que empiezan a interferir en sus actividades diarias. «Una cosa es tener una erosión una vez cada seis meses, pero si las erosiones se están produciendo varias veces cada mes, y el dolor es persistente durante 15 a 30 minutos o más, entonces los pacientes necesitan un tratamiento adicional, que suele ser la queratectomía superficial», dice el Dr. Stein. «En el quirófano, con un espéculo del párpado colocado, bajo anestesia tópica, utilizo una lanza de Merocel y sólo toco el epitelio. Si está suelto, se desprende muy fácilmente. Si el epitelio es normal, es bastante adherente. Básicamente quitamos el epitelio que está muy suelto, y a menudo utilizamos un pulidor de diamantes para pulir la superficie de la capa de Bowman. A este procedimiento tan rápido le sigue la instilación de una gota de antibiótico y una gota no esteroidea, y a continuación le colocamos al paciente una lente de contacto blanda vendada, que mantenemos normalmente durante unas semanas. Y con ese tratamiento, hay una probabilidad muy alta de éxito permanente. Hemos comprobado que alrededor del 85% de los pacientes no tienen erosiones recurrentes después de eso. El 15 por ciento restante podría seguir teniendo algunas erosiones, pero, en la mayoría de los casos, son menos graves y menos frecuentes.»
Para las erosiones corneales recurrentes, el Dr. Raizman también intenta primero un simple desbridamiento. «Sin embargo, según mi experiencia, eso sólo es eficaz en un 50 por ciento de las ocasiones», dice. «Me gusta la punción del estroma anterior para las erosiones si las erosiones recurrentes están fuera del eje visual. Prefiero no hacer la punción en el eje visual porque la punción crea cicatrices que pueden ser permanentes. Aunque esas cicatrices no suelen ser visualmente significativas, pueden serlo. Como los resultados son imprevisibles, si hay erosiones en el eje visual, prefiero utilizar una fresa de diamante o un láser excimer para tratarlas. Creo que el láser excimer es más seguro porque hay una eliminación más controlada de la capa de Bowman y una eliminación más uniforme. El inconveniente es que el láser es más caro, y el seguro no suele pagarlo, por lo que los pacientes tienen que pagarlo de su bolsillo; hay un coste para el cirujano por usar el láser que tiene que repercutir en el paciente.
«La fresa de diamante es barata, sencilla y fácil de usar en la consulta», continúa el Dr. Raizman. «Sin embargo, si la fresa se utiliza de forma demasiado agresiva, se puede eliminar más capa de Bowman en unas zonas que en otras o incluso eliminar algo de estroma, y eso puede crear un astigmatismo irregular y afectar a la visión del paciente en ocasiones. Pero debo destacar que la fresa es bastante práctica, y no es difícil utilizarla de forma segura, por lo que suele ser una buena opción para los cirujanos que no tienen acceso al láser excimer o para los pacientes que no pueden permitírselo.»
El Dr. Raizman añade que mientras que el desbridamiento tiene una eficacia de alrededor del 50 por ciento en estos casos, el láser excimer tiene una eficacia del 90 al 95 por ciento para resolver las erosiones recurrentes con un único tratamiento. «Personalmente no tengo suficiente experiencia con la fresa de diamante, pero según la literatura médica, probablemente sea igual de eficaz que el láser excimer», dice.
Para las erosiones recurrentes, el Dr. Rapuano prefiere un tratamiento con fresa de diamante. «Se puede realizar una queratectomía fototerapéutica con láser excimer, pero yo no suelo hacerlo», dice. «Suelo utilizar la fresa de diamante, que me parece tan eficaz como el láser excimer y mucho más rápida, más fácil de programar y menos costosa. Sin embargo, si tiene alguna cicatriz en la parte anterior de la córnea debido a múltiples erosiones, entonces puede hacer una queratectomía fototerapéutica con láser excimer. En ese caso, quito el epitelio y luego, en lugar de usar una fresa de diamante para pulirlo, uso el láser excimer. Lo bueno del excimer es que puede pulir un área grande de forma bastante uniforme».
Perlas
Según el Dr. Stein, los cirujanos refractivos deberían buscar siempre la distrofia de la membrana basal epitelial. La mayoría de los pacientes con esta condición son asintomáticos, pero puede tener un impacto significativo en el resultado de la cirugía refractiva. «Si los pacientes tienen distrofia de la membrana basal epitelial, es mucho mejor que se sometan a PRK que a LASIK», afirma. «Si tienen epitelio suelto que no se detecta y se someten a LASIK, el epitelio puede desprenderse durante el procedimiento y la curación puede retrasarse mucho. Por tanto, es importante descartar los casos de distrofia de la membrana basal epitelial en los pacientes interesados en la corrección visual con láser. A menudo, la mejor manera es el uso de tinte de fluoresceína y una luz azul utilizando la lámpara de hendidura para buscar una ruptura anormal en áreas focales de la córnea. Eso es muy sugestivo de distrofia de la membrana basal epitelial». Añade que todos los cirujanos de LASIK deben preguntar sobre los antecedentes de erosiones corneales de los pacientes.
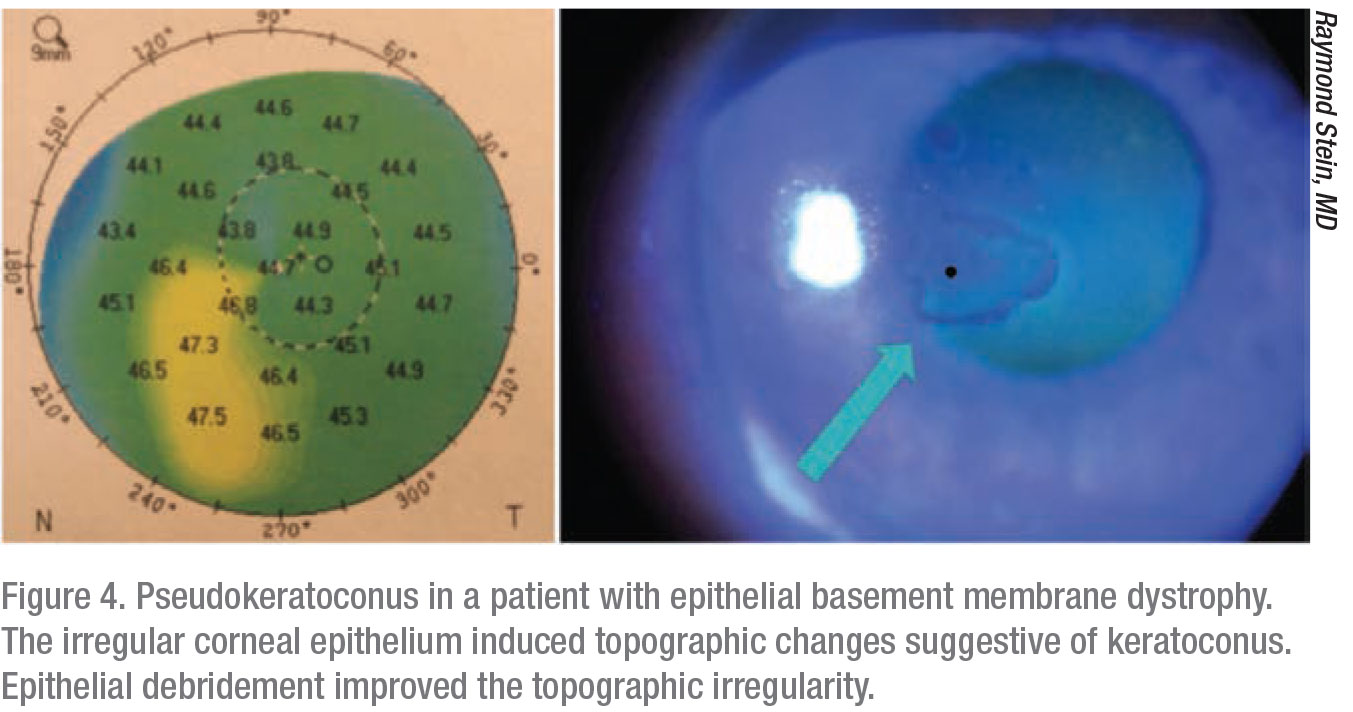
La distrofia de la membrana basal epitelial también puede simular otras afecciones. «Estos pacientes pueden tener una falsa ectasia o un pseudoqueratocono, y es muy importante que el cirujano identifique que no se trata de un queratocono o de una degeneración marginal pelúcida, sino que en realidad es una distrofia de la membrana basal epitelial», dice el Dr. Stein, «y no requieren reticulación corneal». El resto de la córnea es totalmente normal, y estos pacientes no necesitan endurecimiento corneal.»
El Dr. Raizman añade que le remiten muchos pacientes con distrofia de la membrana basal anterior para que los trate antes de la cirugía de cataratas porque las lecturas de la queratometría son un poco irregulares. «Estos pacientes suelen decir que no les importa llevar gafas después de la operación», dice. «No buscan necesariamente la mejor visión sin corregir después de la operación de cataratas. Y en ese caso, si la visión no se ve significativamente afectada por la distrofia de la membrana basal, no hay realmente una razón para hacer un desbridamiento antes de los cálculos de la LIO. Pero en el caso de los pacientes que quieren la mejor visión posible sin corregir y buscan un resultado refractivo específico, esos pacientes deben someterse a un desbridamiento antes de medir la córnea. Lo que quiero decir es que no es obligatorio, por lo que no tiene que hacerse en todos los pacientes. Depende de las necesidades postoperatorias del paciente». REVISIÓN
Ninguno de los médicos citados en el artículo tiene interés financiero en alguno de los productos o procedimientos mencionados.