Este curso foi publicado na edição de Novembro de 2015 e expira a 20 de Novembro de 2018. Os autores não têm conflitos de interesses comerciais a revelar. Esta actividade de auto-estudo de 2 horas de crédito é mediada electronicamente.
OBJECTIVOS EDUCATIVOS
Após a leitura deste curso, o participante deverá ser capaz de:
- Identificar os locais anatómicos do nervo alveolar inferior.
- Discutir a administração do bloqueio do nervo alveolar inferior.
Explicar o importante papel desempenhado pelos higienistas dentários na administração de anestesia local.
Gestão da dor dentária requer uma compreensão completa da anatomia da cabeça e pescoço. Como a prática actua na maioria dos estados – excluindo apenas Alabama, Delaware, Geórgia, Mississippi, Carolina do Norte, e Texas – os higienistas dentários podem administrar anestesia local, as aptidões e a confiança para realizar a gestão da dor são comuns entre os profissionais de higiene dentária. Dos 44 estados e do Distrito de Columbia que permitem aos higienistas dentários administrarem anestesia local, todos menos dois – Nova Iorque e Carolina do Sul – os higienistas dentários autorizados a administrar o bloqueio do nervo alveolar inferior (IANB), vulgarmente referido como o bloqueio mandibular.1
Higienistas dentários necessitam frequentemente de fornecer anestesia local profunda para assegurar o conforto do paciente durante a instrumentação periodontal. O IANB é considerado um verdadeiro bloqueio nervoso porque a solução é depositada perto de um grande tronco nervoso, resultando em anestesia regional. Tendo em conta o osso cortical denso em áreas molares, o IANB é muitas vezes uma escolha melhor do que a infiltração anestésica local quando se trata de obter anestesia mandibular apropriada.2 Infelizmente, esta abordagem frequentemente utilizada continua a desafiar os clínicos porque os bloqueios mandibulares são por vezes incompletos, provavelmente o resultado de anatomias variáveis do paciente ou de técnicas deficientes.
A divisão mandibular (V3) do nervo trigémeo sai do crânio através do forame oval e divide-se em divisões posteriores e anteriores. A divisão anterior é principalmente motora, permitindo os músculos da mastigação; contudo, o nervo vestibular é um ramo maioritariamente sensorial. É anestesiado quando se deseja anestesia dos aspectos vestibulares dos molares e pré-molares mandibulares.3 A divisão posterior do nervo mandibular é principalmente sensorial e inclui os nervos lingual, alveolar inferior e auriculotemporal (Figura 1). O nervo alveolar inferior divide-se ainda mais em dois ramos terminais dentro do canal mandibular próximo dos pré-molares: os nervos mentais e incisivos.3
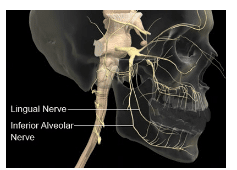
IMAGENS MÉDICAS, GRUPO UNIVERSAL DE IMAGENS/SCIENCE PHOTO LIBRARY
O nervo alveolar inferior percorre o espaço infratemporal, medial ao músculo pterigóides lateral, e passa através do espaço pterigomandibular junto ao ligamento esfenomandibular e à superfície medial do ramo mandibular.4 Aqui, o nervo alveolar inferior entra no forame mandibular, que é delimitado pela lingula-uma protuberância óssea que serve de ligação ao ligamento esfenomandibular.5 Uma vez dentro do canal, o nervo inerva cada dente através dos apices radiculares.2 Movendo-se anteriormente no canal mandibular, divide-se ainda mais nos ramos nervosos mentais e incisivos. O primeiro inerva os dentes anteriores até à linha média, o segundo proporciona uma inervação sensorial ao lábio inferior do mesmo lado.5 Um IANB típico também anestesia o nervo lingual.4 O IANB fornece anestesia aos dentes mandibulares até à linha média, corpo da mandíbula, inferior ao ramo, mucoperiósteo bucal anterior ao forame mental, dois terços anteriores da língua, chão da cavidade oral, e tecidos moles linguais e periósteo.6 A artéria maxilar também viaja ao longo do trajeto do IANB nos espaços infratemporal e pterigomandibular. Um ramo terminal da artéria carótida, a artéria alveolar inferior, e a veia alveolar inferior também podem ser encontrados neste espaço.4
LANDMARKS
A compreensão da localização do forame mandibular é importante para a administração eficaz do IANB. A área alvo é o nervo alveolar inferior à medida que viaja no aspecto medial do ramo, antes da sua entrada no forame mandibular e localizado abaixo da língula (Figura 2).6 A localização óptima varia entre pacientes, mas depositar o anestésico perto do nervo imediatamente antes de entrar no forame mandibular é fundamental.3 Assim, é importante aderir a uma marcação anatómica específica para uma administração bem sucedida. Dois marcos anatómicos importantes são o entalhe coronoide e o raphe pterigomandibular. O entalhe coronoide (Figura 3) é um marco ósseo que é a parte mais profunda do ramo na borda anterior. O entalhe coronoide estende-se de forma inferior desde a crista oblíqua externa, na superfície lateral da mandíbula, até ao aspecto superior do processo coronoide. Anteriormente, o bucinador e o músculo constritivo faríngeo superior da faringe formam o rafa pterigomandibular.7 O rafa, um espessamento tendinoso, é um importante marco anatómico de tecido mole e representa a extensão medial da área de penetração. Assim, a penetração deve ser feita ligeiramente lateralmente ao colche.4,5 O paciente deve abrir bem para que o operador possa ver adequadamente o colche e localizar adequadamente o entalhe coronoide. O espaço pterigomandibular contém não só o nervo alveolar inferior, mas também a artéria e veia alveolar inferior, nervo lingual, nervo ao miohióide, e ligamento e fáscia esfenomandibular (Figura 4).8
 br>FIGURA 2. Esta imagem regista o alvo para o bloco nervoso alveolar inferior.
br>FIGURA 2. Esta imagem regista o alvo para o bloco nervoso alveolar inferior.
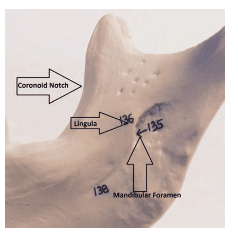 FIGURA 3. Esta imagem regista a localização do entalhe coronoide.
FIGURA 3. Esta imagem regista a localização do entalhe coronoide.
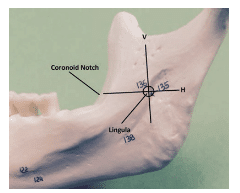
p>Há três parâmetros que devem ser determinados para localizar correctamente os pontos anatómicos: a altura da injecção, a colocação anterior/posterior da agulha/barril, e a profundidade de penetração.6 A altura da injecção é primeiramente determinada colocando o dedo indicador ou polegar da mão não dominante na ranhura coronoide. É feita uma linha horizontal imaginária desde o entalhe até ao pterigomandibular raphe. Esta linha é paralela ao plano oclusal dos dentes mandibulares e ficará 6 mm a 10 mm acima do plano oclusal.6 Uma intersecção vertical desta linha determinará o ponto preciso de entrada da agulha (Figura 5). Este ponto de inserção situa-se entre o entalhe coronoide e a rafa pterigomandibular e está localizado a três quartos de distância do entalhe coronoide ou a um quarto da parte mais profunda da rafa pterigomandibular (Figura 2).5
P>Próximo, a seringa aspirante deve ser posicionada acima do segundo pré-molar no lado contralateral da boca para melhor acesso e angulação precisa. O terceiro parâmetro é a profundidade de penetração. Uma agulha de 32 mm de comprimento é avançada para o espaço pterigomandibular até o osso ser contactado superior ao forame mandibular, onde o IANB entra no osso a uma profundidade de aproximadamente 20 mm a 25 mm ou três quartos do comprimento da agulha, dependendo da forma da mandíbula.9 O operador retirará então a agulha a 1 mm do periósteo. Duas aspirações assegurar-se-ão normalmente de que a agulha não se encontra num vaso sanguíneo. Se não for aspirado sangue, o operador irá normalmente administrar três quartos do anestésico durante 1 minuto.6 Se for aspirado sangue, o operador precisa de mudar tanto a agulha como o cartucho e começar de novo. O início da anestesia é de aproximadamente 3 minutos a 5 minutos. A articaina pode ser mais rápida com um início de 1 minuto a 3 minutos.6 O operador deve consultar o paciente sobre os seus sintomas de dormência e esperar o tempo recomendado para garantir o sucesso da anestesia antes de iniciar o procedimento terapêutico ou considerar a readministração da anestesia.
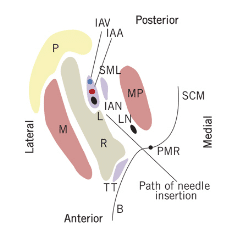
CURTESIA DE KHOURY JN, MIHAILIDIS S, GHABRIEL M, TOWNSENDD G. ANATOMIA APLICADA DO PTERYGO – ESPAÇO MANDIBULAR: MELHORAR O SUCESSO DOS BLOCOS NERVOS ALVEOLARES INTERIORES. AUST DENT J. 2011:56:112-121.
CONCERNS
Embora o IANB seja a injecção mais comummente administrada, continua a desafiar os clínicos. De acordo com Basset, a taxa de falha do IANB é de 10% a 31%, enquanto Khalil estima a taxa de falha da injecção em 20% a 25%.3,4 Várias razões contribuem para as taxas de falha do IANB, mas duas das mais comuns são a má técnica do operador e a variabilidade anatómica.2,3,7-10
Ao administrar o IANB, se o osso for contactado demasiado cedo, a deposição do anestésico pode não atingir o ponto alvo, causando anestesia inadequada. O operador deve retirar ligeiramente a agulha e mover o cano da seringa mais anteriormente sobre a área do canino/primeiro pré-molar para angular a agulha mais posteriormente. Consequentemente, se o osso não for contactado, a agulha pode ser localizada demasiado para trás, o que pode resultar na anestesia do nervo facial (CN VII), causando paralisia unilateral temporária dos músculos faciais.11 Para evitar esta armadilha, a agulha deve sempre contactar o osso na profundidade sugerida de 20 mm a 25 mm. A injecção enquanto a ponta da agulha toca o osso impede a anestesia facial.4,6 O operador deve retirar ligeiramente a agulha, reposicionar o cano da seringa mais posteriormente, angulando a agulha mais anteriormente em direcção ao ponto alvo.11 Se todas as directrizes forem seguidas mas a anestesia não for alcançada, o operador deve repetir o procedimento, administrando mais três quartos de um cartucho. Se se verificarem novamente falhas, devem ser consideradas variações anatómicas e técnica deficiente do operador.
VARIAÇÕES ANATÓMICAS
Um número de variáveis anatómicas pode interferir com a obtenção de anestesia óptima. Por exemplo, um nervo miohióide acessório, que é considerado motor, por vezes transporta informação sensorial dos dentes mandibulares.2,8 Pode fornecer pelo menos algumas inervações pulpares ao primeiro molar mandibular. Se for este o caso, o ponto em que os ramos miohióides do nervo alveolar inferior se tornam um factor importante a considerar.10 Os ramos miohióides do nervo alveolar inferior à medida que descem em direcção ao forame mandibular.6,8 A ramificação pode ocorrer até 14,7 mm superior e posterior à língula.10 Após a ramificação, o nervo mio-hio-hioideoide caminha inferior e anteriormente na ranhura do mio-hio-hioide ao longo da superfície medial da mandíbula para interiorizar o músculo mio-hio-hioide.6 O IANB convencional frequentemente não se difunde para o nervo mio-hio-hioide, resultando numa falta de anestesia para a área do primeiro molar. Uma alternativa é realizar uma injecção Gow-Gates, um bloqueio mandibular alto que visa a superfície anterior lateral do pescoço condilar logo abaixo da inserção do músculo pterigóides lateral.12 Outra estratégia é a infiltração bucal adjacente aos apices do primeiro molar mandibular, depositando um quarto do cartucho com cerca de 3 mm a 5 mm de profundidade.11
Um nervo mandibular bífido pode complicar a capacidade de alcançar uma anestesia adequada nos dentes anteriores mandibulares.2,8 Uma radiografia panorâmica pode ajudar a localizar um nervo bífido.8 Finalmente, uma inervação contralateral dos incisivos pode interferir com a anestesia completa do quadrante, levando à administração de uma injecção adicional, tal como um bloqueio nervoso mental, no quadrante oposto.
Outras considerações incluem um ramo largo ou longo, musculatura volumosa, excesso de tecido adiposo, uma infecção na área onde a solução anestésica é depositada, ou uma posição anormal do forame mandibular.12 Todas as possibilidades devem ser consideradas para que o operador possa fazer alterações ao IANB tradicional ou utilizar o IANB com técnicas alternativas.
TÉCNICA DO OPERADOR
Porque o comprimento total e a profundidade de penetração para atingir o alvo do IANB tradicional é de 20 mm a 25 mm, agulhas curtas devem ser evitadas.6 Uma agulha curta geralmente não atingirá a área do alvo sem o risco de avançar para o centro da agulha e de incrustar a agulha inteira no tecido. A tensão no cubo pode causar a quebra da agulha, uma vez que a interface entre a agulha e o cubo é a parte mais fraca da agulha. Além disso, o tamanho do calibre da agulha deve ser 25 ou 27. As agulhas de calibre 30 não devem ser utilizadas para IANBs porque são as mais finas e menos rígidas, o que aumenta o risco de deflexão e quebra.13 Finalmente, o paciente deve ser colocado numa posição supina e instruído a abrir bem para que o operador tenha a máxima visibilidade e acesso ao local de injecção. A posição supina também é preferível em caso de emergência médica.
A quantidade sugerida de anestésico é de três quartos do cartucho ou aproximadamente 1,5 ml de solução. Isto é geralmente adequado para proporcionar a difusão apropriada através do nervo e conseguir uma anestesia profunda. A menor dose possível deve ser utilizada para conseguir anestesia clinicamente eficaz.4 Alguns clínicos reservam a solução na retirada para depositar perto do nervo lingual. O posicionamento adequado do IANB, contudo, irá provavelmente assegurar tanto a anestesia do nervo alveolar inferior como a anestesia do nervo lingual, uma vez que estes nervos geralmente se movem na proximidade da língula.
A aspiração positiva ocorre em aproximadamente 10% a 15% das administrações de IANB. Duas aspirações são recomendadas para confirmar que a luz de uma agulha não está localizada dentro de um vaso sanguíneo.6 Enquanto os anestésicos locais são relativamente seguros, a injecção intravascular de anestésicos locais – especialmente com um vasoconstritor – pode resultar em toxicidade dos sistemas cardiovascular e nervoso central.14 Os sintomas de overdose ocorrem geralmente nos primeiros 5 minutos após a administração e os higienistas dentários precisam de conhecer os sinais e sintomas de toxicidade e estar preparados para reagir em conformidade. Uma região deve ser anestesiada e o tratamento completado antes de administrar solução anestésica adicional noutra área. Seguir estas directrizes reduzirá as hipóteses de toxicidade sistémica.15 Na maioria dos pacientes, um vasoconstritor pode ser utilizado para reduzir a toxicidade sistémica. Isto porque retarda a absorção sistémica do agente anestésico, ao mesmo tempo que proporciona potencialmente benefícios hemostáticos ao operador.16 Finalmente, a administração de um cartucho anestésico completo deve demorar 1 minuto. A injecção lenta é frequentemente menos dolorosa para o paciente e ajuda a prevenir uma overdose de anestésico.6
ROLE OF DENTAL HYGIENISTS
Anestesia local tem sido administrada de forma segura e eficaz por higienistas dentários desde 1971. Muitos higienistas dentários são bem educados na administração de anestesia local.17 Embora a prática actue de forma diferente em cada estado, os organismos reguladores e os conselhos estaduais monitorizam a qualidade dos cuidados prestados para proteger os pacientes. Num estudo de 2005, a maioria dos inquiridos não relatou quaisquer acções disciplinares para os higienistas dentários que administram anestesia local.18 A maioria dos estados exige que os higienistas dentários administrem anestesia local sob a supervisão directa de um dentista, contudo seis estados – Arcansas, Arizona, Colorado, Idaho, Minnesota, e Oregon – permitem que os higienistas dentários administrem anestesia sob supervisão geral.19
Os empregadores da maioria dos dentistas apreciam que os higienistas dentários possam administrar anestesia local porque esta contribui para uma prática mais eficiente. Anderson relata que aproximadamente 90% dos higienistas dentários educados em anestesia local acreditam que este conjunto de competências teria um efeito positivo na obtenção de emprego. Aproximadamente 95% dos dentistas delegaram o controlo da dor a um higienista dentário.21 Em muitos estados, os higienistas dentários podem administrar anestesia local para procedimentos dentários e de higiene dentária.1 A investigação apoia uma linguagem estatutária não restritiva que encoraja o controlo da dor ministrado por higienistas dentários como membros integrantes da equipa de saúde oral.20
CONCLUSÃO
O IANB pode ser uma injecção desafiante para administrar. O domínio da técnica inclui a compreensão da anatomia e a capacidade de utilizar técnicas alternativas para proporcionar melhores resultados aos pacientes e um melhor controlo da dor. A proficiência na administração do IANB deve ser abraçada pelos higienistas dentários, uma vez que a anestesia de múltiplos dentes e tecidos moles – tanto bucal como lingual – é necessária ao escalar e aplainar as raízes. A gestão da dor é um conjunto de competências essenciais necessárias aos higienistas dentários de hoje.
- The American Dental Hygienists’ Association. LocalAnesthesia Administration By Dental Hygienists State Chart (Administração local de anestesia por higienistas dentários). Disponível em: adha.org/resourcesdocs/7514_Local_Anesthesia_Requirements_by_State.pdf. Acesso em 8 de Outubro de 2015.
- Bassett KB, DiMarco AC, Naughton DK. Anestesia Local para Profissionais de Medicina Dentária . 2ª ed. UpperSaddle River, New Jersey: Pearson Education Inc; 2015.
- Fehrenbach MJ, Herring SW. Anatomia Ilustrada da Cabeça e Pescoço . 4ª ed. St. Louis: Elsevier-Saunders; 2012.
- Khoury JN, Mihailidis S, Ghabriel M, Townsend G. Anatomia aplicada do espaço pterigomandibular: melhorando o sucesso dos bloqueios nervosos alveolares inferiores. Aust Dent J. 2011:56:112-121.
- Thangavelu K, Kannan R, Senthil Kumar N.Inferior bloco nervoso alveolar: Técnica alternativa. Anesth Essays Res. 2012;6:53-57.
- Wilson S, Johns P, Fuller PM. Os nervos alveolares inferiores e miohióides: um estudo anatómico e relação com a anestesia local dos dentes mandibulares anteriores. J Am Dent Assoc.1984;108:350-352.
- Anderson JM. Uso de anestesistas locais de higiene dentária que completaram um curso de Minnesota CE. J Dent Hyg. 2002;76:35-46.
li>DeSantis JL, Liebow C. Quatro Anomalias Nervosas Mandibulares Comuns que Levam a Falhas Anestésicas Locais. J Am Dent Assoc. 1996;127:1081-1086. Khalil H. Uma revisão básica sobre as técnicas de bloqueio nervoso alveolar inferior. Anesth Essays Res.2014;8:3-8.
li>Malamed S. Handbook of Local Anesthesia (Manual de Anestesia Local). 6ª ed. St. Louis: Elsevier-Mosby; 2013.li>Khoury J, Mihailidis S, Ghabriel M, Townsend G.Anatomical relationships within the human pterygomandibular space. Clin Anat. 2010:23:936-944.
li>Logotetis DD. Anestesia Local para o Higienista Dentário. St. Louis: Elsevier-Mosby; 2012.li>Holliday R, Jackson I. Posição superior dos foramen andibulares e alterações necessárias na técnica anestésica local: um relato de caso. Br Dent J. 2011;210:207-211. Malamed SF. É o bloqueamento do nervo mandibular? Am Dent Assoc. 2011; 142(Suppl 9):3S-7S.li>Taghavi Zenous A, Ebrahimi H, Mahdipour M,Pourshahidi S, Amini P, Batankhah M. A incidência da entrada da agulha intravascular durante a injecção do bloco nervoso alveolar inferior. J Dent Res Dent Clin Dent Prospects. 2008;2:38-41.li>Becker DE, Reed KL. Aspectos essenciais da anestesia local. Prog. anestésico. 2006;53:98-109.li>Hass DA. Uma actualização sobre Anestésicos Locais em Odontologia. J Can Dent Assoc. 2002;68:546-551.li>Boynes SG, Zovko J, Bastin MR, Grillo MA,Shingledecker BD. Avaliação pelos higienistas dentários da educação e administração local de anestesia nos Estados Unidos. J Dent Hyg. 2011;85:67–74. Scofield JC, Gutmann ME, DeWald JP, CampbellPR. Acções disciplinares associadas à administração de anestésicos locais contra dentistas e higienistas dentários. J Dent Hyg. 2005;79:1–9. Boynes SG, Zovko J, Peskin RM. Administração local de anestesia por higienistas dentários. Dent Clin North Am. 2010;54:769-778.
De dimensões de Higiene Dentária. November 2015;13(11):60–63.