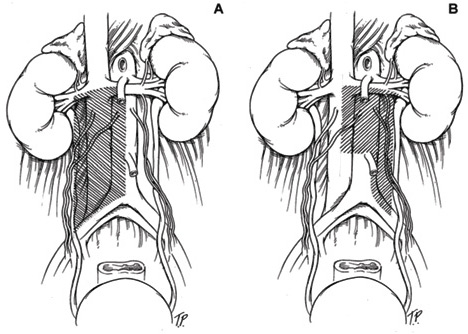
A.Os limites de dissecção modelo para tumores do lado direito consistem em ureter (lateral), ponto médio da aorta (medial), bifurcação dos vasos ilíacos (inferior) e hilo renal (superior).B. Os limites de dissecção em modelo para tumores do lado esquerdo consistem em ureter (lateral), ponto médio da veia cava (medial), bifurcação dos vasos ilíacos (distal) e hilo renal (superior).
Rationale
Como os testículos se formam e se desenvolvem perto dos rins num feto, o fornecimento de sangue, a drenagem linfática e os nervos ao testículo originam-se perto do rim desse lado. Por conseguinte, o cancro do testículo tem um padrão de propagação muito previsível. A zona primária de aterragem das metástases do cancro dos testículos são os gânglios linfáticos do retroperitoneu – a área à volta e entre a aorta e a veia cava inferior ao nível dos rins. Portanto, a dissecção dos gânglios linfáticos retroperitoneais (RPLND) é uma opção cirúrgica importante para homens com cancro de testículo.
Indicações
Tradicionalmente, a RPLND é feita através de uma grande incisão na linha média (ao longo de todo o abdómen) e apenas realizada em centros de excelência de alto volume devido à raridade da doença e aos desafios técnicos da cirurgia. Mais recentemente, a RPLND minimamente invasiva tornou-se uma opção para homens com cancro dos testículos, reduzindo drasticamente a convalescença da operação e oferecendo os benefícios de evitar a quimioterapia e o rigoroso AS. A RPLND foi um pilar fundamental da terapia para tumores de células germinais não femininas da fase clínica I (NSGCT), uma vez que melhorava a doença por fases e oferecia um benefício terapêutico para muitos pacientes. No entanto, mais de 70% dos pacientes nunca precisarão de um RPLND e são tratados de forma exagerada por cirurgia. A RPLND caiu em desuso com muitos médicos e organização devido à morbidez do procedimento e ao elevado risco de tratamento excessivo.
A RPLND minimamente invasiva altera o processo de pensamento para o cancro do testículo CSI, uma vez que altera a relação risco/benefício, uma vez que a morbilidade associada ao procedimento é dramaticamente reduzida em comparação com a cirurgia aberta tradicional. Além disso, a RPLND minimamente invasiva pode ser realizada para pacientes com suspeita de metástases linfonodais de baixa carga (fase clínica II), na esperança de evitar a quimioterapia.
Muitos pacientes com metástases linfonodais, especialmente aqueles com seminoma, irão receber quimioterapia. Em alguns pacientes, os gânglios linfáticos irão encolher, mas não desaparecer totalmente. Noutros pacientes, os gânglios linfáticos encolhidos crescerão lentamente, indicando que o cancro viável ou um teratoma pode estar a crescer no retroperitoneu. Para estes pacientes, um RPLND pós-quimioterapia é frequentemente indicado para remover o cancro não tratado adequadamente pela quimioterapia.
RPLND minimamente invasivo
Um RPLND minimamente invasivo envolve a utilização de pequenas incisões e instrumentos para realizar um RPLND. Johns Hopkins foi uma das instituições pioneiras em RPLND minimamente invasiva, realizando mais de 100 RPLND laparoscópicos desde 1992. Com tecnologia robótica, os RPLND minimamente invasivos são realizados com assistência robótica, uma vez que esta tecnologia permite um melhor controlo e uma dissecção mais precisa em torno de estruturas vasculares importantes e dos nervos que controlam a ejaculação.
Os RPLND minimamente invasivos são realizados em homens com tumores de células germinais não-seminomatosas em fase clínica I. Estes homens não têm quaisquer gânglios linfáticos aumentados visíveis. Para estes homens, pode ser realizada uma dissecção unilateral (ou unilateral) do modelo. A drenagem linfática no corpo vai da direita para a esquerda. Portanto, os homens com um tumor testicular do lado esquerdo podem ser submetidos a um molde modificado do lado esquerdo que envolve dissecção de tecido linfático na aorta e à volta desta. Para homens com tumores testiculares do lado direito, o tecido linfático em redor da veia cava até à aorta precisa de ser removido.
Para homens com tumores NSGCT de fase clínica II, pode ser realizada uma RPLND minimamente invasiva. No entanto, recomenda-se que qualquer paciente com gânglios linfáticos aumentados seja submetido a um RPLND bilateral completo (ambos os lados).
Existem muitas vantagens teóricas e reais em submeter-se a um RPLND minimamente invasivo:
- Anulação da quimioterapia: os efeitos secundários a longo prazo da quimioterapia não são conhecidos para homens jovens com uma longa esperança de vida. Possíveis efeitos secundários tardios incluem:
- Doença cardiovascular precoce.
- Possíveis efeitos secundários tardios incluem:
- Doença cardiovascular precoce.
- Shorter hospitalização e recuperação: A maioria dos pacientes deixa o hospital no dia seguinte à cirurgia.
- Anulação de uma RPLND pós-hemoterapia: As taxas de aplicação após a pós-hemoterapia RPLND são mais elevadas, a estadia no hospital e o tempo de recuperação também são mais longos.
- Baixas taxas de anejaculação: As taxas de anejaculação após RPLND unilateral, modelo RPLND são 5% ou menos.
- Anejaculation.
- Sangria grave que requer transfusão de sangue.
- Fuga linfática (ascite quilosa).
Li>Possíveis efeitos secundários tardios incluem:
Li>Possibilidade de aumento da taxa de malignidade secundária (leucemia e linfoma mais comuns).
Pós-hemoterapia RPLND
Para alguns homens tratados com quimioterapia, os gânglios linfáticos no retroperitoneu não respondem à quimioterapia ou crescem lentamente após um período de contracção. Nestes casos, a massa retroperitoneal pode ser um tumor viável (10-15%) ou um teratoma (40-50%). O teratoma no retroperitoneu não reage à quimioterapia e continuará a crescer até comprimir uma estrutura vital como a veia cava inferior ou os intestinos – um processo chamado síndrome do teratoma em crescimento.
Uma RPLND pós-quimioterapia é uma cirurgia extremamente desafiante. A quimioterapia pode fazer com que os gânglios linfáticos no retroperitoneu se fundam em estruturas circundantes importantes, incluindo a aorta, a veia cava, os intestinos e os rins. A remoção segura dos gânglios linfáticos cancerosos envolve uma dissecção precisa e frequentemente a remoção de órgãos adjacentes, em vez do risco de grandes lesões vasculares ou intestinais. A maioria das RPLND pós-quimioterapia são realizadas numa abordagem de equipa, com cirurgiões vasculares, gerais e torácicos disponíveis numa base casuística. A cirurgia envolve mais frequentemente uma grande incisão ao longo de toda a extensão do abdómen e uma estadia hospitalar de três a cinco dias. A recuperação pode demorar até duas a quatro semanas antes de se sentir a 100%. No entanto, a RPLND pós-quimioterapia pode ser uma cirurgia que salva vidas e, quando realizada em centros especializados, tem excelentes resultados.
Complicações da RPLND
A taxa de complicações para uma RPLND primária é de cerca de 5% e cerca de 15% para uma RPLND pós-quimioterapia. As complicações graves são raras (menos de 2%) e incluem:
Ajaculação
Os nervos que controlam a ejaculação (expulsão de líquido do pénis durante o orgasmo) encontram-se no retroperitoneu. Os nervos simpáticos controlam a ejaculação e correm lateralmente e paralelamente aos grandes vasos antes de convergir para a base da aorta (onde se ramifica para formar as artérias ilíacas) antes de viajar para as vesículas seminais, canal deferente, próstata e colo vesical. Com as técnicas de espasmo nervoso, as taxas de anejaculação são de 5-10% tanto para a RPLND primária minimamente invasiva como para a RPLND primária aberta. As taxas de anejaculação são mais elevadas para a RPLND pós-quimioterapia, uma vez que os nervos nem sempre podem ser poupados para remover o cancro.
Sangria grave
Sangria grave ocorre em menos de 2% dos casos. No entanto, a hemorragia da aorta ou veia cava pode requerer transfusão de sangue e ser potencialmente fatal. Nos casos em que os gânglios linfáticos retroperitoneais parecem próximos ou aderentes à aorta ou à veia cava, é frequentemente mais seguro remover cirurgicamente uma porção do vaso sanguíneo. Dependendo do tamanho do tumor e da complexidade da reparação, um cirurgião vascular pode fazer parte da equipa operatória.
Fuga linfática (ascite quilosa)
Se os canais linfáticos no retroperitoneu forem interrompidos, raramente pode ocorrer uma fuga linfática. O seu cirurgião utilizará uma variedade de técnicas intra-operatórias para prevenir a fuga linfática. Além disso, como o fluido linfático é “alimentado” por alimentos gordos, um nutricionista ensinar-lhe-á sobre uma dieta pobre em gorduras e como retomar lentamente uma dieta normal durante as semanas que se seguem à cirurgia.
Ascite quilosa quase sempre se resolve em poucas semanas a meses, mas pode ser problemático de tratar. Os tratamentos para a ascite quilosa incluem dieta restrita, colocação de drenos abdominais (ou drenagem intermitente), medicamentos para diminuir a quantidade de fluidos linfáticos ou procedimentos de radiologia interventiva. Johns Hopkins é um centro especializado no tratamento da ascite quilosa refractária com linfangiografia e escleroterapia. A cirurgia é um último recurso em casos raros.