Original Editors -Clay McCollum
Top Contributors – Liena Lamonte, Clay McCollum, Bo Hellinckx, Kim Jackson i Lucinda hampton
Definicja/Opis

Radikulopatia lędźwiowo-krzyżowa jest zaburzeniem, które powoduje ból w dolnej części pleców i biodra, który promieniuje w dół tylnej części uda do nogi. Uszkodzenie to jest spowodowane uciskiem korzeni nerwowych, które wychodzą z kręgosłupa na poziomach L1- S4. Kompresja może powodować mrowienie, promieniujący ból, drętwienie, parestezje i sporadycznie strzelający ból. Radikulopatia może wystąpić w każdej części kręgosłupa, ale najczęściej występuje w dolnej części pleców (radikulopatia lędźwiowo-krzyżowa) i w szyi (radikulopatia szyjna). Rzadziej występuje w środkowej części kręgosłupa (radikulopatia piersiowa).
Ogółem radikulopatia lędźwiowo-krzyżowa jest niezwykle częstą dolegliwością spotykaną w praktyce klinicznej i stanowi duży odsetek corocznych wizyt lekarskich. Zdecydowana większość przypadków jest łagodna i ustępuje samoistnie, a zatem postępowanie zachowawcze jest najwłaściwszym pierwszym krokiem w przypadku braku objawów klinicznych. W przypadkach, gdy objawy nie ustępują, badania obrazowe, elektromiografia i badania przewodnictwa nerwowego mogą pomóc w postawieniu diagnozy. Ten 10-minutowy film jest bardzo ciekawy
Radikulopatia to nie to samo co „ból radikularny” lub „ból korzeni nerwowych”. Radikulopatia i ból radikularny często występują razem, ale radikulopatia może występować przy braku bólu, a ból radikularny może występować przy braku radikulopatii.
- Radikulopatia może być zdefiniowana jako cały zespół objawów, które mogą wynikać z patologii korzeni nerwowych, w tym znieczulenie, parestezje, hipoestezja, utrata ruchu i ból.
- Ból promieniujący i ból korzeni nerwowych może być zdefiniowany jako pojedynczy objaw (ból), który może wynikać z jednego lub więcej korzeni nerwów rdzeniowych. Radikulopatia lędźwiowo-krzyżowa jest zaburzeniem korzeni nerwów rdzeniowych od L1 do S4.
Anatomia klinicznie istotna

Korzenie nerwów lędźwiowych wychodzą spod odpowiedniej szypuły kręgu przez odpowiedni otwór.
Ponieważ większość przepuklin dysku występuje tylno-bocznie, korzeń, który ulega kompresji, jest korzeniem wychodzącym z otworu poniżej przepukliny dysku. Zatem wypuklina dysku na poziomie L4/L5 uciska korzeń L5, a wypuklina na poziomie L5/S1 uciska korzeń S1.
Ninety-pięć procent przepuklin dysku występuje na poziomie L4/5 lub L5/S1. Przepukliny na wyższych poziomach są rzadkie.
Epidemiologia
Chociaż w literaturze brakuje zwięzłych danych epidemiologicznych, większość doniesień szacuje częstość występowania radikulopatii lędźwiowo-krzyżowej w populacjach pacjentów na 3% do 5%. Co więcej, schorzenie to stanowi istotny powód kierowania pacjentów do neurologów, neurochirurgów lub ortopedów zajmujących się leczeniem kręgosłupa.
Ból dolnej części pleców jest bardzo częsty w populacji ogólnej, ale radikulopatia lędźwiowa występuje u 3-5% pacjentów. wa kulszowa występuje u 5-10% pacjentów z bólem w dolnej części pleców. Roczna częstość występowania rwy kulszowej związanej z dyskiem w populacji ogólnej szacowana jest na 2,2%.
Rokowanie jest w większości przypadków korzystne, ból i związana z nim niepełnosprawność ustępują w ciągu dwóch tygodni. Jednocześnie jednak znaczna grupa chorych (30%) utrzymuje dolegliwości bólowe przez rok lub dłużej.
Radikulopatia lędźwiowa jest schorzeniem powszechnie występującym i powodującym istotne konsekwencje społeczno-ekonomiczne. Częstość występowania radikulopatii lędźwiowej pochodzenia dyskopatycznego wynosi około 2%. Spośród 12,9% dolegliwości ze strony dolnego odcinka kręgosłupa w populacji osób pracujących, 11% jest spowodowanych radikulopatią lędźwiową. zęstość występowania radikulopatii lędźwiowo-krzyżowej wynosi od 9,9% do 25%.
Czynnikami ryzyka radikulopatii są czynności, które powodują nadmierne lub powtarzające się obciążenie kręgosłupa. Pacjenci zaangażowani w ciężką pracę lub sporty kontaktowe są bardziej podatni na rozwój radikulopatii niż osoby prowadzące bardziej siedzący tryb życia.
Patofizjologia
Radikulopatia lędźwiowo-krzyżowa jest terminem klinicznym używanym do opisania przewidywalnej konstelacji objawów występujących wtórnie do cykli mechanicznych i/lub zapalnych uszkadzających co najmniej jeden z korzeni nerwowych kręgosłupa lędźwiowo-krzyżowego. Bodziec uszkadzający nerw rdzeniowy powoduje powstawanie ektopowych sygnałów nerwowych, które są odczuwane jako ból, drętwienie i mrowienie wzdłuż przebiegu nerwu.
Pacjenci mogą występować z promieniującym bólem, drętwieniem/ mrowieniem, osłabieniem i zaburzeniami chodu w całym spektrum nasilenia. W zależności od uszkodzonego korzenia nerwowego (korzeni nerwowych), pacjenci mogą prezentować te objawy w przewidywalnych wzorcach, wpływających na odpowiedni dermatom lub myotom.
Prezentacja kliniczna
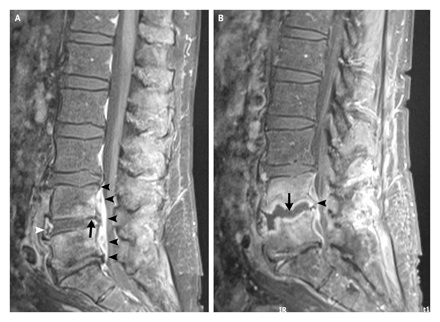
Przyczyny obejmują
- Leki krążków międzykręgowych i chorobę zwyrodnieniową kręgosłupa, najczęstsze przyczyny radikulopatii lędźwiowo-krzyżowej.
- Przepuklina dysku z uciskiem korzenia nerwowego jest przyczyną 90% radikulopatii
- Guzy (rzadziej)
- Zwężenie kręgosłupa lędźwiowego spowodowane przez wrodzone nieprawidłowości lub zmiany zwyrodnieniowe. Stenoza lędźwiowa może być opisana jako zwężenie kanału kręgowego i kompresja nerwu spowodowana przez przyczyny leżące u podstaw, jak wspomniano powyżej.
- Skolioza może powodować nerwy po jednej stronie kręgosłupa, aby stać się skompresowany przez nieprawidłowe krzywej kręgosłupa.
- choroby podstawowe, takie jak infekcje, takie jak zapalenie kości i szpiku kostnego.
W przypadku pacjentów poniżej 50 roku życia, najczęstszą przyczyną jest przepuklina dysku. Po 50 roku życia ból promieniujący jest często spowodowany zmianami zwyrodnieniowymi kręgosłupa (zwężenie otworu międzykręgowego). Czynnikami ryzyka wystąpienia ostrej radikulopatii lędźwiowej są:
- Wiek (szczyt 45-64 lata)
- Palenie papierosów
- Stres psychiczny
- Wysiłkowa aktywność fizyczna (częste podnoszenie ciężarów)
- Prowadzenie samochodu (wibracje całego ciała)
Wskazania do rwy kulszowej/objawy:
- Jednostronny ból nogi większy niż ból dolnego odcinka kręgosłupa, ból nogi występuje w układzie dermatomalnym
- Ból przemieszczający się poniżej kolana do stopy lub palców
- Drętwienie i parestezje w tym samym obszarze
- Podniesienie wyprostowanej nogi dodatnie, wywołuje większy ból
Objawy kliniczne zależą od przyczyny radikulopatii i tego, które korzenie nerwowe są dotknięte. Ważny jest również charakter (ostry, tępy, przeszywający, pulsujący, kłujący, strzelający, piekący) i lokalizacja bólu. Niektórzy pacjenci zgłaszają, oprócz bólu promieniującego do nóg, także objawy neurologiczne, takie jak niedowłady, zaburzenia czucia czy utrata odruchów. Jeśli nie występują, nie jest to radikulopatia.
Prezentacja kliniczna dla radikulopatii z każdego korzenia nerwu lędźwiowego:
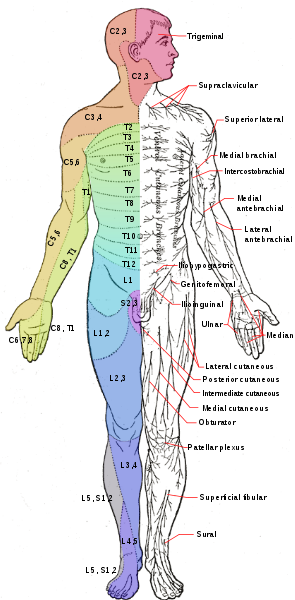
| Korzeń nerwowy | Okolica skórna | Okolica mięśniowa | Zmiany odruchowe | Zmiany odruchowe zmiany odruchowe | |||||
| L1 | Okolica pachwinowa | Zginacze bioder | |||||||
| L2 | Przednia część uda | Przednia część udauda | Zginacze bioder | ||||||
| L3 | Dystalny przedni odcinek uda | Zginacze bioder i prostowniki kolan | Zmniejszony lub nieobecny odruch rzepkowy | ||||||
| L4 | L4 | Odruchy z mięśnia biodrowego | L4 | Przyśrodkowa dolna część nogi/stopy | Rozszerzenia kolana i zginacze grzbietowe stawu skokowego | Zmniejszony lub nieobecny odruch rzepkowy | |||
| L5 | Boczna część nogi/stopy | Rozszerzenie haluksów i zginacze zginacze podeszwowe | Zmniejszony lub nieobecny odruch achillesa | ||||||
| S1 | Boczna strona stopy | Zginacze podeszwowe stawu skokowego i koślawe | Zmniejszony lub nieobecny odruch achillesa |
Diagnostyka różnicowa

Zespół rwy kulszowej/ rwa kulszowa: schorzenie, w którym występuje promieniujący ból w jednym lub kilku dermatomach lędźwiowych lub krzyżowych, mogą mu towarzyszyć zjawiska związane z napięciem korzeni nerwowych lub deficytami neurologicznymi.
- Zespół rzekomobiodrowy
- Uszkodzenia dysku piersiowego
- Ból dolnej części pleców
- Cauda equina
- Przyczyny zapalne/metaboliczne: Cukrzyca, zesztywniające zapalenie stawów kręgosłupa, choroba Pageta, zapalenie pajęczynówki, sarkoidoza
- Trochanteric bursitis
- Cysty maziówkowe wewnątrzrdzeniowe
Procedury diagnostyczne
Ocena kliniczna:
- Rtg: w celu identyfikacji obecności urazu lub zapalenia kości i stawów oraz wczesnych oznak guza lub infekcji
- EMG: przydatne w wykrywaniu radikulopatii, ale mają ograniczoną przydatność w diagnostyce. U pacjentów z klinicznym podejrzeniem radikulopatii lędźwiowo-krzyżowej i prawidłowym wynikiem MRI, EMG może pomóc w rozpoznaniu zajęcia korzeni nerwowych u pacjentów z niewyjaśnionym bólem nóg.
- MRI: stosowany w celu sprawdzenia, czy przepuklina dysku i ucisk korzenia nerwowego są obecne u pacjentów z klinicznym podejrzeniem radikulopatii lędźwiowo-krzyżowej.
Mierniki wyników
- Kwestionariusz Niepełnosprawności Rolanda Morrisa (RMDQ) – Kwestionariusz Niepełnosprawności Rolanda Morrisa ocenia zmiany w stanie funkcjonalnym po leczeniu u pacjentów z bólem w dolnej części pleców. Kwestionariusz ten jest szeroko stosowany do oceny stanu zdrowia.
- Back Pain Functional Scale – Skala do samodzielnej oceny zdolności funkcjonalnych u osób z bólem pleców.
- The Maine-Seattle Back Questionnaire – 12-itemowy kwestionariusz niepełnosprawności służący do oceny pacjentów z rwą kulszową lub zwężeniem odcinka lędźwiowego kręgosłupa.
- Fear Avoidance Belief Questionnaire (FABQ) – kwestionariusz ten został opracowany przez Waddella w celu zbadania przekonań dotyczących unikania strachu wśród pacjentów z LBP w warunkach klinicznych.
- Oswestry Low Back Pain Disability Questionnaire – uważany za „złoty standard” do pomiaru trwałej funkcjonalnej niepełnosprawności dolnego odcinka kręgosłupa.
- Skala niepełnosprawności Quebec back pain disability scale (QBPDS) – stosowana do pomiaru funkcjonalnej niepełnosprawności pacjentów z bólem dolnej części pleców.
Badanie
Diagnoza na podstawie wywiadu i badania fizykalnego. Należy ocenić funkcje motoryczne, czuciowe i odruchowe w celu określenia poziomu korzenia nerwowego, na którym występuje dolegliwość.
Jeśli pacjent zgłasza typowy jednostronny promieniujący ból w nodze i jest jeden lub więcej dodatnich wyników badań neurologicznych, rozpoznanie rwy kulszowej wydaje się uzasadnione.
Kliniczna ocena radikulopatii lędźwiowo-krzyżowej rozpoczyna się od:
Wywiadu lekarskiego (rodzaj, lokalizacja i czas trwania objawów, obecność subiektywnego osłabienia i dysestezji, aktualna terapia, napromienianie dermatomalne, brak pracy) oraz badania fizykalnego: dermatomalna utrata czucia, osłabienie miotomalne, test prostego uniesienia nogi, test skrzyżowanego prostego uniesienia nogi, test rozciągania nerwu udowego oraz odruchy.
Jeśli pacjenci zgłaszają typowy jednostronny promieniujący ból w nodze i występuje jeden lub więcej dodatnich wyników badań neurologicznych, rozpoznanie rwy kulszowej wydaje się uzasadnione.
Test prostego unoszenia nóg (test Lasègue’a):
Najbardziej znanym testem klinicznym jest test prostego unoszenia nóg. Test SLR w pozycji leżącej na plecach jest bardziej czuły niż test SLR w pozycji siedzącej, jeśli chodzi o diagnostykę przepukliny krążka międzykręgowego w odcinku lędźwiowym z radikulopatią. Zbiorcza czułość testu prostego unoszenia nóg wynosiła 0,91 (95% CI 0,82-0,94), zbiorcza swoistość 0,26 (95% CI 0,16-0,38). Test polega na rozciąganiu nerwów w kręgosłupie
Test skrzyżowanego prostego unoszenia nóg (Crossed Straight Leg Raise Test, Crossed Lasègue test):
Test służący do stwierdzenia i wykluczenia radikulopatii lędźwiowej. Dla testu krzyżowego uniesienia wyprostowanej nogi zbiorcza czułość wynosiła 0,29 (95% CI 0,24-0,34), zbiorcza swoistość 0,88 (95% CI 0,86-0,90) (LOE 1A). Test polega na rozciąganiu nerwów w kręgosłupie.
Test rozciągania nerwu udowego:
W przypadku testu rozciągania nerwu udowego pacjent leży na brzuchu z kolanem biernie zgiętym w stronę uda. Wynik testu jest pozytywny, jeśli pacjent odczuwa ból w przedniej części uda. Test ten powoduje ruch w dół i lekko na boki nerwu udowego, jego korzenia nerwowego i korzonka śródkręgowego.
Szczególne poziomy kręgów
Aby zdiagnozować radikulopatię L4 klinicysta kładł nacisk na test rozciągania nerwu udowego, test uniesienia prostej nogi, odruch kolanowy, utratę czucia w dermatomie L4 i siłę mięśniową dla zgięcia grzbietowego kostki.
Aby zdiagnozować radikulopatię L5, klinicysta skupił się na teście prostego uniesienia nogi, utracie czucia w dermatomie L5 oraz sile mięśniowej dla abdukcji biodra, zgięcia grzbietowego kostki, wyprostu kostki i wyprostu dużego palca u nogi.
W przypadku radikulopatii S1 klinicysta kładł nacisk na test prostego uniesienia nogi, odruch skokowy, utratę czucia w dermatomie S1 oraz siłę mięśniową dla wyprostu biodra, zgięcia kolana, zgięcia grzbietowego kostki i wyprostu dużego palca.
Postępowanie medyczne
Leczenie jest zróżnicowane w zależności od etiologii i nasilenia objawów.
Zachowawcze leczenie objawów jest ogólnie uważane za pierwszą linię.
- Leki są stosowane do leczenia objawów bólowych, w tym NLPZ, acetaminofen, a w ciężkich przypadkach opiaty. Objawy radikularne są często leczone środkami neuroleptycznymi. Steroidy systemowe są często przepisywane w ostrym bólu dolnego odcinka kręgosłupa, chociaż istnieją ograniczone dowody na poparcie ich stosowania. Często stosowane są również interwencje niefarmakologiczne. Fizykoterapia, akupunktura, chiropraktyka, manipulacja i trakcja są powszechnie stosowane w leczeniu radikulopatii lędźwiowo-krzyżowej. Należy zauważyć, że dane potwierdzające stosowanie tych metod leczenia są niejednoznaczne. Techniki interwencyjne są również powszechnie stosowane i obejmują zewnątrzoponowe wstrzyknięcia steroidów oraz przezskórną dekompresję dysku. W przypadkach opornych na leczenie można zastosować chirurgiczną dekompresję i zespolenie kręgosłupa.
Międzynarodowy konsensus mówi, że w ciągu pierwszych 6-8 tygodni wskazane jest leczenie zachowawcze. Operacja powinna być proponowana tylko wtedy, gdy dolegliwości utrzymują się przez co najmniej 6 tygodni po leczeniu zachowawczym. . Badania wykazały, że większość pacjentów z radikulopatią dobrze reaguje na leczenie zachowawcze, a objawy często ustępują w ciągu sześciu tygodni do trzech miesięcy.
Wyniki badań
- Badanie z 2016 r. wykazało, że odpowiednie zastosowanie EI (= zastrzyków zewnątrzoponowych) w leczeniu rwy kulszowej może znacząco poprawić wynik bólu i funkcjonalny wynik niepełnosprawności, prowadząc do zmniejszenia wskaźnika chirurgicznego….
- Badanie oceniające wpływ niesteroidowych leków przeciwzapalnych lub inhibitorów Cox-2 wykazało, że leki te mają znaczący wpływ na ostry ból promieniujący w porównaniu z placebo. Ale inne badania mówią, że nie ma pozytywnego wpływu na ból promieniowy lędźwiowy.
- Badania nad działaniem akupunktury u osób z ostrym bólem promieniowym lędźwiowym wykazały pozytywny wpływ na natężenie bólu i próg bólu.
- Wśród pacjentów z ostrą radikulopatią lędźwiową, doustne sterydy (prednizon) uwolnią ich od bólu i poprawią funkcjonowanie.
- W innym badaniu stwierdzono: w krótkim okresie nie ma dowodów na korzyść trakcji w porównaniu z pozorowaną (fałszywą) trakcją lub innymi metodami leczenia zachowawczego; w krótkim okresie nie ma dowodów na korzyść fizykoterapii w porównaniu z nieaktywnym leczeniem (odpoczynek w łóżku), innymi metodami leczenia zachowawczego lub chirurgią; w krótkim okresie nie ma dowodów na korzyść manipulacji w porównaniu z innymi metodami leczenia zachowawczego lub chemonukleolizą.
Chirurgiczne
Interwencja chirurgiczna w przypadku rwy kulszowej nazywana jest discektomią i skupia się na usunięciu przepukliny dysku i ewentualnie części dysku. Inną opcją jest fuzja kręgosłupa. Oprócz discektomii i fuzji kręgosłupa istnieją 3 inne metody leczenia chirurgicznego, które mogą być stosowane u pacjentów z przepukliną dysku: 1) chemonukleoliza 2) discektomia przezskórna 3) mikrodiscektomia.
- 90% wszystkich pacjentów, u których wykonano operację z powodu przepukliny krążka międzykręgowego w odcinku lędźwiowym poddano wyłącznie discektomii, chociaż liczba zabiegów fuzji kręgosłupa znacznie wzrosła.
- Wskaźnik powikłań prostej discektomii wynosi mniej niż 1%.
Zarządzanie terapią fizyczną

Główny problem polega na tym, że nerw jest uciśnięty w otworze międzykręgowym.
- W ostrej fazie, istnieją umiarkowane dowody na manipulację kręgosłupa w celu złagodzenia objawów.
- W przypadku przewlekłej radikulopatii lędźwiowej, znaleziono jedynie dowody o niskim poziomie dla manipulacji Ponieważ ból jest spowodowany zwężeniem otworu międzykręgowego, normalna trakcja dolnego odcinka kręgosłupa również złagodzi ból
Oprócz złagodzenia bólu, pacjent potrzebuje również treningu mięśni, bardziej specyficznej stabilizacji.
- W ćwiczeniach Pilatesa pracuje się nie tylko nad stabilizacją, ale również nad świadomością ciała. Ćwiczeniem, które jest znane z łagodzenia bólu w dolnej części pleców jest ćwiczenie McKenziego. Głównym celem terapii jest zmniejszenie dolegliwości bólowych. Pierwszą rzeczą, której pacjent musi się nauczyć, jest świadomość swojego ciała (szkoła pleców), która zmniejsza ból.
- Fizykoterapia może obejmować łagodne metody rozciągające i przeciwbólowe, ćwiczenia kondycyjne oraz program ergonomiczny. Kompleksowy program rehabilitacji obejmuje trening postawy, reaktywację mięśni, korekcję deficytów elastyczności i siły, a następnie przejście do ćwiczeń funkcjonalnych.

Terapia ćwiczeniami jest często leczeniem pierwszego rzutu. Jednak do tej pory brakuje na to dowodów..
- W badaniu z randomizacją chciano wykazać, jaki był efekt po 52-tygodniowym programie rehabilitacyjnym; najpierw terapia ćwiczeniami w połączeniu z leczeniem zachowawczym, a z drugiej strony tylko leczenie zachowawcze. (odpowiednio 79% versus 56% Global Perceived Effect). W przeglądzie systematycznym stwierdzono, że trakcja i terapia ćwiczeniami są skuteczne.
- Umiarkowane dowody przemawiają na korzyść ćwiczeń stabilizacyjnych w porównaniu z brakiem leczenia, manipulacji w porównaniu z manipulacją pozorowaną oraz dodania trakcji mechanicznej do leków i elektroterapii. Nie stwierdzono różnicy między trakcją, laserem i ultradźwiękami.
Gdy pacjent skarży się na niestabilność, stabilność rdzenia jest naprawdę ważna. Powszechnie stosowane są ćwiczenia stabilizujące rdzeń (CSE) z techniką wciągania brzucha (ADIM). Ćwiczenia te aktywują głębokie mięśnie brzucha przy minimalnej aktywności mięśni powierzchownych.
Ćwiczenia stabilizujące rdzeń
Izolowany trening mięśnia poprzecznego brzucha i mięśnia wielodzielnego lędźwi
1. Trenuj aktywację mięśnia poprzecznego brzucha w pozycji leżącej na brzuchu bez ruchów kręgosłupa i miednicy przez 10 sekund z dziesięcioma powtórzeniami. Oddech w normie. Delikatnie wciągasz dolną przednią ścianę brzucha poniżej poziomu pępka (manewr wciągania brzucha) z uzupełnionym skurczem mięśni dna miednicy, kontrolujesz normalnie oddech i nie masz żadnych ruchów kręgosłupa i miednicy leżąc na leżąco na kanapie z małą poduszką umieszczoną pod kostkami. Ćwiczenie aktywacji mięśnia wielodzielnego lędźwiowego w pozycji siedzącej wyprostowanej. Podnosimy kontralateralne ramię podczas wykonywania manewru wciągania brzucha w pozycji siedzącej na krześle.
Zintegrowany trening mięśnia poprzecznego brzucha i mięśnia wielodzielnego lędźwiowego lekkie aktywności
2. Wykonujesz ko-kontrakcję mięśnia poprzecznego brzucha i mięśnia wielodzielnego lędźwiowego siedząc na krześle. Używamy palców wskazującego i środkowego do palpacji skurczu mięśnia poprzecznego brzucha, a dwóch przeciwległych palców do palpacji skurczu mięśnia wielodzielnego lędźwiowego. Ćwiczenie to przechodzi z 10- do 60-sekundowego utrzymywania współkontrakcji w dziesięciu powtórzeniach.
Trenuj współkurcz tych mięśni z tułowiem do przodu i do tyłu siedząc na krześle i utrzymując kręgosłup lędźwiowy i miednicę w pozycji neutralnej. Drugie ćwiczenie w tym tygodniu wymagało 10-sekundowych przytrzymań w dziesięciu powtórzeniach.
3. Wykonaj współkontrakcję tych dwóch mięśni w pozycji leżącej skośnej z oboma biodrami pod kątem 45 stopni i oboma kolanami pod kątem 90 stopni. Następnie wykonaj abdukcję jednej nogi do 45 stopni i przytrzymaj ją przez 10 sekund.
Trenuj ko-kontrakcję tych mięśni w wykrocznej pozycji leżącej z oboma biodrami pod kątem 45 stopni i oboma kolanami pod kątem 90 stopni. Następnie zsuń jedną nogę w dół, aż kolano będzie proste, utrzymaj ją przez 10 sekund, a następnie zsuń ją z powrotem do pozycji wyjściowej.
4. Wykonujemy współskurcz dwóch mięśni siedząc na desce do balansowania. Wykonujesz współkontrakcję mięśni tułowia do przodu, do tyłu i na boki siedząc na desce do balansowania i utrzymując kręgosłup lędźwiowy i miednicę w pozycji neutralnej. Każdą pozę wykonujesz przez 10 sekund z dziesięcioma powtórzeniami.
Zintegrowany trening mięśnia poprzecznego brzucha i mięśnia lędźwiowego wielodzielnego cięższe czynności
5. Wykonaj skurcz tych dwóch mięśni podczas podnoszenia pośladków z kanapy z pozycji leżącej skośnie, aż do wyprostowania ramion, bioder i kolan. Wytrzymaj w tej pozycji 10 sekund, a następnie opuść pośladki z powrotem na kanapę, wykonując 10 powtórzeń.
Trenuj współpracę mięśni podczas podnoszenia pośladków z kanapy z pozycji leżącej z jedną nogą skrzyżowaną nad nogą podporową. Podnosisz pośladki z kanapy do momentu, aż ramiona, biodra i kolana będą proste. Utrzymujemy tę pozycję przez 10 sekund, a następnie opuszczamy pośladki z powrotem na kanapę, wykonując 10 powtórzeń.
6. Wykonujemy współkontrastowanie dwóch mięśni podczas podnoszenia jednej nogi z pozycji klęku czteropunktowego i utrzymując plecy w pozycji neutralnej. Wytrzymaj w tej pozycji 10 sekund, a następnie wróć nogą do pozycji wyjściowej, wykonując 10 powtórzeń.
Ćwicz współpracę mięśni podczas podnoszenia ramienia i naprzemiennej nogi z pozycji klęczącej czteropunktowej i utrzymując plecy w pozycji neutralnej. Utrzymujesz tę pozycję przez 10 sekund, a następnie wracasz do pozycji wyjściowej, wykonując 10 powtórzeń.
7. Wykonujemy skurcz obu mięśni w pozycji stojącej, gdy piłka znajduje się za plecami i opiera się o ścianę. Zginasz biodro i kolano jednej nogi do 90 stopni. Utrzymaj tę pozycję przez 10 sekund, a następnie wróć do pozycji wyjściowej z dziesięcioma powtórzeniami.
Trenuj współkontrakcję mięśni w pozycji stojącej z ruchem kostek. Wykonuj ruchy kostek w kierunku przód-tył, utrzymując kręgosłup lędźwiowy w pozycji neutralnej. Utrzymujemy tę pozycję przez 10 sekund, a następnie wracamy do pozycji wyjściowej wykonując 10 powtórzeń.
Zintegrowany trening mięśnia poprzecznego brzucha i mięśnia wielodzielnego lędźwiowego w czynnościach nasilających ból
8-10. Wykonuj ko-kontrakcję mięśni podczas chodzenia z normalną, szybszą i najszybszą prędkością przez 5 minut odpowiednio w tygodniach 8, 9 i 10. Dodatkowo, wybierz dwie obciążające czynności lub zadania, które przewidujesz, że spowodują ból lub niestabilność i wykonaj ko-kontrakcję mięśni podczas wykonywania tych czynności lub zadań bez odczuwania bólu. Każda obciążająca czynność lub zadanie wykonywane jest przez 2,5 minuty.
- Iversen T, Solberg TK, Romner B, Wilsgaard T, Nygaard Ø, Brox JI, Ingebrigtsen T. Accuracy of physical examination for chronic lumbar radiculopathy. BMC musculoskeletal disorders. 2013 Dec 1;14(1):206.
- 2,0 2,1 2,2 2,3 2,4 Alexander CE, Varacallo M. Lumbosacral Radiculopathy. InStatPearls 2019 Mar 23. StatPearls Publishing. Available from: https://www.ncbi.nlm.nih.gov/books/NBK430837/ (last accessed 23.1.2020)
- Physeo Radikulopatia lędźwiowa Available from:https://www.youtube.com/watch?v=bQ3E-OPsN60 (last accessed 23.1.1.2020)
- 4.0 4.1 4.2 4.3 4.4 Bogduk N. On the definitions and physiology of back pain, referred pain, and radicular pain. Pain. 2009 Dec 1;147(1):17-9.
- 5.0 5.1 5.2 5.3 5.4 5.5 5.6 Murphy DR, Hurwitz EL, Gerrard JK, Clary R. Pain patterns and descriptions in patients with radicular pain: Czy ból musi koniecznie podążać za określonym dermatomem? Chiropractic & Osteopathy. 2009 Dec 1;17(1):9.
- Randall Wright MD, Steven B. Inbody MD, in Neurology Secrets (Fifth Edition), 2010Radiculopathy and Degenerative Spine Disease Available from: ☀https://www.sciencedirect.com/topics/neuroscience/lumbar-nerves (last accessed 23.1.2020)
- 7.00 7.01 7.02 7.03 7.04 7.05 7.06 7.07 7.08 7.09 7.10 7.11 7.12 7.13 7.14 7.15 7.16 7.17 7.18 7.19 Coster S, De Bruijn SF, Tavy DL. Diagnostic value of history, physical examination and needle electromyography in diagnosing lumbosacral radiculopathy. Journal of neurology. 2010 Mar 1;257(3):332-7.
- 8.0 8.1 8.2 8.3 8.4 8.5 8.6 Tarulli AW, Raynor EM. Lumbosacral radiculopathy. Neurologic clinics. 2007 May 1;25(2):387-405.
- 9.0 9.1 9.2 9.3 9.4 9.5 Kennedy DJ, Noh MY. The role of core stabilization in lumbosacral radiculopathy. Physical Medicine and Rehabilitation Clinics. 2011 Feb 1;22(1):91-103.
- 10.0 10.1 10.2 10.3 Keith L. Moore et al.; Clinically oriented anatomy seventh edition; Wolters Kluwer; p 556-632; 2014
- 11.0 11.1 11.2 11.3 11.4 11.5 11.6 Valentyn Serdyuk; Scoliosis and spinal pain sydrome: new understanding of their origin and ways of successful treatment;Byword books; p47; 2014
- 12.0 12.1 Winnie AP, Ramamurthy S, Durrani Z. The inguinal paravascular technic of lumbar plexus anesthesia: the „3-in-1 block”. Anesthesia & Analgesia. 1973 Nov 1;52(6):989-96.
- 13,0 13,1 13,2 13,3 13,4 13,5 Vloka JD, Hadžic A, April E, Thys DM. The division of the sciatic nerve in the popliteal fossa: anatomical implications for popliteal nerve blockade. Anesthesia & Analgesia. 2001 Jan 1;92(1):215-7.
- Clinical Examination Videos. Test prostego uniesienia nogi – objaw Lasegue’a. Dostępne od: http://www.youtube.com/watch?v=JmvGHszR_X4
- John Gibbons. Jak zbadać nerw udowy (splot lędźwiowy L2,3,4) lub odwrócić objaw Lasegue’a. Available from: http://www.youtube.com/watch?v=cN0uou-nZH8
- 16.0 16.1 Farny J, Drolet P, Girard M. Anatomy of the posterior approach to the lumbar plexus block. Canadian journal of anaesthesia. 1994 Jun 1;41(6):480-5.
- Kennedy DJ et al. The role of core stabilization in lumbosacral radiculopathy. Phys Med Rehabil Clin N Am. 2011 Feb
.