Rysowanie zegara jest prostym i skutecznym testem włączanym do neuropsychiatrycznej oceny pacjentów.4 Przeglądy piśmiennictwa naukowego potwierdzają jego zastosowanie jako wiarygodnego narzędzia przesiewowego w wykrywaniu zaburzeń funkcji poznawczych, zwłaszcza demencji.5,6 Chociaż test ten jest stosowany od lat 60. XX wieku, stał się popularny w 1983 roku, kiedy Goodglass i Kaplan włączyli go do Bostońskiej Baterii Afazji.7-9 Chociaż większość badań wykorzystuje test rysowania zegara do oceny funkcji poznawczych w kontekście badań przesiewowych w kierunku demencji, oceniano również inne schorzenia. Na przykład, ostatnie badania donoszą o wykorzystaniu testu rysowania zegara do diagnozowania i oceniania ciężkości encefalopatii wątrobowej, przewidywania wyników rehabilitacji po urazowym uszkodzeniu mózgu (TBI) oraz oceny stanu funkcjonalnego u weteranów z łagodnym TBI związanym z rozmieszczeniem.10-12 Na przestrzeni lat wprowadzono co najmniej 13 systemów punktacji. Shulman w swoim przeglądzie, stwierdzając, że testy rysowania zegara są uzupełnieniem Mini-Mental State Exam (MMSE) i stanowią znaczący postęp we wczesnym wykrywaniu otępienia i monitorowaniu zmian poznawczych, zauważył również, że prosty system punktacji z naciskiem na jakościowe aspekty rysowania zegara powinien zmaksymalizować jego użyteczność.5 Dokumentowanie rodzaju błędów w rysowaniu zegara może przyczynić się do oceny klinicznej pacjentów z podejrzeniem zaburzeń i zespołów neuropsychiatrycznych, zarówno w ocenie wstępnej, jak i późniejszej. Ma również dużą wartość edukacyjną dla rodzin pacjentów i w nauczaniu stażystów, ponieważ pozwala na łatwą do zrozumienia demonstrację subtelnych deficytów poznawczych, czasami trudnych do zidentyfikowania w rutynowym badaniu przyłóżkowym. Celem tego przeglądu jest przedstawienie głównych błędów jakościowych w rysowaniu zegara oraz dowodów łączących wyniki z neuroanatomią. Duża zmienność w sposobie podawania i punktowania testów rysowania zegara wykracza poza zakres tego przeglądu.5
Błędy rysowania zegara
Najczęściej stosowany system jakościowych błędów rysowania zegara został opisany przez Rouleau.1 Sklasyfikował on pięć rodzajów błędów oprócz wielkości zegara (ryc. 1): 1) trudności graficzne; 2) reakcja związana z bodźcem; 3) deficyt pojęciowy; 4) deficyt przestrzenny i/lub planowania; oraz 5) perseweracja. Należy zauważyć, że wiele publikacji nie uwzględnia wszystkich sześciu błędów jakościowych. Większy nacisk kładzie się na porównanie błędów wynikających z reakcji związanych z bodźcem, deficytów pojęciowych, trudności przestrzennych i/lub planistycznych oraz perseweracji. Jak wspomniano powyżej, istnieje również zróżnicowanie w sposobie przeprowadzania testów rysowania zegara. Niektóre testy dostarczają wcześniej narysowany okrąg i różne ustawienia czasowe. Większość formalnych testów najpierw instruuje pacjenta, aby narysował zegar (tj. rysowanie na polecenie), a następnie kopiował zegar (tj. kopiowanie na polecenie). Istnieją dowody na to, że pacjenci z chorobą Alzheimera (AD) popełniają mniej błędów przy rysowaniu zegara, gdy są proszeni o skopiowanie zegara, prawdopodobnie dlatego, że w mniejszym stopniu wykorzystywane są funkcje wykonawcze i pamięć semantyczna.1

Rysunek 1. Reprezentatywna ilustracja powszechnych typów błędów w rysowaniu zegarów.1
Rozmiar zegara (nie zilustrowany)
Rysunek zegara jest uważany za mały, jeśli mierzy mniej niż 1,5 cala, a duży, jeśli mierzy więcej niż 5 cali. U pacjentów z chorobą Huntingtona (HD) częściej występują małe zegary, natomiast u pacjentów z chorobą Alzheimera częściej występują duże zegary.1 Małe zegary obserwowane w HD mogą być spowodowane mikrografią obserwowaną w zaburzeniach obejmujących zwoje podstawy. Duże zegary obserwowane w AD mogą być wynikiem słabego planowania wzrokowo-przestrzennego z powodu upośledzenia funkcjonowania wykonawczego (płat czołowy) i wzrokowo-przestrzennego (prawy płat ciemieniowy).
Trudności graficzne
Trudności graficzne występują, gdy linie nie są precyzyjne, co skutkuje albo zniekształceniem tarczy zegara, albo trudnymi do odczytania liczbami. Wskazówki nie są proste i czasami nie łączą się na środku. Ogólne wykonanie może wydawać się niedokładne i niezgrabne, ale rysunek jest nadal zazwyczaj rozpoznawalny jako zegar. Błędy graficzne są bardziej powszechne w HD i w umiarkowanych otępieniach naczyniowych niż w AD.1,13 Stwierdzono, że błędy graficzne pogłębiają się w otępieniach naczyniowych w miarę postępu choroby.13 Trudności graficzne obserwowane zarówno w HD jak i w demencjach naczyniowych są prawdopodobnie wynikiem wtórnych zaburzeń w obwodach czołowo-prążkowiowych niezbędnych do koordynacji drobnej kontroli motorycznej i planowania.
Reakcja związana z bodźcem
Reakcja związana z bodźcem jest tendencją rysunku do bycia zdominowanym lub kierowanym przez jeden bodziec, najczęściej związany z instrukcjami ustawiania czasu. Zazwyczaj instrukcje te nakazują ustawić czas na „10 po 11”. W jednym z błędów ręce są ustawione na „10 ’til 11” zamiast „10 po 11”. Pacjentowi nie udało się przekodować „10” w „10 po 11” jako „2”, aby ustawić wskazówkę minutową. Pacjent jest „przyciągany” do silnego źródła bodźca (tj. „10”), a nie do właściwej reakcji, która wymaga bardziej złożonej operacji (tj. ustawienia minutnika na „2”). W drugim typie błędu związanego z bodźcem, „1” jest napisane w pobliżu „11” lub pomiędzy „10 i 11” na zegarze. Wskazówki mogą być nieobecne lub skierowane w stronę „10” i/lub „11”. Ten drugi rodzaj błędu związanego z bodźcem może być również oceniany jako błąd koncepcyjny. W kilku badaniach wykazano, że błędy związane z bodźcem są częstsze w AD niż w HD, chorobie Parkinsona (PD) lub otępieniu czołowo-skroniowym.1,14,15 Jednakże odnotowano również wyniki przeciwne, w których błędy związane z bodźcem były częstsze w PD z otępieniem niż w AD.16 Jednym z możliwych sposobów pogodzenia tych wyników jest to, że obwody czołowo-prążkowiowe mogą być znacznie upośledzone do czasu, gdy PD przechodzi w demencję, co skutkuje deficytami funkcji wykonawczych.
Befekty koncepcyjne
Befekty koncepcyjne są definiowane jako utrata lub upośledzenie dostępu do wiedzy o atrybutach, cechach i znaczeniu zegara. Kategoria ta obejmuje szeroką gamę błędów. Deficyty koncepcyjne w rysowaniu zegara mogą być spowodowane rysunkiem, który nie wygląda jak zegar (tj. błędne przedstawienie zegara) lub rysunkiem ze wskazówkami, które nie informują o czasie (tj. błędne przedstawienie czasu). Błędne przedstawienie zegara sugeruje niedostępność poprawnej graficznej reprezentacji zegara. Błędna reprezentacja czasu (np. brak wskazówek, wskazówki nieodpowiednio przedstawione, godzina napisana na zegarze) sugeruje deficyt w znajomości cechy, która nadaje zegarowi największe znaczenie, czyli komunikowania czasu.
W wielu badaniach stwierdzono, że deficyty koncepcyjne w rysowaniu zegara są częstsze i występują wcześniej w przebiegu progresji choroby w AD niż w HD, PD, otępieniu naczyniowym lub otępieniu czołowo-skroniowym.14,16 Deficyty mogą być widoczne nawet w łagodnych przypadkach i były częściej obserwowane w miarę nasilania się AD.1,17-19 Istnieją dowody, że błędy pojęciowe są częstsze u pacjentów z łagodnymi zaburzeniami poznawczymi (mild cognitive impairment – MCI) niż u osób zdrowych, ale rysowanie zegara nie jest uważane za jedyne narzędzie przesiewowe w kierunku MCI.19-21 W badaniu dotyczącym uszkodzeń/deficytów stwierdzono, że uszkodzenia w lewej dolnej przednio-ciemieniowej korze operacyjnej były związane z błędami w określaniu czasu.22 Deficyty pojęciowe są prawdopodobnie spowodowane upośledzeniem pamięci semantycznej, podstawowej funkcji bocznych płatów skroniowych.23 Pamięć semantyczna odnosi się do naszego zasobu wiedzy pojęciowej i faktograficznej, która nie jest związana z żadną konkretną pamięcią (tj, pamięć epizodyczna).
Deficyty przestrzenne i/lub deficyty planowania
Deficyty przestrzenne i planowania wynikają z błędów w rozmieszczeniu liczb na rysunku zegara (np. zaniedbanie lewej półkuli, deficyt w planowaniu skutkujący lukami w odstępach między liczbami, deficyt w przestrzennym rozmieszczeniu liczb przy braku specyficznego wzorca w dezorganizacji przestrzennej, liczby zapisane poza tarczą zegara, liczby zapisane przeciwnie do ruchu wskazówek zegara). Stwierdzono, że deficyty w zakresie planowania przestrzennego występują częściej w AD niż w otępieniu czołowo-skroniowym lub schizofrenii.14,24 Jest to prawdopodobnie spowodowane większym zaangażowaniem płatów ciemieniowych w AD. W PD z otępieniem, chorobie z rozsianym ciałem Lewy’ego (Diffuse Lewy Body, DLB) lub otępieniu naczyniowym występuje więcej deficytów w zakresie planowania przestrzennego niż w AD.13,25 Wyniki te są prawdopodobnie spowodowane większym zaangażowaniem podkorowym w tych stanach. Błędy w rysowaniu zegara wynikające z deficytów przestrzennych/planowania wynikają z upośledzenia niedominującej prawej półkuli, zwłaszcza prawego płata ciemieniowego.22 Prawdopodobnie najczęściej spotykany błąd w rysowaniu zegara występuje u pacjentów z uszkodzeniem prawej półkuli ciemieniowej, co powoduje zaniedbanie lewej półkuli (zegar może mieć wszystkie cyfry ustawione po prawej stronie). W przypadku udaru mózgu jest to zwykle bardziej widoczne w ostrej fazie. Pacjenci mogą nawet mieć anosognozję i zaprzeczać jakimkolwiek błędom lub problemom z tarczą zegara. Ponadto do planowania i dokładnego rysowania tarczy zegara potrzebne są obwody komunikujące się między płatem ciemieniowym a czołowym (obwody czołowo-ciemieniowe) oraz między płatem czołowym a obszarem podkorowym (obwody czołowo-prążkowiowe). Obwody czołowo-ciemieniowe prawdopodobnie odgrywają rolę w koordynowaniu wizualno-przestrzennego rozumienia zegara, a obwody czołowo-prążkowiowe funkcji wykonawczych, które skutkują dokładnym rysowaniem tarczy zegara.
Perseweracja
Perseweracja jest definiowana jako kontynuacja lub nawrót aktywności bez odpowiedniego bodźca. W rysowaniu zegara, może to być spowodowane perseweracją rąk (np. obecność więcej niż dwóch rąk, odzwierciedlająca brak zakończenia trwającego zestawu śledzenia rąk) lub perseweracją liczb (np. nieprawidłowe przedłużanie liczb, takie jak pisanie poza 12 lub niewłaściwe powtarzanie tych samych liczb). Błędy perseweracyjne są częstsze w AD niż u osób zdrowych lub u pacjentów ze schizofrenią.17,24 Błędy perseweracyjne w rysowaniu zegara są prawdopodobnie spowodowane upośledzeniem funkcji wykonawczych w obszarze przedczołowym płata czołowego, co stwierdza się w wielu zaburzeniach otępiennych.
Obrazy
Kilka rodzajów dowodów obrazowych przemawia za udziałem zarówno regionów korowych, jak i podkorowych w wykonywaniu zadania rysowania zegara. W badaniu fMRI u normalnych, zdrowych osób, wykonujących zadanie wymagające rysowania wskazówek zegara w celu wskazania czasu, stwierdzono aktywacje zarówno w okolicach czołowych, jak i ciemieniowych (ryc. 2).2 W badaniu u pacjentów z MCI, wykorzystującym fMRI w stanie spoczynku do oceny funkcjonalnej łączności grzbietowo-bocznej kory przedczołowej (DLPFC), stwierdzono, że łączność z wieloma regionami mózgu (np, dolna część płata ciemieniowego, górna część zakrętu czołowego, przyśrodkowa część zakrętu czołowego, putamen) była zmniejszona, ale tylko zmniejszenie połączeń między lewą DLPFC i lewym wzgórzem korelowało z pogorszeniem wyników w zadaniu rysowania zegara (ryc. 3).3 W badaniu wykorzystującym relaksometrię opartą na wokselach do identyfikacji uszkodzeń strukturalnych stwierdzono, że zadanie rysowania zegara było bardziej czułe niż kilka innych powszechnie stosowanych testów (np, MMSE, Trailmaking test Part A, Trailmaking test Part B) na obecność małych obszarów uszkodzenia mózgu, ale uszkodzenia te dotyczyły wielu różnych lokalizacji korowych (insula, skroniowe, czołowe, tylne ciemieniowe) i podkorowych (ciało modzelowate, ogoniaste).26 W innym badaniu stwierdzono, że nieprawidłowości istoty białej w obszarze okołokomorowym były silniej związane z upośledzeniem sprawności niż nieprawidłowości istoty białej w innych obszarach, co wskazuje na połączenia czołowo-podkorowe.27 W kilku badaniach wykorzystano pozytonową tomografię emisyjną (PET) i tomografię emisyjną pojedynczego fotonu (SPECT) do zbadania związku między zlokalizowanym zmniejszeniem mózgowego przepływu krwi lub tempa metabolizmu mózgowego a upośledzeniem wykonania zadania rysowania zegara w różnych zaburzeniach. U pacjentów z AD lub MCI najczęściej obserwowano obszary związane z korą ciemieniową, tylną korą zakrętu obręczy i hipokampem.28-30 Obszary, których dotyczyły badania u pacjentów z otępieniem w przebiegu DLB, obejmowały zarówno obszary korowe (czołowe, skroniowo-ciemieniowe), jak i podkorowe (putamen, wzgórze).31,32 Badania wykorzystujące morfometrię opartą na wokselach u pacjentów z AD lub MCI do oceny związku między lokalną gęstością substancji szarej a wydajnością rysowania zegara wykazały związki z licznymi obszarami korowymi (skroniowymi, czołowymi, ciemieniowymi, móżdżkiem) i podkorowymi (wzgórze, ogoniaste).33-35 Warto zauważyć, że w badaniu porównującym kilka systemów punktacji stwierdzono, że wszystkie korelowały z regionalną objętością istoty szarej w prawym płacie ciemieniowym, ale różniły się dla innych obszarów, co wskazuje, że wybór systemu punktacji będzie miał wpływ na wyniki.34
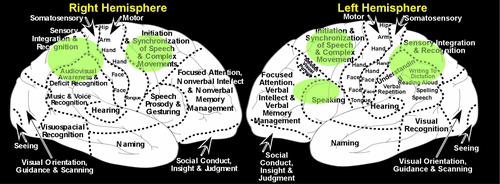
Rysunek 2. Ilustracje lewej i prawej półkuli, podsumowujące główne funkcje regionów korowych.
Badanie z zastosowaniem funkcjonalnego rezonansu magnetycznego (fMRI) u zdrowych osób, w którym zmapowano obszary aktywowane przez część zadania rysowania zegara polegającą na układaniu dłoni (przybliżone obszary zaznaczono na zielono), dostarcza ogólnych wskazówek na temat zaangażowanych sieci korowych.2
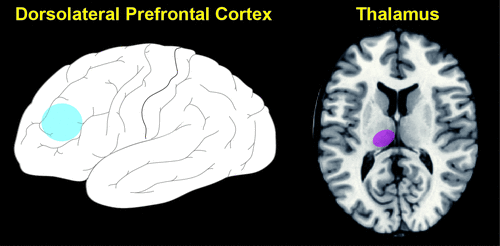
RYSUNEK 3. W niedawno przeprowadzonym badaniu wykorzystano fMRI stanu spoczynku do porównania funkcjonalnej łączności grzbietowo-bocznego obszaru kory przedczołowej (przybliżona lokalizacja zaznaczona na niebiesko, DLPFC, BA 46) u pacjentów z łagodnymi zaburzeniami poznawczymi (MCI) i osób zdrowych dobranych pod względem wieku i płci.3
W grupie MCI, DLPFC miała zmniejszoną łączność z wieloma obszarami korowymi (dolny płat ciemieniowy, górny i przyśrodkowy zakręt czołowy) i podkorowymi (putamen, wzgórze), co wskazuje na zmiany zarówno w obwodach czołowo-ciemieniowych, jak i czołowo-striatalno-wzgórzowych. Upośledzone wykonanie zadania rysowania zegara w grupie MCI korelowało ze zmniejszoną łącznością między lewą DLPFC a obszarem w lewym wzgórzu (przybliżona lokalizacja zaznaczona na fioletowo). Jak zauważają autorzy, odkrycie to sugeruje, że rozłączenie czołowo-prążkowiowo-wzgórzowe może leżeć u podstaw, przynajmniej częściowo, deficytów wykonawczych stwierdzonych u tych pacjentów.
Tylko kilka badań zbadało anatomiczne korelaty specyficznych rodzajów błędów. W badaniu dotyczącym uszkodzeń/deficytów u pacjentów z ogniskowym uszkodzeniem mózgu zidentyfikowano dwa dominujące wzorce błędów w zadaniu rysowania zegara.22 Problemy z organizacją przestrzenną i prawidłowym umieszczaniem liczb były częstsze u pacjentów z uszkodzeniami prawej półkuli mózgu, natomiast problemy z prawidłowym umieszczaniem wskazówek zegara (ustawianiem czasu) były częstsze u pacjentów z uszkodzeniami lewej półkuli mózgu. Autorzy tego badania zauważyli, że wyniki te są zgodne z upośledzeniem przetwarzania wzrokowo-przestrzennego w pierwszej grupie i upośledzeniem przetwarzania językowego w drugiej. W badaniu oceniającym wpływ wysokiego i niskiego obciążenia okołowszczepowych nieprawidłowości istoty białej (WMA) na wyniki rysowania zegara u pacjentów z otępieniem porównywano pacjentów z AD lub otępieniem naczyniowym z pacjentami z PD pod względem wyniku całkowitego i wyniku w poszczególnych dziedzinach funkcjonalnych (motoryka ogólna, czas, perseweracja/pociąganie, układ przestrzenny).36 Grupa z niskim WMA miała lepsze wyniki niż pozostałe dwie grupy (PD; wysokie WMA), które nie różniły się pod względem wyniku całkowitego ani wyników w poszczególnych dziedzinach. Grupa z niskim WMA uzyskała lepsze wyniki niż grupa z wysokim WMA w domenie motoryki dużej i lepsze niż PD w domenach czasu i układu przestrzennego. Jak zauważają autorzy, wyniki te potwierdzają udział zarówno obszarów korowych, jak i podkorowych w wykonaniu tego zadania.
Wnioski
Neuronalne korelaty wykonania rysowania zegara były badane głównie w populacjach klinicznych z demencjami, a niewiele badań dotyczyło specyficznych błędów. W związku z tym wiele jeszcze można się nauczyć. Chociaż potrzeba więcej badań, aby lepiej zrozumieć funkcjonalną neuroanatomię rysowania zegara, jasne jest, że rolę odgrywają liczne regiony mózgu, w obszarach korowych i podkorowych, oraz obwody, które je łączą. Upośledzone rysowanie zegara może być sygnałem zaburzeń poznawczych, który naprowadza klinicystę na lepsze zrozumienie pacjenta i kontekstu występujących objawów. Klinicysta może również wykorzystać rysowanie zegara jako środek do monitorowania zmian poznawczych oraz narzędzie dydaktyczne dla rodziny i studentów.
1 Rouleau I, Salmon DP, Butters N, et al.: Ilościowe i jakościowe analizy rysunków zegarowych w chorobie Alzheimera i Huntingtona. Brain Cogn 1992; 18:70-87Crossref, Medline, Google Scholar
2 Ino T, Asada T, Ito J, et al.: Parieto-frontal networks for clock-drawing revealed with fMRI. Neurosci Res 2003; 45:71-77Crossref, Medline, Google Scholar
3 Liang P, Wang Z, Yang Y, et al.: Funkcjonalne rozłączenie i kompensacja w łagodnych zaburzeniach poznawczych: dowody z łączności DLPFC przy użyciu resting-state fMRI. PLoS ONE 2011; 6:e22153Crossref, Medline, Google Scholar
4 Kaplan E: The process approach to neuropsychological assessment of psychiatric patients. J Neuropsychiatry Clin Neurosci 1990; 2:72-87Link, Google Scholar
5 Shulman KI: Clock-drawing: czy jest to idealny poznawczy test przesiewowy? Int J Geriatr Psychiatry 2000; 15:548-561Crossref, Medline, Google Scholar
6 Pinto E, Peters R: Przegląd literatury dotyczącej testu rysowania zegara jako narzędzia do przesiewowych badań poznawczych. Dement Geriatr Cogn Disord 2009; 27:201-213Crossref, Medline, Google Scholar
7 Critchley M: The Parietal Lobes. Oxford, UK, Williams & Wilkins, 1966Google Scholar
8 Goodglass H, Kaplan E: The Assessment of Aphasia and Related Disorders. Osford, UK, Williams & Wilkins, 1972, pp vii-51Google Scholar
9 Goodglass H, Kaplan E: The Assessment of Aphasia and Related Disorders, 2nd Edition. Oxford, UK, Williams & Wilkins, 1983, pp vii-70Google Scholar
10 Edwin N, Peter JV, John G, et al.: Zależność między rysowaniem zegara i gwiazd a stopniem encefalopatii wątrobowej. Postgrad Med J 2011; 87:605-611Crossref, Medline, Google Scholar
11 Wagner PJ, Wortzel HS, Frey KL, et al.: Clock-drawing performance predicts inpatient rehabilitation outcomes after traumatic brain injury. J Neuropsychiatry Clin Neurosci 2011; 23:449-453Link, Google Scholar
12 Writer BW, Schillerstrom JE, Regwan HK, et al.: Executive clock-drawing correlates with performance-based functional status in people with combat-related mild traumatic brain injury and comorbid posttraumatic stress disorder. J Rehabil Res Dev 2010; 47:841-850Crossref, Medline, Google Scholar
13 Kitabayashi Y, Ueda H, Narumoto J, et al.: Jakościowe analizy rysunków zegarowych w chorobie Alzheimera i otępieniu naczyniowym. Psychiatry Clin Neurosci 2001; 55:485-491Crossref, Medline, Google Scholar
14 Blair M, Kertesz A, McMonagle P, et al.: Ilościowe i jakościowe analizy rysowania zegara w otępieniu czołowo-skroniowym i chorobie Alzheimera. J Int Neuropsychol Soc 2006; 12:159-165Crossref, Medline, Google Scholar
15 Ryan JJ, Glass LA, Bartels JM, et al.: Wskaźniki bazowe zegarów „10 do 11” w chorobie Alzheimera i Parkinsona. Int J Neurosci 2009; 119:1261-1266Crossref, Medline, Google Scholar
16 Lee AY, Kim JS, Choi BH, et al.: Charakterystyka błędów Clock-Drawing Test (CDT) według typu otępienia: analizy ilościowe i jakościowe. Arch Gerontol Geriatr 2009; 48:58-60Crossref, Medline, Google Scholar
17 Cahn DA, Salmon DP, Monsch AU, et al.: Screening for dementia of the Alzheimer type in the community: the utility of the Clock-Drawing Test. Arch Clin Neuropsychol 1996; 11:529-539Crossref, Medline, Google Scholar
18 Rouleau I, Salmon DP, Butters N: Longitudinal analysis of clock drawing in Alzheimer’s disease patients. Brain Cogn 1996; 31:17-34Crossref, Medline, Google Scholar
19 Lee JH, Oh ES, Jeong SH, et al.: Zmiany podłużne w wydajności testu rysowania zegara (CDT) w zależności od podtypów i ciężkości demencji. Arch Gerontol Geriatr 2011; 53:e179-e182Crossref, Medline, Google Scholar
20 Lee KS, Kim EA, Hong CH, et al.: Test rysowania zegara w łagodnych zaburzeniach poznawczych: analiza ilościowa czterech metod punktacji i analiza jakościowa. Dement Geriatr Cogn Disord 2008; 26:483-489Crossref, Medline, Google Scholar
21 Parsey CM, Schmitter-Edgecombe M: Quantitative and qualitative analyses of The Clock-Drawing Test in mild cognitive impairment and Alzheimer disease: evaluation of a modified scoring system. J Geriatr Psychiatry Neurol 2011; 24:108-118Crossref, Medline, Google Scholar
22 Tranel D, Rudrauf D, Vianna EP, et al.: Czy Test Rysowania Zegara ma ogniskowe korelaty neuroanatomiczne? Neuropsychology 2008; 22:553-562Crossref, Medline, Google Scholar
23 Budson AE: Understanding memory dysfunction. Neurology 2009; 15:71-79Crossref, Medline, Google Scholar
24 Heinik J, Lahav D, Drummer D, et al.: Porównanie testu rysowania zegara u starszych pacjentów ze schizofrenią i chorobą Alzheimera: badanie wstępne. Int J Geriatr Psychiatry 2000; 15:638-643Crossref, Medline, Google Scholar
25 Cahn-Weiner DA, Williams K, Grace J, et al.: Dyskryminacja otępienia z ciałami Lewy’ego z choroby Alzheimera i choroby Parkinsona za pomocą testu rysowania zegara. Cogn Behav Neurol 2003; 16:85-92Crossref, Medline, Google Scholar
26 Serber SL, Kumar R, Woo MA, et al.: Wyniki testów poznawczych i patologia mózgu. Nurs Res 2008; 57:75-83Crossref, Medline, Google Scholar
27 Kim YS, Lee KM, Choi BH, et al.: Związek między testem rysowania zegara (CDT) a zmianami strukturalnymi mózgu w otępieniu. Arch Gerontol Geriatr 2009; 48:218-221Crossref, Medline, Google Scholar
28 Nagahama Y, Okina T, Suzuki N, et al.: Neuronalne korelaty upośledzonej wydajności na teście rysowania zegara w chorobie Alzheimera. Dement Geriatr Cogn Disord 2005; 19:390-396Crossref, Medline, Google Scholar
29 Lee DY, Seo EH, Choo IH, et al.: Neuronalne korelaty wydajności Clock-Drawing Test w chorobie Alzheimera: badanie FDG-PET. Dement Geriatr Cogn Disord 2008; 26:306-313Crossref, Medline, Google Scholar
30 Takahashi M, Sato A, Nakajima K, et al.: Słabe wyniki w Clock-Drawing Test związane z deficytem pamięci wzrokowej i zmniejszonymi dwustronnymi regionalnymi przepływami krwi w hipokampie i lewej skroniowo-ciemieniowej u pacjentów z chorobą Alzheimera. Psychiatry Clin Neurosci 2008; 62:167-173Crossref, Medline, Google Scholar
31 Nagahama Y, Okina T, Suzuki N, et al.: Mózgowe substraty związane z upośledzoną wydajnością w teście rysowania zegara w otępieniu z ciałami Lewy’ego. Dement Geriatr Cogn Disord 2008; 25:524-530Crossref, Medline, Google Scholar
32 Perneczky R, Drzezga A, Boecker H, et al.: Metabolic alterations associated with impaired clock-drawing in Lewy body dementia. Psychiatry Res 2010; 181:85-89Crossref, Medline, Google Scholar
33 Thomann PA, Toro P, Dos Santos V, et al.: Clock-drawing performance and brain morphology in mild cognitive impairment and Alzheimer’s disease. Brain Cogn 2008; 67:88-93Crossref, Medline, Google Scholar
34 Matsuoka T, Narumoto J, Shibata K, et al.: Neural correlates of performance on the different scoring systems of the clock-drawing test. Neurosci Lett 2011; 487:421-425Crossref, Medline, Google Scholar
35 Han Y, Lui S, Kuang W, et al.: Anatomiczne i funkcjonalne deficyty u pacjentów z amnestycznymi łagodnymi zaburzeniami poznawczymi. PLoS ONE 2012; 7:e28664Crossref, Medline, Google Scholar
36 Cosentino S, Jefferson A, Chute DL, et al.: Błędy rysowania zegara w demencji: rozważania neuropsychologiczne i neuroanatomiczne. Cogn Behav Neurol 2004; 17:74-84Crossref, Medline, Google Scholar