Ten kurs został opublikowany w numerze z listopada 2015 roku i wygasa 20 listopada 2018 roku. Autorzy nie mają żadnych komercyjnych konfliktów interesów do ujawnienia. Ta 2 kredytowa godzina samokształcenia jest pośredniczona elektronicznie.
CEle edukacyjne
Po zapoznaniu się z niniejszym kursem uczestnik powinien umieć:
- Zidentyfikować lokalizacje anatomiczne nerwu zębodołowego dolnego.
- Przedstawić sposób podawania blokady nerwu zębodołowego dolnego.
- Wyjaśnij, jak ważną rolę odgrywają higienistki stomatologiczne w podawaniu znieczulenia miejscowego.
Dentystyczne leczenie bólu wymaga dokładnego zrozumienia anatomii głowy i szyi. Ponieważ ustawy o praktyce w większości stanów – z wyjątkiem Alabamy, Delaware, Georgii, Missisipi, Karoliny Północnej i Teksasu – zezwalają higienistkom stomatologicznym na podawanie znieczulenia miejscowego, umiejętności i pewność siebie w zakresie wykonywania zabiegów przeciwbólowych są powszechne wśród higienistek stomatologicznych. Spośród 44 stanów i Dystryktu Kolumbii, które dopuszczają higienistki stomatologiczne do wykonywania znieczulenia miejscowego, wszystkie oprócz dwóch – Nowy Jork i Karolina Południowa – zezwalają higienistkom stomatologicznym na wykonywanie blokady nerwu zębodołowego dolnego (inferior alveolar nerve block, IANB), powszechnie nazywanej blokadą żuchwy.1
Higienistki stomatologiczne często muszą wykonywać głębokie znieczulenie miejscowe, aby zapewnić pacjentowi komfort podczas instrumentacji przyzębia. Blokada IANB jest uważana za prawdziwą blokadę nerwową, ponieważ roztwór jest deponowany w pobliżu dużego pnia nerwowego, co powoduje znieczulenie regionalne. W świetle gęstej kości korowej w obszarach trzonowych, IANB jest często lepszym wyborem niż infiltracja znieczulenia miejscowego, jeśli chodzi o uzyskanie odpowiedniego znieczulenia żuchwy.2 Niestety, ta często stosowana metoda nadal stanowi wyzwanie dla klinicystów, ponieważ blokady żuchwy są czasami niekompletne, co prawdopodobnie jest wynikiem zróżnicowanej anatomii pacjenta lub złej techniki.
Odcinek żuchwowy (V3) nerwu trójdzielnego wychodzi z czaszki przez otwór owalny i dzieli się na odcinek tylny i przedni. Podział przedni jest przede wszystkim ruchowy, umożliwiający pracę mięśni żucia, natomiast nerw policzkowy jest gałęzią głównie czuciową. Jest on znieczulany, gdy pożądane jest znieczulenie tkanek miękkich policzkowych części trzonowców i przedtrzonowców żuchwy.3 Podział tylny nerwu żuchwowego jest głównie czuciowy i obejmuje nerw językowy, zębodołowy dolny oraz nerw uszno-skroniowy (Rycina 1). Nerw zębodołowy dolny dzieli się dalej na dwie gałęzie końcowe wewnątrz kanału żuchwy w okolicy przedtrzonowców: nerw zębodołowy mentalny i sieczny.3
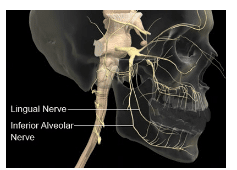
MEDICAL IMAGES, UNIVERSAL IMAGES GROUP/SCIENCE PHOTO LIBRARY
Nerw zębodołowy dolny przebiega przez przestrzeń podskroniową, przyśrodkowo do mięśnia skrzydłowego bocznego i przechodzi przez przestrzeń żuchwowo-skroniową obok więzadła krzyżowo-żuchwowego i przyśrodkowej powierzchni ramienia żuchwy.4 W tym miejscu nerw zębodołowy dolny wchodzi do otworu żuchwy, który jest ograniczony przez języczek – kostną wypukłość, która służy jako przyczep dla więzadła żuchwowo-skroniowego.5 Po wejściu do kanału nerw unerwia każdy ząb poprzez wierzchołki korzeni.2 Przesuwając się w kierunku przednim w kanale żuchwy, dzieli się dalej na gałąź nerwu zębodołowego i siecznego. Pierwsza z nich unerwia zęby przednie do linii pośrodkowej, druga zaś unerwia czuciowo wargę dolną po tej samej stronie.5 Typowy IANB znieczula również nerw językowy.4 IANB znieczula zęby żuchwy do linii pośrodkowej, trzon żuchwy, poniżej ramusa, błonę śluzową policzka przed otworem szczękowym, przednie dwie trzecie języka, dno jamy ustnej oraz tkanki miękkie i okostną języka.6 Tętnica szczękowa przebiega również wzdłuż drogi IANB w przestrzeni podskroniowej i żuchwowej. W tej przestrzeni znajduje się również gałąź końcowa tętnicy szyjnej, tętnica pęcherzykowa dolna oraz żyła pęcherzykowa dolna.4
WSKAZÓWKI
Zrozumienie lokalizacji otworu żuchwowego jest ważne dla skutecznego podania IANB. Miejscem docelowym jest nerw zębodołowy dolny, który przebiega po przyśrodkowej stronie kości ramiennej, przed wejściem do otworu żuchwy i znajduje się poniżej języczka (Rycina 2).6 Optymalna lokalizacja różni się u poszczególnych pacjentów, ale kluczowe jest umieszczenie środka znieczulającego w pobliżu nerwu tuż przed jego wejściem do otworu żuchwy.3 Dlatego też ważne jest przestrzeganie określonych anatomicznych punktów orientacyjnych w celu skutecznego podania środka. Dwoma ważnymi anatomicznymi punktami orientacyjnymi są wcięcie gzymsowe i grzbiet mostkowo-żuchwowy (pterygomandibular raphe). Wcięcie gzymsowe (Ryc. 3) jest punktem orientacyjnym w kości, który stanowi najgłębszą część kości ramiennej na przedniej granicy. Wcięcie gzymsowe rozciąga się ku dołowi od zewnętrznego grzebienia skośnego na bocznej powierzchni żuchwy do górnej części wyrostka rylcowatego. Z przodu, mięsień policzkowy i mięsień zwężający gardło tworzą wcięcie żuchwowo-skroniowe.7 Wcięcie żuchwowe jest ważnym anatomicznym punktem odniesienia dla tkanek miękkich i stanowi przyśrodkowy zakres obszaru penetracji. Dlatego też penetracja musi być wykonana nieco bocznie w stosunku do raphe.4,5 Pacjent musi się szeroko otworzyć, aby operator mógł odpowiednio obejrzeć raphe i właściwie zlokalizować wcięcie gzymsowe. Przestrzeń żuchwowo-skroniowa zawiera nie tylko nerw zębodołowy dolny, ale również tętnicę i żyłę zębodołową dolną, nerw językowy, nerw mięśnia zębodołowego oraz więzadło i powięź żuchwową (Rycina 4).8

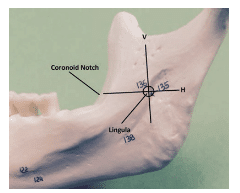
Rysunek 2. Na tym zdjęciu zaznaczono miejsce blokady nerwu zębodołowego dolnego.
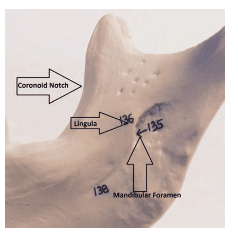

Rysunek 3. Na tym zdjęciu zaznaczono lokalizację wcięcia korówkowego.
W celu prawidłowego zlokalizowania anatomicznych punktów orientacyjnych należy określić trzy parametry: wysokość wstrzyknięcia, przednie/tylne położenie igły/barreli oraz głębokość penetracji.6 Wysokość wstrzyknięcia ustala się najpierw przez umieszczenie palca wskazującego lub kciuka niedominującej ręki w wcięciu gzymsowym. Wyimaginowaną linię poziomą wyznacza się od wcięcia do wyrostka dziobiasto-żuchwowego (pterygomandibular raphe). Linia ta jest równoległa do płaszczyzny okluzyjnej zębów żuchwy i znajduje się 6 mm do 10 mm powyżej płaszczyzny okluzyjnej.6 Pionowe przecięcie tej linii wyznacza dokładny punkt wprowadzenia igły (Rycina 5). Ten punkt wkłucia znajduje się pomiędzy wcięciem gzymsowym a zębodołem skrzydłowo-żuchwowym i jest oddalony o trzy czwarte odległości od wcięcia gzymsowego lub o jedną czwartą odległości od najgłębszej części zębodołu skrzydłowo-żuchwowego (Rycina 2).5
Następnie cylinder strzykawki aspirującej powinien być umieszczony nad drugim przedtrzonowcem po przeciwnej stronie jamy ustnej w celu uzyskania najlepszego dostępu i precyzyjnego kątowania. Trzecim parametrem jest głębokość penetracji. Igłę o długości 32 mm wprowadza się do przestrzeni żuchwowo-skroniowej do momentu zetknięcia się z kością przed rozwidleniem żuchwy, gdzie IANB wchodzi w kość na głębokość około 20 mm do 25 mm lub na trzy czwarte długości igły, w zależności od kształtu żuchwy.9 Następnie operator wycofuje igłę na odległość 1 mm od okostnej. Dwie aspiracje zwykle dają pewność, że igła nie znajduje się w naczyniu krwionośnym. Jeśli nie dojdzie do aspiracji krwi, operator zwykle podaje trzy czwarte środka znieczulającego w ciągu 1 minuty.6 Jeśli dojdzie do aspiracji krwi, operator musi zmienić igłę i kartridż i zacząć od nowa. Początek znieczulenia trwa od około 3 minut do 5 minut. Articaina może działać szybciej, a początek znieczulenia trwa od 1 minuty do 3 minut.6 Przed rozpoczęciem procedury terapeutycznej lub rozważeniem ponownego podania środka znieczulającego operator powinien skonsultować się z pacjentem w sprawie objawów odrętwienia i odczekać zalecaną ilość czasu, aby upewnić się, że znieczulenie jest skuteczne.
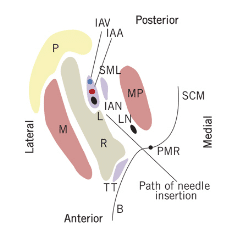
KURTESJA KHOURY JN, MIHAILIDIS S, GHABRIEL M, TOWNSEND G. APPLIED ANATOMY OF THE PTERYGO – MANDIBULAR SPACE: IMPROVING THE SUCCESS OF INTERIOR ALVEOLAR NERVE BLOCKS. AUST DENT J. 2011:56:112-121.
KONKURSY
Chociaż IANB jest najczęściej wykonywanym wstrzyknięciem, nadal stanowi wyzwanie dla klinicystów. Według Basseta odsetek niepowodzeń IANB wynosi od 10% do 31%, podczas gdy Khalil szacuje go na 20% do 25%.3,4 Różne przyczyny przyczyniają się do niepowodzeń IANB, ale dwie najczęstsze to zła technika operatora i zmienność anatomiczna.2,3,7-10
Podczas podawania IANB, jeśli kość zostanie dotknięta zbyt wcześnie, odkładanie środka znieczulającego może nie dotrzeć do punktu docelowego, powodując nieodpowiednie znieczulenie. Operator powinien lekko wycofać igłę i przesunąć tubus strzykawki bardziej do przodu nad obszar kłykcia/pierwszego przedtrzonowca, aby ustawić igłę bardziej pod kątem do tyłu. W konsekwencji, jeśli nie dojdzie do kontaktu z kością, igła może być umieszczona zbyt daleko do tyłu, co może spowodować znieczulenie nerwu twarzowego (CN VII), powodując przejściowe jednostronne porażenie mięśni twarzy.11 Aby uniknąć tej pułapki, igła musi zawsze dotykać kości na sugerowanej głębokości 20 mm do 25 mm. Wstrzykiwanie w momencie, gdy końcówka igły dotyka kości, zapobiega znieczuleniu twarzy.4,6 Operator powinien lekko wycofać igłę, zmienić położenie cylindra strzykawki bardziej do tyłu, kierując igłę bardziej do przodu w kierunku punktu docelowego.11 Jeśli po zastosowaniu się do wszystkich wytycznych nie uzyskano znieczulenia, operator powinien powtórzyć procedurę, podając dodatkowe trzy czwarte naboju. Jeśli ponownie wystąpi niepowodzenie, należy wziąć pod uwagę zmienność anatomiczną i złą technikę operatora.
ZMIENNOŚCI ANATOMICZNE
Liczba zmiennych anatomicznych może przeszkadzać w osiągnięciu optymalnego znieczulenia. Na przykład, dodatkowy nerw mięśnia zębodołowego, który jest uważany za ruchowy, czasami przenosi informacje czuciowe z zębów żuchwy.2,8 Może on dostarczać przynajmniej część unerwienia miazgi do pierwszego trzonowca żuchwy. Jeśli tak jest, to ważnym czynnikiem do rozważenia staje się punkt, w którym nerw mylohyoidalny odgałęzia się od nerwu zębodołowego dolnego.10 Nerw mylohyoidalny odgałęzia się od nerwu zębodołowego dolnego, gdy schodzi w kierunku otworu żuchwy.6,8 Odgałęzienie może występować aż do 14,7 mm powyżej i za języczkiem.10 Po rozgałęzieniu nerw zasłonowy biegnie w kierunku dolnym i przednim w bruździe zasłonowej wzdłuż przyśrodkowej powierzchni żuchwy, unerwiając mięsień zasłonowy.6 Konwencjonalna IANB często nie dyfunduje do nerwu zasłonowego, co skutkuje brakiem znieczulenia okolicy pierwszego trzonowca. Alternatywą jest wykonanie iniekcji Gow-Gatesa, wysokiej blokady żuchwy, która jest skierowana na boczną przednią powierzchnię szyjki kłykcia tuż poniżej wstawki mięśnia skrzydłowego bocznego.12 Inną strategią jest infiltracja policzkowa przylegająca do wierzchołków pierwszych trzonowców żuchwy poprzez umieszczenie jednej czwartej wkładu na głębokości około 3 mm do 5 mm.11
Rozdwojony nerw żuchwowy może komplikować możliwość uzyskania prawidłowego znieczulenia zębów przednich żuchwy.2,8 Zdjęcie panoramiczne może pomóc w zlokalizowaniu nerwu dwudzielnego.8 Wreszcie, przeciwstronne unerwienie siekaczy może zakłócić całkowite znieczulenie kwadrantu, skłaniając do podania dodatkowego wstrzyknięcia, takiego jak blokada nerwu pośrodkowego, w przeciwległym kwadrancie.
Inne czynniki, które należy wziąć pod uwagę, to szeroki lub długi kość ramienna, duża muskulatura, nadmiar tkanki tłuszczowej, zakażenie w miejscu podania roztworu znieczulającego lub nieprawidłowe położenie otworu żuchwy.12 Należy rozważyć wszystkie możliwości, aby operator mógł wprowadzić zmiany w tradycyjnej blokadzie IANB lub zastosować IANB z alternatywnymi technikami.
TECHNIKA OPERATORA
Ponieważ całkowita długość i głębokość penetracji w celu osiągnięcia celu w tradycyjnej blokadzie IANB wynosi 20 mm do 25 mm, należy unikać stosowania krótkich igieł.6 Krótka igła zazwyczaj nie dotrze do miejsca docelowego bez ryzyka posunięcia się do przodu do piasty igły i osadzenia całej igły w tkance. Naprężenia na piaście mogą spowodować złamanie igły, ponieważ interfejs piasta-igła jest najsłabszą częścią igły. Ponadto, rozmiar igły powinien wynosić 25 lub 27. W przypadku IANB nie należy stosować igieł o średnicy 30 mm, ponieważ są one najcieńsze i najmniej sztywne, co zwiększa ryzyko ugięcia i złamania.13 Wreszcie, pacjenta należy ułożyć w pozycji leżącej na wznak i poinstruować, aby otworzył się szeroko, tak aby operator miał maksymalną widoczność i dostęp do miejsca wstrzyknięcia. Pozycja leżąca na plecach jest również lepsza w przypadku nagłych wypadków medycznych.
Proponowana ilość środka znieczulającego to trzy czwarte wkładu lub około 1,5 ml roztworu. Jest to na ogół wystarczające do zapewnienia odpowiedniej dyfuzji przez nerw i osiągnięcia głębokiego znieczulenia. W celu uzyskania klinicznie skutecznego znieczulenia należy zastosować najmniejszą możliwą dawkę.4 Niektórzy klinicyści rezerwują roztwór przy wycofywaniu, aby osadzić go w pobliżu nerwu językowego. Właściwe umiejscowienie IANB zapewni jednak prawdopodobnie znieczulenie zarówno nerwu zębodołowego dolnego, jak i językowego, ponieważ nerwy te zazwyczaj poruszają się w bliskiej odległości od języczka.
Dodatnia aspiracja występuje w około 10% do 15% przypadków podawania IANB. Zaleca się dwukrotną aspirację, aby upewnić się, że światło igły nie znajduje się w naczyniu krwionośnym.6 Chociaż środki znieczulenia miejscowego są stosunkowo bezpieczne, wewnątrznaczyniowe wstrzyknięcie środka znieczulenia miejscowego – zwłaszcza z substancją obkurczającą naczynia krwionośne – może spowodować toksyczne działanie na układ sercowo-naczyniowy i ośrodkowy układ nerwowy.14 Objawy przedawkowania występują zwykle w ciągu pierwszych 5 minut po podaniu, dlatego higienistki stomatologiczne muszą znać oznaki i objawy toksyczności i być przygotowane na odpowiednią reakcję. Należy znieczulić jeden obszar i zakończyć leczenie przed podaniem dodatkowego roztworu znieczulającego w innym obszarze. Postępowanie zgodnie z tymi wskazówkami zmniejszy prawdopodobieństwo wystąpienia toksyczności ogólnoustrojowej.15 U większości pacjentów w celu zmniejszenia toksyczności ogólnoustrojowej można zastosować lek obkurczający naczynia krwionośne. Wynika to z faktu, że spowalnia on ogólnoustrojowe wchłanianie środka znieczulającego, a jednocześnie potencjalnie zapewnia korzyści hemostatyczne dla operatora.16 Wreszcie, podanie całego wkładu znieczulającego powinno trwać 1 minutę. Powolne wstrzykiwanie jest często mniej bolesne dla pacjenta i pomaga uniknąć przedawkowania środka znieczulającego.6
ROLA HIGIENISTEK STOMATOLOGICZNYCH
Znieczulenie miejscowe jest bezpiecznie i skutecznie stosowane przez higienistki stomatologiczne od 1971 roku. Wiele higienistek stomatologicznych jest dobrze wyszkolonych w zakresie podawania znieczulenia miejscowego.17 Chociaż ustawy o praktyce zawodowej różnią się w poszczególnych stanach, organy regulacyjne i rady stanowe monitorują jakość świadczonej opieki, aby chronić pacjentów. W badaniu z 2005 r. większość respondentów nie zgłosiła żadnych postępowań dyscyplinarnych w stosunku do higienistek stomatologicznych wykonujących znieczulenie miejscowe.18 Większość stanów wymaga, aby higienistki stomatologiczne wykonywały znieczulenie miejscowe pod bezpośrednim nadzorem lekarza dentysty, jednak sześć stanów – Arkansas, Arizona, Kolorado, Idaho, Minnesota i Oregon – zezwala higienistkom stomatologicznym na wykonywanie znieczulenia pod ogólnym nadzorem.19
Większość pracodawców zatrudniających lekarzy dentystów docenia fakt, że higienistki stomatologiczne mogą wykonywać znieczulenie miejscowe, ponieważ przyczynia się to do bardziej efektywnego prowadzenia praktyki. Anderson podaje, że około 90% higienistek stomatologicznych wykształconych w zakresie znieczulenia miejscowego uważa, że ten zestaw umiejętności miałby pozytywny wpływ na zdobycie zatrudnienia. Około 95% stomatologów przekazało higienistkom stomatologicznym zadania związane z kontrolą bólu.21 W wielu stanach higienistki stomatologiczne mogą wykonywać znieczulenie miejscowe podczas zabiegów stomatologicznych i higieny jamy ustnej.1 Badania naukowe popierają nierestrykcyjne sformułowania ustawowe, które zachęcają higienistki stomatologiczne do wykonywania kontroli bólu jako integralnych członków zespołu opieki zdrowotnej.20
Podsumowanie
Znieczulenie miejscowe może być trudnym do wykonania wstrzyknięciem. Opanowanie tej techniki obejmuje zrozumienie anatomii i umiejętność stosowania alternatywnych technik w celu zapewnienia lepszych wyników leczenia pacjenta i lepszej kontroli bólu. Biegłość w podawaniu IANB powinna być doceniana przez higienistki stomatologiczne, ponieważ podczas skalingu i root planingu konieczne jest znieczulenie wielu zębów i tkanek miękkich – zarówno policzkowo, jak i językowo. Zarządzanie bólem jest niezbędnym zestawem umiejętności potrzebnych dzisiejszej higienistce stomatologicznej.
- Amerykańskie Stowarzyszenie Higienistek Stomatologicznych. LocalAnesthesia Administration by Dental Hygienists State Chart. Dostępne pod adresem: adha.org/resourcesdocs/7514_Local_Anesthesia_Requirements_by_State.pdf. Accessed October 8, 2015.
- DeSantis JL, Liebow C. Four Common Mandibular Nerve Anomalies that Lead to Local Anesthesia Failures. J Am Dent Assoc. 1996;127:1081-1086.
- Khalil H. A basic review on the inferior alveolar nerve block techniques. Anesth Essays Res.2014;8:3-8.
- Bassett KB, DiMarco AC, Naughton DK. Local Anesthesia for Dental Professionals . 2nd ed. UpperSaddle River, New Jersey: Pearson Education Inc; 2015.
- Fehrenbach MJ, Herring SW. Illustrated Anatomy of the Head and Neck . 4th ed. St. Louis: Elsevier-Saunders; 2012.
- Malamed S. Handbook of Local Anesthesia. 6th ed.St Louis: Elsevier-Mosby; 2013.
- Khoury J, Mihailidis S, Ghabriel M, Townsend G.Anatomical relationships within the human pterygomandibular space. Clin Anat. 2010:23:936-944.
- Khoury JN, Mihailidis S, Ghabriel M, Townsend G.Applied anatomy of the pterygomandibular space: improving the success of inferior alveolar nerve blocks. Aust Dent J. 2011:56:112-121.
- Thangavelu K, Kannan R, Senthil Kumar N.Inferior alveolar nerve block: Alternative technique. Anesth Essays Res. 2012;6:53-57.
- Wilson S, Johns P, Fuller PM. The inferior alveolarand mylohyoid nerves: anatomic study and relationship to local anesthesia of the anterior mandibular teeth. J Am Dent Assoc.1984;108:350-352.
- Logothetis DD. Local Anesthesia for the Dental Hygienist. St. Louis: Elsevier-Mosby; 2012.
- Holliday R, Jackson I. Superior position of themandibular foramen and necessary alterations in the local anaesthetic technique: a case report. Br Dent J. 2011;210:207-211.
- Malamed SF. Is the mandibular nerve blockpassé? Am Dent Assoc. 2011; 142(Suppl 9):3S-7S.
- Taghavi Zenous A, Ebrahimi H, Mahdipour M,Pourshahidi S, Amini P, Batankhah M. The incidence of intravascular needle entry during inferior alveolar nerve block injection. J Dent Res Dent Clin Dent Prospects. 2008;2:38-41.
- Becker DE, Reed KL. Essentials of local anestheticpharmacology. Anesth Prog. 2006;53:98-109.
- Hass DA. An Update on Local Anesthetics inDentistry. J Can Dent Assoc. 2002;68:546-551.
- Boynes SG, Zovko J, Bastin MR, Grillo MA,Shingledecker BD. Dental hygienists' evaluation of local anesthesia education and administration in the United States. J Dent Hyg. 2011;85:67-74.
- Scofield JC, Gutmann ME, DeWald JP, CampbellPR. Disciplinary actions associated with the administration of local anesthetics against dentists and dental hygienists. J Dent Hyg. 2005;79:1-9.
- Boynes SG, Zovko J, Peskin RM. Local anesthesiaadministration by dental hygienists. Dent Clin North Am. 2010;54:769-778.
- Anderson JM. Use of local anesthesia by dental hygienists who completed a Minnesota CE course. J Dent Hyg. 2002;76:35-46.
From Dimensions of Dental Hygiene. November 2015;13(11):60–63.