Anatomia
Macica jest nadal powiększona i uniesiona z miednicy przez kilka dni do 3 tygodni po porodzie, co czyni jajowody bardziej dostępnymi dla technik chirurgii brzusznej, a mniej osiągalnymi dla dróg pochwowych. Dlatego prawie wszystkie zabiegi sterylizacyjne we wczesnym okresie połogu wykonywane są przez nacięcie brzucha.
Jajowody mogą być większe i bardziej obrzęknięte, a mezosalpinx, podobnie jak więzadło szerokie, często zawiera powiększone, kręte naczynia krwionośne we wczesnym okresie połogu. Warunki te mogą utrudniać zabiegi chirurgiczne na jajowodach i stwarzać większe szanse na wystąpienie problemów z krwawieniem. Niezwykle ważne jest, aby przed jakąkolwiek interwencją zidentyfikować jajowody na całej ich długości, aby upewnić się, że właściwa struktura jest zamykana lub dzielona. Obie okolice przydatków powinny być dokładnie sprawdzone pod kątem wszelkich nieprawidłowości. Podobnie, macica powinna być oceniona pod kątem wszelkich istotnych lub nieoczekiwanych chorób ginekologicznych.
Przygotowanie pacjentki
Gdy pacjentka pyta o sterylizację, procedura ta powinna być dokładnie omówiona podczas kursu przedporodowego. Poruszane tematy powinny obejmować czas, techniki, skutki uboczne, powikłania, skutki długoterminowe, konsekwencje seksualne oraz możliwości odwracalności i braku odwracalności. Mąż lub partner pacjentki powinien być włączony do dyskusji, jeśli jest to możliwe, lub przynajmniej żona powinna być poproszona o przekazanie mu informacji. W celu uzupełnienia informacji, należy również wspomnieć o alternatywach dla sterylizacji kobiet (tj. antykoncepcja, sterylizacja mężczyzn).2,3
Procedury sterylizacji tubalnej są jednym z najczęstszych źródeł sporów sądowych. Niezbędna jest odpowiednia, świadomie wyrażona zgoda wraz z udokumentowaniem wspomnianych wcześniej kwestii, zwłaszcza częstości niepowodzeń i najczęstszych powikłań.4 Niektórzy lekarze i szpitale mogą wymagać od pacjentki i jej męża podpisania zgody na sterylizację, jak również zwykłej zgody na zabieg.
Przedoperacyjne badania laboratoryjne powinny obejmować ocenę stężenia hemoglobiny, hematokrytu i liczby krwinek białych z różnicowaniem. Badania te mogą być wykonane podczas porodu u pacjentek, które mają mieć natychmiastową sterylizację poporodową. Przepisy szpitalne mogą wymagać wykonania aktualnego elektrokardiogramu i/lub profilu chemicznego krwi, szczególnie u kobiet w szczególnej sytuacji zdrowotnej lub przyjmujących określone leki (np. sterydy, leki moczopędne).
Pęcherz moczowy pacjentki powinien być zawsze opróżniony tuż przed zabiegiem sterylizacji, aby zminimalizować ryzyko dostania się do pęcherza moczowego. Założenie cewnika nie jest konieczne, chyba że jest on już założony lub jest to wskazane z innych powodów (np. cesarskie cięcie, poród urazowy). Inne standardowe warunki przygotowania przedoperacyjnego muszą być spełnione, jeżeli sterylizacja jest wykonywana jako oddzielny zabieg w czasie innym niż bezpośrednio po porodzie.
Termin zabiegu
Sterylizacja tubalna może być wykonana bezpośrednio po zakończeniu porodu pochwowego lub po odtworzeniu otrzewnej pęcherza moczowego nad nacięciem macicy podczas cięcia cesarskiego. W innych przypadkach zabieg ten jest zwykle odraczany do pierwszych 48 godzin po porodzie. Istnieją zalety zarówno natychmiastowych, jak i opóźnionych procedur, a czynniki wyboru obejmują preferencje pacjenta i lekarza oraz kwestie związane ze znieczuleniem i rutyną szpitalną. Zaleta wykonania zabiegu w czasie cesarskiego cięcia nie wymaga dalszego komentarza.
Jeśli istnieją jakiekolwiek istotne powikłania lub potencjalne problemy w czasie lub bezpośrednio po porodzie, zabieg powinien być opóźniony, czasami bezterminowo. Concurrent medycznych, psychologicznych, lub neonatal conditionsmay również uzasadnić odroczenie. Dodatkowo, jeśli pacjentka lub jej małżonek wyrażą niepewność co do trwałej sterylizacji w trakcie lub po porodzie, najlepiej jest opóźnić zabieg.
Przedyskutowanie z pacjentką opcji natychmiastowego lub opóźnionego zabiegu jest pomocne. Niektóre pacjentki lub pary wolą poczekać od 12 do 48 godzin, aby mieć jak największą pewność, że dziecko jest zdrowe. Inne pacjentki nie chcą w przyszłości zachodzić w ciążę w żadnych przewidywalnych okolicznościach, a zabieg może być wykonany w dowolnym czasie.
Jednorazowe znieczulenie, uniknięcie drugiego protokołu operacyjnego i procedury oraz krótszy pobyt w szpitalu sprzyjają wykonaniu zabiegu na sali porodowej po zakończeniu zwykłej procedury porodowej. Zachorowalność pooperacyjna wydaje się być taka sama niezależnie od czasu wykonania zabiegu. Ważne jest, aby pamiętać, że sterylizacja poporodowa jest zabiegiem elektywnym i nie należy jej wykonywać, jeśli warunki nie są bezpieczne.5
Metody
Podejście brzuszne jest stosowane ze względu na zwiększone unaczynienie, a także dlatego, że wielkość i położenie macicy pozwalają na łatwiejszy dostęp do jajowodów tą metodą. Większość lekarzy stosuje małe, otwarte nacięcie typu laparotomii zamiast laparoskopii, chyba że procedura została opóźniona o więcej niż kilka dni, a macica zmniejszyła się zbytnio w rozmiarze. Nie wykazano entuzjazmu ani korzyści z zastosowania podejścia laparoskopowego w ciągu pierwszych 2 lub 3 dni po porodzie. Jeśli laparoskopia zostanie wybrana jako technika poporodowa, powinna być wykonywana tylko przez lekarzy, którzy mają doświadczenie w tej metodzie, ze względu na wielkość macicy i unaczynienie więzadła szerokiego.6,7
Poprzeczne nacięcie okołocewkowe jest często stosowane, gdy zabieg na jajowodach wykonywany jest wkrótce po porodzie, a poziom dna macicy znajduje się blisko pępka. Jest to kosmetycznie bardziej atrakcyjne, a także występuje mniejsze krwawienie i mniejszy dyskomfort pooperacyjny. Procedura może trwać nieco dłużej, jeśli ten typ nacięcia jest używany, a ekspozycja do inspekcji macicy i przydatków jest bardziej ograniczona.
Inne podejście jest przez podłużne nacięcie w linii środkowej gdzieś pomiędzy pępkiem a spojeniem łonowym. Wysokość dna jamy brzusznej determinuje specyficzną lokalizację, jak również możliwość wykorzystania istniejącego wcześniej nacięcia w dolnej części jamy brzusznej. Wybór środka znieczulającego polega zwykle na ponownym podaniu istniejącego znieczulenia zewnątrzoponowego, jeśli cewnik jest nadal na miejscu i działa.8 Mniej popularną alternatywą jest miejscowa infiltracja w ścianę jamy brzusznej, a następnie do mezosalpinxu.
Popularne są różne procedury mające na celu przerwanie przejścia komórki jajowej przez jajowód. Najczęściej usuwa się część podwiązanego jajowodu, aby odcięte końce zamknęły się i oddzieliły. Metoda Pomeroymethod9 lub jej modyfikacje pozostają najczęściej stosowanymi procedurami podwiązania jajowodów. Mała pętla na rurce jest tworzona w pobliżu jej środkowej części poprzez ujęcie rurki za pomocą zacisku. Pętla jest podwiązywana u jej podstawy przy użyciu szwu wchłanialnego (Ryc. 1), a następnie część pętli jest wycinana. Jest to najprostsza metoda, a jeśli odcięte końce i otaczający mezosalpinx są starannie kontrolowane pod kątem krwawienia, powikłania są rzadkie. Niektórzy chirurdzy podwiązują pojedynczo przecięte końce, aby zapewnić hemostazę. Jednak większa reakcja zapalna i mniejsze prawdopodobieństwo oddzielenia się końcówek cięcia w przypadku rozpuszczenia szwu to teoretyczne wady użycia więcej niż jednego szwu katgutowego u podstawy pętli.
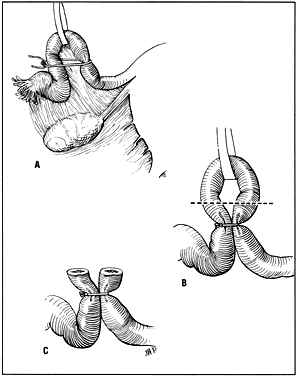 Fig. 1. Metoda Pomeroy’a do sterylizacji kanalików. ( A) Formowanie pętli z rurki i podwiązanie podstawy. ( B) Miejsce wycięcia rurki. ( C) Przecięte końce przed wchłonięciem szwów i rozdzieleniem.
Fig. 1. Metoda Pomeroy’a do sterylizacji kanalików. ( A) Formowanie pętli z rurki i podwiązanie podstawy. ( B) Miejsce wycięcia rurki. ( C) Przecięte końce przed wchłonięciem szwów i rozdzieleniem.
Podobna, ale mniej skuteczna metoda Madlenera również polega na uformowaniu pętli z rurki, ale część nie jest usuwana. Zamiast tego, dren zostaje zmiażdżony u podstawy pętli i podwiązany niewchłanialnym szwem (Ryc. 2A). Uzyskuje się w ten sposób okluzję, ale nie podział światła. Należy uważać, aby podwiązanie nie było tak ciasne, aby przeciąć przewód. Niepowodzenia przypisuje się głównie tworzeniu się przetoki w miejscu podwiązania.
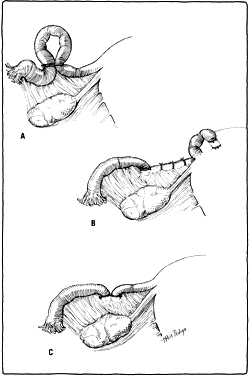 Fig. 2. ( A) Metoda Madlenera do sterylizacji kanalików. ( B) Zmodyfikowana metoda Irvinga do sterylizacji jajowodów. ( C) Inna zmodyfikowana technika Irvinga. Oba odcięte końce są pochowane w więzadle szerokim.
Fig. 2. ( A) Metoda Madlenera do sterylizacji kanalików. ( B) Zmodyfikowana metoda Irvinga do sterylizacji jajowodów. ( C) Inna zmodyfikowana technika Irvinga. Oba odcięte końce są pochowane w więzadle szerokim.
W 1924 r. Irving opisał technikę sterylizacji jajowodów przy cesarskim cięciu.10 Bardziej odpowiednia ekspozycja macicy umożliwia łatwiejsze podejście do tej metody. W 1950 roku opisano rewizję tej procedury.11 Po przecięciu rurki w części ciemieniowej jej bliższy koniec zostaje zagrzebany w tylnej ścianie macicy. Inni zmodyfikowali tę technikę, chowając dystalny koniec w listkach więzadła szerokiego (ryc. 2B). Metoda ta trwa dłużej i może wiązać się z większą utratą krwi, jednak szanse na rekanalizację jajowodów lub ciążę w proksymalnym kikucie są niewielkie. Spośród tych trzech metod najmniejszą liczbę ciąż odnotowano w przypadku techniki Irvinga.
Próbowano także innych wariantów sterylizacji jajowodów, ale nie zyskały one popularności. Metoda Irvinga została zmodyfikowana w ten sposób, że oba odcięte końce zostały zakopane w więzadle szerokim (ryc. 2C). Dodatkowo, samo zakopanie fimbriowanego końca rurki w kieszonce w więzadle szerokim (technika Aldridge’a) było uważane za dobry tymczasowy sposób sterylizacji (ryc. 3A). Uważano, że odwrócenie tego procesu poprzez uwolnienie końcówek jajowodów jest łatwe do przeprowadzenia. Niestety, odsetek ciąż po przywróceniu nie był taki, jak przewidywano, zwłaszcza jeśli infekcja jajowodów lub otrzewnej wystąpiła po pierwszej próbie sterylizacji.
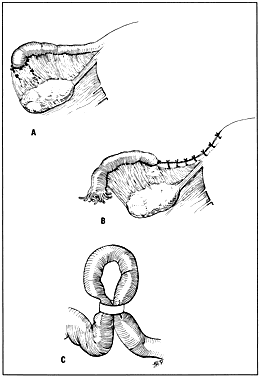 Fig. 3. ( A) Technika Aldridge’a sterylizacji kanalików. ( B) Resekcja rogowa rurki w celu sterylizacji. ( C) Silastic band for tubal occlusion.
Fig. 3. ( A) Technika Aldridge’a sterylizacji kanalików. ( B) Resekcja rogowa rurki w celu sterylizacji. ( C) Silastic band for tubal occlusion.
Opisano również resekcję rogówkową obejmującą przylegającą część jajowodu, ale procedura ta wymaga większej ekspozycji i powoduje większą utratę krwi (ryc. 3B).
Metoda Oxford polegająca na umieszczeniu więzadła okrągłego pomiędzy odciętymi końcami cieśni rurki nigdy nie była rozpowszechniona w Stanach Zjednoczonych, podobnie jak metoda Uchidy polegająca na wycięciu jajowodu w jego części ampularnej, ze względu na jej złożoność, możliwość krwawienia i większą długość resekcji jajowodu.12 Inna metoda fimbriektomii po dystalnym podwiązaniu szwami jedwabnymi, przypisywana Kroenerowi, również obarczona jest wysokim odsetkiem niepowodzeń.
Ostatnio popularność zyskało opasanie rurki niewchłanialnymi materiałami. Klipsy ze stali nierdzewnej i opaski z silastiku mogą być stosowane w celu zamknięcia światła jajowodu (ryc. 3C).13 Do zakładania tych klipsów i opasek w okresie poporodowym używano zarówno laparoskopii, jak i otwartych technik nacinania. Powikłania są niewielkie; zauważono łagodny dyskomfort w miejscu zamknięcia. Stwierdzono, że wskaźnik skuteczności jest bardzo akceptowalny na podstawie obserwacji pacjentów przez kilka lat po zastosowaniu. Green i Laros podają pełny opis większości tradycyjnych i nowszych technik w swojej monografii.6
Procedury pomocnicze
Apendektomia jest rutynowo wykonywana przez niektórych lekarzy w czasie poporodowej sterylizacji tubalnej pod warunkiem, że nie ma medycznych lub chirurgicznych przeciwwskazań. Aby dodać usunięcie wyrostka robaczkowego do procedury zwykle wymaga większego nacięcia, dodatkowy czas, i wzrost inblood utraty krwi. Jednak przynajmniej jedno badanie wykazało, że nie ma różnicy w zachorowalności pooperacyjnej.14
Usuwanie torbieli jajnika i torbieli okołopęcherzykowych, lizę zrostów, resekcję implantów endometrialnych i małych mięśniaków macicy wykonywano również w połączeniu z zabiegiem tubalizacji. Ponownie, ograniczenia związane ze znieczuleniem i ekspozycją na promieniowanie mogą przemawiać przeciwko dodatkowej interwencji, ale chirurg musi ocenić możliwe korzyści w stosunku do dodatkowego ryzyka. Każda pacjentka musi być oceniana indywidualnie.
Powikłania
Procedury sterylizacji jajowodów nie są zwykle związane z istotnym ryzykiem lub zachorowalnością. Poważne powikłania odnotowuje się w około 2% wszystkich typów zabiegów sterylizacji jajowodów.2,15 Krwawienie jest najczęstszym problemem pooperacyjnym; zwykle występuje jako wynik nieodpowiedniego podwiązania jajowodu lub braku odpowiedniego podwiązania miejsc krwawienia w mezosalpinx lub więzadle szerokim. Zwiększony dopływ krwi do tych obszarów z żylakami w ciąży stwarza możliwość wystąpienia krwotoku i krwiaka, jeśli nie zostanie osiągnięta staranna hemostaza.
Zwykłe następstwa operacji wewnątrzbrzusznych (np. paralytic ileus, dystocja brzuszna, zrosty, niedrożność jelit) są związane z zabiegami sterylizacji jajników. Zakażenia i krwiaki są rzadsze, ale występują sporadycznie, szczególnie u pacjentek otyłych lub z przewlekłymi chorobami ogólnoustrojowymi.
Uszkodzenie pęcherza moczowego jest rzadkie, ale może wystąpić, jeśli nacięcie brzucha jest zbyt niskie lub pęcherz jest rozdęty. Jak wspomniano wcześniej, cewnikowanie w celu upewnienia się, że pęcherz jest pusty, powinno być wykonane bezpośrednio przed wszystkimi zabiegami sterylizacji.
Problemy ze znieczuleniem są również rzadkie, ale może wystąpić nieodpowiednie znieczulenie, szczególnie przy technikach regionalnych stosowanych przy porodzie. Uzupełnienie znieczulenia miejscowego lub techniką wziewną może być konieczne do zakończenia zabiegu tubalizacji w bezpośrednim okresie poporodowym. Zastosowanie ciągłego znieczulenia przewodowego może pozwolić na uzyskanie bardziej długotrwałych i stałych poziomów, gdy sterylizacja jest połączona z porodem.
Zachowanie ostrożności przy stosowaniu znieczulenia ogólnego od okresu bezpośrednio po porodzie do kilku dni po porodzie jest niezbędne, aby zminimalizować możliwość aspiracji i jej następstw.16 Metoda Pomeroya i jej modyfikacje mają najmniejszą liczbę powikłań operacyjnych.
Efekty uboczne
Krótkotrwałe trudności połogowe wynikają głównie z dyskomfortu w miejscu nacięcia i w miejscach, gdzie przewody zostały podwiązane lub rozdzielone. Nietypowe jest utrzymywanie się znacznego dyskomfortu w jamie brzusznej przez okres dłuższy niż 2 tygodnie.
Na ogół nie występują długoterminowe zmiany w funkcjach menstruacyjnych lub seksualnych pacjentki. Nieregularność miesiączek może być przewidywana u niewielkiej liczby pacjentek (<5%). Przyczyna zaburzeń miesiączkowania nie jest jasna i nie zawsze pozostaje w bezpośrednim związku z zabiegiem tubaloplastyki. Dlatego też istnienie prawdziwego zespołu poporodowego pozostaje kontrowersyjne.17,18
Liczne najnowsze badania dotyczące żalu pacjentek po sterylizacji tubalnej podkreślają potrzebę czasu na odpowiednie, wczesne i powtarzające się poradnictwo przedporodowe.2,19,20 Młodość (<30 lat w momencie sterylizacji), wydarzenia rodzinne po sterylizacji i odkrycie, że procedura nie chroni przed chorobami przenoszonymi drogą płciową są najczęstszymi przyczynami późniejszego żalu.
Efektywność
W przypadku różnych metod tubalnych, ogólny wskaźnik niepowodzeń w dużych seriach wynosi mniej niż 1%. Spośród omawianych procedur, metody Irvinga i Uchidy wiążą się z najmniejszą liczbą kolejnych ciąż, a metody Madlenera i Kroenera z największą. Procedura Pomeroya jest nie tylko najbezpieczniejszą z wymienionych metod, ale również charakteryzuje się bardzo akceptowalnym poziomem skuteczności. Najwyższe odsetki niepowodzeń występują w przypadku metod powodujących minimalne uszkodzenie jajowodów, ale metody te dają maksymalny potencjał odwracalności.21
Sterylizacja jajowodów po cięciu cesarskim miała dwu- lub trzykrotnie wyższy odsetek niepowodzeń niż po porodzie pochwowym; jednak to przekonanie nie zostało podtrzymane.6,22,23 Wyjaśnienia zwiększonego odsetka ciąż obejmują większe zatkanie jajowodów i mezosalpinx oraz mniejszą uwagę podczas operacji na część jajowodu wybraną do przerwania. Część jajowodu ze stosunkowo dobrze unaczynionym obszarem w mezosalpinx pod nim jest idealnym obszarem do sterylizacji cewki.
Trzy najczęstsze przyczyny niepowodzenia to ciąża w fazie lutealnej, jeśli zabieg jest opóźniony ponad 30 dni od porodu; okluzja niewłaściwej struktury, najczęściej więzadła okrągłego; i najczęściej rekanalizacja odciętych końców jajowodu. Chociaż istnieje zwiększona częstość występowania ciąży pozamacicznej w przypadku niepowodzeń sterylizacji jajowodów (5% do 12%), technika „nosingle” wydaje się predysponować do tego stanu.24 Niektóre z ostatnich doniesień wskazują, że ryzyko wystąpienia raka jajnika może się zmniejszyć u kobiet, u których wykonano zabieg sterylizacji jajowodów.2
Odsetek ciąż wewnątrzmacicznych po zabiegach rekonstrukcyjnych na jajowodach różni się w zależności od rodzaju wykonanego zabiegu sterylizacji jajowodów. Nowsze techniki mikrochirurgiczne poprawiły wskaźnik ciąż po zabiegach odwracających, jednak rokowanie jest nadal niepewne. Technika rekonstrukcji zależy od metody sterylizacji, długości proksymalnego odcinka drożnego jajowodu oraz stanu infundibulum.
Wyniki są najbardziej udane u pacjentek, u których wykonano zespolenie koniec do końca jajowodu po sterylizacji klasyczną metodą Pomeroym. W jednej z grup odnotowano 39% odsetek ciąż.25 Dzięki nowszym technikom i procedurom wspomaganego rozrodu (ART) potrzeba odwracalności niedrożności jajowodów nie jest tak częsta.