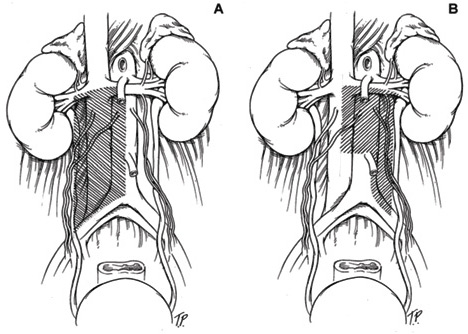
A.Szablonowe granice dysekcji dla guzów prawostronnych obejmują moczowód (boczne), punkt środkowy aorty (przyśrodkowe), rozwidlenie naczyń biodrowych (dolne) i wnękę nerki (górne).B. Wzorcowe granice dysekcji dla guzów lewostronnych obejmują moczowód (boczny), punkt środkowy żyły głównej dolnej (przyśrodkowy), rozwidlenie naczyń biodrowych (dystalny) i wnękę nerki (górny).
Uzasadnienie
Ponieważ jądra tworzą się i rozwijają w pobliżu nerek u płodu, ukrwienie, drenaż limfatyczny i nerwy do jądra pochodzą z okolicy nerki po tej stronie. Dlatego rak jądra ma bardzo przewidywalny wzór rozprzestrzeniania się. Pierwotną strefą lądowania przerzutów raka jądra są węzły chłonne zaotrzewnowe – obszar wokół i pomiędzy aortą a żyłą główną dolną na poziomie nerek. Dlatego też, dysekcja węzłów chłonnych zaotrzewnowych (RPLND) jest ważną opcją chirurgiczną dla mężczyzn z rakiem jądra.
Wskazania
Tradycyjnie, RPLND jest wykonywana przez duże, środkowe nacięcie (wzdłuż całego brzucha) i tylko w centrach doskonałości o dużej objętości z powodu rzadkości choroby i technicznych wyzwań operacji. Ostatnio małoinwazyjna RPLND stała się opcją dla mężczyzn z rakiem jądra, znacznie skracając rekonwalescencję po operacji i oferując korzyści wynikające z uniknięcia chemioterapii i rygorystycznego AS. RPLND była podstawą terapii w I stopniu zaawansowania klinicznego nieseminomatycznych nowotworów zarodkowych (NSGCT), ponieważ pozwalała na lepszą ocenę choroby i zapewniała korzyści terapeutyczne dla wielu pacjentów. Jednak aż 70% pacjentów nigdy nie będzie potrzebowało RPLND i są oni leczeni z nadwykonania. RPLND wypadła z łask wielu lekarzy i organizacji z powodu chorobowości procedury i wysokiego ryzyka nadmiernego leczenia.
Minimalnie inwazyjna RPLND zmienia proces myślowy dla raka jądra CSI, ponieważ zmienia stosunek ryzyka do korzyści, ponieważ zachorowalność związana z procedurą jest dramatycznie zmniejszona w porównaniu z tradycyjną otwartą operacją. Ponadto minimalnie inwazyjna RPLND może być wykonywana u chorych z podejrzeniem przerzutów do węzłów chłonnych o niskim obciążeniu (II stopień kliniczny) w nadziei na uniknięcie chemioterapii.
Wielu chorych z przerzutami do węzłów chłonnych, zwłaszcza z seminoma, otrzyma chemioterapię. U niektórych pacjentów węzły chłonne będą się kurczyć, ale nie znikną całkowicie. U innych pacjentów, obkurczone węzły chłonne będą powoli rosły, wskazując, że żywy rak lub teratoma może rosnąć w przestrzeni zaotrzewnowej. U tych pacjentów, RPLND po chemioterapii jest często wskazana do usunięcia raka, który nie został odpowiednio wyleczony chemioterapią.
Minimalnie inwazyjna RPLND
Minimalnie inwazyjna RPLND obejmuje użycie małych nacięć i instrumentów do wykonania RPLND. Johns Hopkins był jedną z pionierskich instytucji w minimalnie inwazyjnym RPLND, wykonując ponad 100 laparoskopowych RPLND od 1992 roku. Dzięki technologii robotowej większość minimalnie inwazyjnych RPLND jest wykonywana z asystą robota, ponieważ technologia ta pozwala na lepszą kontrolę i bardziej precyzyjną dysekcję wokół ważnych struktur naczyniowych i nerwów kontrolujących ejakulację.
Większość minimalnie inwazyjnych RPLND jest wykonywana u mężczyzn z klinicznym stadium I nie-seminujących guzów zarodkowych. Mężczyźni ci nie mają żadnych widocznych powiększonych węzłów chłonnych. U tych mężczyzn można wykonać jednostronną (lub jednostronną) dysekcję szablonową. Drenaż limfatyczny w organizmie przebiega z prawej do lewej strony. Dlatego mężczyźni z lewostronnym guzem jądra mogą zostać poddani lewostronnemu zmodyfikowanemu szablonowi, który obejmuje wycięcie tkanki limfatycznej na i wokół aorty. W przypadku mężczyzn z prawostronnym guzem jądra, należy usunąć tkankę limfatyczną od okolic żyły głównej dolnej do aorty.
Dla mężczyzn z guzami NSGCT w II stopniu zaawansowania klinicznego można wykonać małoinwazyjny zabieg RPLND. Jednakże zaleca się, aby każdy pacjent z powiększonymi węzłami chłonnymi został poddany pełnemu, obustronnemu RPLND.
Istnieje wiele teoretycznych i rzeczywistych korzyści z poddania się minimalnie inwazyjnemu RPLND:
- Uniknięcie chemioterapii: długoterminowe skutki uboczne chemioterapii nie są znane u młodych mężczyzn z długą oczekiwaną długością życia. Możliwe późne skutki uboczne obejmują:
- Wczesne wystąpienie chorób układu krążenia.
- Zwiększony odsetek wtórnych nowotworów złośliwych (najczęściej białaczki i chłoniaki).
- Krótszy pobyt w szpitalu i powrót do zdrowia: Większość pacjentów opuszcza szpital następnego dnia po zabiegu.
- Uniknięcie RPLND po chemioterapii: Wskaźniki powikłań po RPLND po chemioterapii są wyższe, pobyt w szpitalu i czas rekonwalescencji są również dłuższe.
- Niższe wskaźniki anejakulacji: Odsetek anejakulacji po jednostronnym, szablonowym RPLND wynosi 5% lub mniej.
Post-chemotherapy RPLND
W przypadku niektórych mężczyzn leczonych chemioterapią, węzły chłonne w przestrzeni zaotrzewnowej nie odpowiadają na chemioterapię lub powoli rosną po okresie kurczenia się. W takich przypadkach masa zaotrzewnowa może być żywym nowotworem (10-15%) lub teratoma (40-50%). Teratoma w przestrzeni zaotrzewnowej nie reaguje na chemioterapię i będzie się powiększał aż do ucisku na ważne dla życia struktury, takie jak żyła główna dolna lub jelita – proces ten nazywany jest zespołem rosnącego teratoma. PLND po chemioterapii jest niezwykle trudnym zabiegiem chirurgicznym. Chemioterapia może powodować zrastanie się węzłów chłonnych w przestrzeni zaotrzewnowej z ważnymi strukturami otaczającymi, w tym aortą, żyłą główną dolną, jelitami i nerkami. Bezpieczne usunięcie nowotworowych węzłów chłonnych wymaga precyzyjnej dysekcji i często usunięcia sąsiednich narządów, a nie ryzyka poważnego uszkodzenia naczyń krwionośnych lub jelit. Większość zabiegów RPLND po chemioterapii jest wykonywana zespołowo, z udziałem chirurgów naczyniowych, ogólnych i torakochirurgów dostępnych w zależności od przypadku. Operacja najczęściej wiąże się z dużym nacięciem na całej długości brzucha i pobytem w szpitalu trwającym od trzech do pięciu dni. Powrót do zdrowia może trwać nawet dwa do czterech tygodni, zanim poczujesz się w 100%. Jednakże, RPLND po chemioterapii może być operacją ratującą życie i, jeśli jest wykonywana w specjalistycznych ośrodkach, ma doskonałe wyniki.
Powikłania RPLND
Odsetek powikłań dla pierwotnej RPLND wynosi około 5% i około 15% dla RPLND po chemioterapii. Poważne powikłania są rzadkie (mniej niż 2%) i obejmują:
- Ajakulację.
- Poważne krwawienie wymagające transfuzji krwi.
- Przeciek limfatyczny (wodobrzusze chylosowe).
Anejakulacja
Nerwy kontrolujące ejakulację (wydalenie płynu z penisa podczas orgazmu) leżą w przestrzeni zaotrzewnowej. Nerwy współczulne kontrolują wytrysk i biegną bocznie i równolegle do wielkich naczyń, zanim zbiegną się u podstawy aorty (gdzie rozgałęziają się tworząc tętnice biodrowe) przed podróżą do pęcherzyków nasiennych, nasieniowodów, prostaty i szyi pęcherza. Przy zastosowaniu technik oszczędzających nerwy odsetek anejakulacji wynosi 5-10% zarówno w przypadku minimalnie inwazyjnej, jak i otwartej pierwotnej RPLND. Wskaźniki anejakulacji są wyższe w przypadku RPLND po chemioterapii, ponieważ nerwy nie zawsze mogą być oszczędzone w celu usunięcia raka.
Poważne krwawienie
Poważne krwawienie występuje w mniej niż 2% przypadków. Jednakże, krwawienie z aorty lub żyły głównej może wymagać transfuzji krwi i stanowić potencjalne zagrożenie życia. W przypadkach, gdy węzły chłonne zaotrzewnowe pojawiają się blisko lub przylegają do aorty lub żyły głównej, często bezpieczniejsze jest chirurgiczne usunięcie części naczynia krwionośnego. W zależności od wielkości guza i złożoności naprawy, chirurg naczyniowy może być częścią zespołu operacyjnego.
Przeciek limfatyczny (wodobrzusze chłonne)
Jako że kanały limfatyczne w przestrzeni zaotrzewnowej są przerwane, rzadko może wystąpić przeciek limfatyczny. Twój chirurg użyje różnych technik śródoperacyjnych, aby zapobiec przeciekowi limfatycznemu. Ponadto, ponieważ płyn limfatyczny jest „napędzany” przez tłuste pokarmy, dietetyk nauczy Cię o diecie niskotłuszczowej i o tym, jak powoli wznowić normalną dietę w ciągu kilku tygodni po operacji. odobrzusze chłonne prawie zawsze ustępuje w ciągu kilku tygodni do miesięcy, ale może być problematyczne w leczeniu. Leczenie wodobrzusza żylnego obejmuje ograniczenie diety, założenie drenów brzusznych (lub przerywany drenaż), leki zmniejszające ilość płynu limfatycznego lub zabiegi radiologii interwencyjnej. Johns Hopkins jest ośrodkiem eksperckim w leczeniu opornego na leczenie wodobrzusza za pomocą limfangiografii i skleroterapii. Chirurgia jest ostatecznością w rzadkich przypadkach.