Henry Hoffman
Sabato 9 giugno, 2018
ContrattureEvidenza-TreatmentFrozen ShoulderHand and ArmLegs and MobilityNeuroplasticityOccupational Therapist InfoPhysical Therapist InfoRehabilitation NursingSpasticitystrengtheningStroke StatisticsTherapist AdviceWeakness

La vita dopo un colpo può essere difficile. Molti pazienti si chiedono se recupereranno mai completamente la loro coordinazione muscolare, o quanto lungo o difficile possa essere il processo di recupero. Fortunatamente, il campo della terapia occupazionale e fisica ha fatto molta strada nello sviluppo di approcci che aiutano i pazienti a recuperare i movimenti muscolari controllati dopo un ictus. Conosciuto anche come l’approccio Brunnstrom, il quadro delle sette fasi vede il movimento spastico e involontario dei muscoli come parte del processo e li usa per aiutare la riabilitazione.
L’approccio Brunnstrom è stato sviluppato negli anni ’60 da Signe Brunnstrom, una terapista occupazionale e fisica svedese. Con sette fasi, l’Approccio Brunnstrom analizza come il controllo motorio può essere ripristinato in tutto il corpo dopo aver subito un ictus.
Normalmente, i movimenti muscolari sono il risultato di diversi gruppi muscolari che lavorano insieme. I ricercatori hanno chiamato questa collaborazione tra i muscoli “sinergie”. Il cervello ha il delicato compito di coordinare questi movimenti, molti dei quali vengono gravemente compromessi dopo un ictus.
Dopo l’ictus, i muscoli diventano deboli a causa della mancanza di coordinamento tra il cervello e il corpo. Questo fa sì che le sinergie muscolari si muovano in schemi anormali. La maggior parte dei trattamenti offerti ai pazienti colpiti da ictus si concentrano sul tentativo di inibire le sinergie e i movimenti muscolari atipici. L’approccio Brunnstrom, invece, insegna ai pazienti come utilizzare i modelli di sinergia anormali a loro vantaggio.
Questo approccio è diventato una scelta popolare sia tra i terapisti occupazionali e fisici che tra i pazienti fin dal suo inizio. Può essere efficace in ambito clinico e può migliorare notevolmente i movimenti muscolari volontari dopo aver subito un ictus.


Fase 1: Flaccidità
Il primo stadio nell’approccio di Brunnstrom è il periodo iniziale di shock subito dopo l’ictus in cui si instaura la paralisi flaccida. La paralisi flaccida (flaccidità) è il termine medico per indicare una completa mancanza di movimento volontario. Questa paralisi è causata da un danno ai nervi che impedisce ai muscoli di ricevere segnali appropriati dal cervello, sia che il cervello sia ancora in grado di muovere quei muscoli.
Nello stato iniziale della paralisi flaccida, il sopravvissuto all’ictus non può iniziare alcun movimento muscolare sul lato interessato del suo corpo. Se questo continua abbastanza a lungo senza intervento o terapia fisica, i muscoli inutilizzati diventano molto più deboli e cominciano ad atrofizzarsi. In poche parole, i muscoli devono essere usati per mantenere il loro tono e la loro definizione, e la paralisi flaccida impedisce ai muscoli di fare questo importante lavoro.


Il termine medico per questa perdita di tono muscolare è hyptonia. L’iptonia causa debolezza e talvolta intorpidimento che interferisce seriamente con la qualità della vita del paziente. Oltre agli esercizi terapeutici e ai trattamenti che riducono la gravità dell’ipotonia, questa condizione di stadio 1 richiede anche modifiche dello stile di vita per proteggere gli arti colpiti da lesioni.



Fase 2: Affrontare la comparsa della spasticità
La seconda fase nel recupero dell’ictus segna il ri-sviluppo di alcune sinergie di base degli arti, in quanto alcuni muscoli vengono stimolati o attivati e altri muscoli nello stesso sistema iniziano a rispondere. I muscoli cominciano a fare movimenti piccoli, spastici e anormali durante questa fase. Mentre questi movimenti sono per lo più involontari, possono essere un segno promettente durante il recupero. Movimenti volontari minimi potrebbero essere presenti o meno nella seconda fase.
Le sinergie muscolari derivano dai muscoli che coordinano i movimenti per eseguire compiti diversi. Queste sinergie permettono schemi comuni di movimento che coinvolgono l’attivazione cooperativa o reciproca dei muscoli. Poiché i muscoli sono collegati, un muscolo attivato può portare a risposte parziali o complete in altri muscoli. Queste sinergie possono limitare i muscoli del paziente a certi movimenti, impedendo loro di completare i movimenti volontari che vogliono fare. Tuttavia, poiché lo sviluppo neurologico e la ricrescita cellulare si verificano dopo un ictus, alcune nuove connessioni possono essere formate al tessuto muscolare danneggiato.
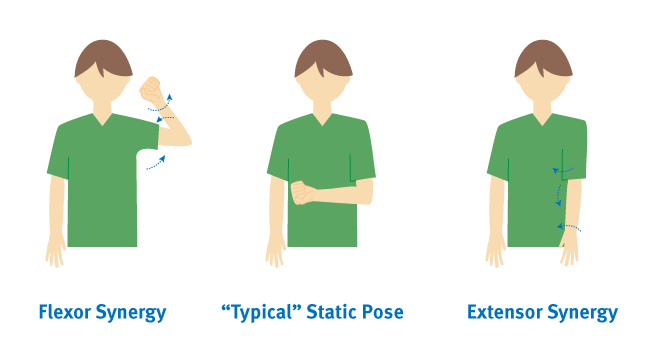

Due sinergie degli arti determinano le reazioni di un paziente alla ricrescita cellulare durante la fase 2 del recupero. La prima, la sinergia dei flessori, comprende la rotazione esterna della spalla, la flessione del gomito e la supinazione dell’avambraccio. La seconda, la sinergia estensoria, comprende la rotazione interna della spalla con estensione del gomito e pronazione dell’avambraccio. Queste sinergie possono produrre una o entrambe le seguenti posture, che indicano vari livelli di trauma cerebrale dopo l’ictus.
Insieme alla presenza di sinergie muscolari, tra il 30 e il 40 per cento dei sopravvissuti all’ictus sperimentano anche spasticità. Si tratta di un aumento dipendente dalla velocità dei normali riflessi di allungamento, e durante la fase 2, si presenta come una resistenza al movimento passivo. La spasticità della fase 2 contribuisce ai movimenti a scatti della parte superiore del corpo caratteristici delle sinergie dei flessori e degli estensori.
Gli arti non utilizzati hanno ancora bisogno di stimolazione per mantenere o formare le connessioni con i neuroni. Anche se i nervi e le connessioni che originariamente controllavano gli arti colpiti possono essere troppo danneggiati per creare movimenti volontari, potrebbe essere ancora possibile riacquistare il movimento nelle fasi successive del recupero. Per lasciare aperta questa possibilità e prevenire la tendenza del corpo al non uso appreso, è importante continuare a usare e muovere gli arti e i muscoli colpiti il più possibile.

Fase 3: Aumento della spasticità
La spasticità nei muscoli aumenta durante la terza fase del recupero dell’ictus, raggiungendo il suo picco. La spasticità è una sensazione di muscoli insolitamente rigidi, tesi o tirati. È causata da danni causati da un ictus alle vie nervose all’interno del cervello o del midollo spinale che controllano il movimento dei muscoli. La mancanza di capacità di limitare i motoneuroni del cervello fa sì che i muscoli si contraggano troppo spesso. La spasticità causa un aumento anormale della rigidità e del tono muscolare che può interferire con il movimento, la parola o causare disagio e dolore.
Durante la fase 3, anche i modelli di sinergia iniziano ad emergere e ci si deve aspettare movimenti volontari minimi. L’aumento dei movimenti involontari è dovuto alla capacità di iniziare il movimento nel muscolo, ma non di controllarlo (ancora). La comparsa di schemi sinergici e la coordinazione tra i muscoli facilitano i movimenti volontari che diventano più forti con la terapia occupazionale e fisica.
I muscoli con spasticità grave, come quelli nella fase 3 del recupero dell’ictus, sono probabilmente più limitati nella loro capacità di esercitare e possono richiedere aiuto per farlo. I pazienti e i familiari/caregiver dovrebbero essere istruiti sull’importanza di mantenere la gamma di movimento e di fare esercizi quotidiani. È importante ridurre al minimo le attività altamente stressanti in questa fase iniziale della formazione.
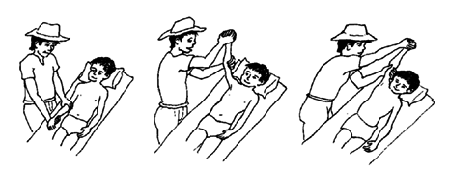

Gli esercizi passivi, conosciuti anche come esercizi passivi di range-of-motion (PROM), dovrebbero essere continuati durante questa fase per migliorare il range di movimento. Il trattamento include quanto il terapista può muovere le articolazioni in diverse direzioni, come alzare la mano sopra la testa o piegare il ginocchio verso il petto.

Fase 4: diminuzione della spasticità
Durante la quarta fase del recupero dell’ictus, il movimento spastico dei muscoli comincia a diminuire. I pazienti riacquisteranno il controllo soprattutto nelle estremità, e avranno una capacità limitata di muoversi normalmente. I movimenti possono ancora essere fuori sincrono con le sinergie muscolari, ma questo migliorerà rapidamente nel corso di questa fase.
L’obiettivo durante questa fase è di rafforzare e migliorare il controllo muscolare. Ora che stai riacquistando il controllo motorio e puoi iniziare a fare movimenti normali e controllati su una base limitata, puoi iniziare a ricostruire la forza negli arti e continuare a lavorare sul tuo range di movimento. Continuare ad allungare i muscoli è ancora importante in questa fase.


I terapisti usano l’active-(AAROM) quando un paziente colpito da ictus ha una certa capacità di muoversi ma ha ancora bisogno di aiuto per praticare gli esercizi o completare il movimento. Un terapista può aiutare a guidare il movimento con il proprio corpo (tenere l’arto, per esempio) o usare bande e altre attrezzature di esercizio per sostenere il paziente. I dispositivi a gravità assistita, come il SaeboMAS, sono utili per aiutare il paziente a eseguire i movimenti.


Si possono iniziare esercizi di Active Range-di movimento (AROM) una volta che si è riacquistato il controllo muscolare e si possono eseguire alcuni esercizi senza assistenza. Si tratta spesso di muovere un arto lungo tutta la sua gamma di movimento, come piegare un gomito o ruotare un polso. Gli esercizi AROM aumentano la flessibilità, la forza muscolare e la resistenza. Gli esercizi di range-of-motion dovrebbero essere praticati ugualmente su entrambi i lati del corpo colpiti e non colpiti.
Naturalmente, quando si tratta di costruire un programma di esercizi per il recupero dell’ictus di fase 4, si dovrebbe sempre consultare un terapista fisico o occupazionale professionale. Possono aiutarvi con le specifiche degli esercizi, a trovare gli strumenti e le attrezzature giuste e, naturalmente, a fornire assistenza, soprattutto all’inizio.

Fase 5: Combinazioni di movimenti complessi
Nella fase 5, la spasticità continua a diminuire e anche i modelli di sinergia all’interno dei muscoli diventano più coordinati, permettendo ai movimenti volontari di diventare più complessi. Anche i movimenti anormali iniziano a diminuire drasticamente durante la fase 5, ma alcuni possono essere ancora presenti.
Il paziente sarà in grado di fare movimenti più controllati e deliberati negli arti che sono stati colpiti dall’ictus. Potrebbero essere possibili anche movimenti articolari isolati.
Tutti i movimenti volontari coinvolgono il cervello, che invia gli impulsi motori che controllano il movimento. Questi segnali motori sono iniziati dal pensiero e devono anche comportare una risposta agli stimoli sensoriali. Gli stimoli sensoriali che innescano le risposte volontarie sono trattati in molte parti del cervello.



Stadio 6: la spasticità scompare
Al sesto stadio, la spasticità nei movimenti muscolari scompare completamente. Si è in grado di muovere le singole articolazioni e gli schemi sinergici diventano molto più coordinati. Il controllo motorio è quasi completamente ristabilito e si possono coordinare movimenti complessi di raggiungimento delle estremità interessate. I movimenti anormali o spastici sono cessati, e un recupero completo può essere all’orizzonte.

Fase 7: La funzione normale ritorna
L’ultima fase dell’Approccio di Brunnstrom è quando si riacquista la piena funzione nelle aree colpite dall’ictus. Ora sei in grado di muovere braccia, gambe, mani e piedi in modo controllato e volontario.
Poiché avete il pieno controllo dei vostri movimenti muscolari, anche i modelli di sinergia sono tornati alla normalità. Raggiungere il settimo stadio è l’obiettivo finale sia per i terapisti che per i pazienti.
Recupero da ictus in 7 stadi: La spasticità come processo
Con le sette fasi di recupero, Brunnstrom ha effettivamente cambiato il modo in cui il recupero dell’ictus viene affrontato dai terapisti occupazionali e fisici. Ha teorizzato che i movimenti muscolari spastici e primitivi sono una parte naturale del processo di recupero dopo un ictus. Inoltre, ha sviluppato un approccio che permette ai pazienti di usare questi movimenti involontari a loro vantaggio invece di cercare di inibirli.
Durante ogni fase, è disponibile una quantità crescente di sinergie da utilizzare. Usando l’approccio Brunnstrom, i terapisti occupazionali e fisici vi insegneranno come utilizzare le sinergie che sono attualmente disponibili. Queste tecniche sono utilizzate per migliorare il movimento e recuperare il controllo motorio.
Non esiste un unico approccio al recupero dell’ictus, e le fasi descritte in queste guide potrebbero non essere applicabili a tutti. Poiché l’approccio Brunnstrom può essere efficace, tuttavia, i terapisti usano ancora questo metodo per aiutare i pazienti a recuperare dopo aver subito un ictus. Grazie alla nuova tecnologia medica, i terapisti possono usare il metodo Brunnstrom insieme a strumenti come SaeboGlove, SaeboReach e SaeboMAS per aiutare i pazienti a raggiungere nuovi livelli di indipendenza.
Quale prodotto è giusto per me?
Nota dei redattori:
Questo post è stato originariamente pubblicato il 9 settembre 2015 e questo post è stato aggiornato il 2 febbraio 2017.
Tutti i contenuti forniti su questo blog sono solo a scopo informativo e non intendono sostituire un consiglio medico professionale, una diagnosi o un trattamento. Chiedi sempre il parere del tuo medico o di un altro fornitore di servizi sanitari qualificato per qualsiasi domanda riguardante una condizione medica. Se pensate di avere un’emergenza medica, chiamate immediatamente il vostro medico o il 911. L’affidamento su qualsiasi informazione fornita dal sito web Saebo è esclusivamente a proprio rischio e pericolo.