Redattori originari -Clay McCollum
Top Collaboratori – Liena Lamonte, Clay McCollum, Bo Hellinckx, Kim Jackson e Lucinda hampton
Definizione/Descrizione

La radicolopatia lombosacrale è un disturbo che causa dolore nella parte bassa della schiena e dell’anca che si irradia lungo la parte posteriore della coscia nella gamba. Questo danno è causato dalla compressione delle radici nervose che escono dalla spina dorsale, livelli L1- S4. La compressione può provocare formicolio, dolore che si irradia, intorpidimento, parestesia e occasionale dolore da sparo. La radicolopatia può verificarsi in qualsiasi parte della colonna vertebrale, ma è più comune nella parte bassa della schiena (radicolopatia lombare-sacrale) e nel collo (radicolopatia cervicale). Si trova meno comunemente nella porzione centrale della colonna vertebrale (radicolopatia toracica).
In generale, la radicolopatia lombosacrale è un disturbo straordinariamente comune visto nella pratica clinica e comprende una gran parte delle visite mediche annuali. La stragrande maggioranza dei casi è benigna e si risolve spontaneamente, e quindi la gestione conservativa è il primo passo più appropriato in assenza di sintomi clinici. Nei casi in cui i sintomi non si risolvono, studi di imaging, elettromiografia e studi di conduzione nervosa possono aiutare a fare una diagnosi. Questo video di 10 minuti è un’ottima visione
Radiculopatia non è la stessa cosa di “dolore radicolare” o “dolore alle radici nervose”. La radicolopatia e il dolore radicolare si presentano comunemente insieme, ma la radicolopatia può verificarsi in assenza di dolore e il dolore radicolare può verificarsi in assenza di radicolopatia.
- La radicolopatia può essere definita come l’intero complesso di sintomi che possono derivare dalla patologia delle radici nervose, tra cui anestesia, parestesia, ipoestesia, perdita motoria e dolore.
- Il dolore radicolare e il dolore alle radici nervose possono essere definiti come un singolo sintomo (dolore) che può derivare da una o più radici nervose spinali. La radicolopatia lombare sacrale è un disturbo delle radici nervose spinali da L1 a S4.
Anatomia clinicamente rilevante

Le radici nervose lombari escono sotto il peduncolo vertebrale corrispondente attraverso i rispettivi forami.
Siccome la maggior parte delle ernie del disco si verifica posterolateralmente, la radice che viene compressa è in realtà la radice che esce dal forame sotto l’ernia del disco. Quindi, una protrusione del disco a L4/L5 comprimerà la radice L5, e una protrusione a L5/S1 comprimerà la radice S1.
Il novantacinque per cento delle ernie del disco si verifica negli spazi discali L4/5 o L5/S1. Le ernie a livelli superiori non sono comuni.
Epidemiologia
Mentre la letteratura manca di dati epidemiologici concisi, la maggior parte dei rapporti stima un tasso di prevalenza di radicolopatia lombosacrale dal 3% al 5% nella popolazione dei pazienti. Inoltre, la condizione costituisce un motivo significativo per il rinvio dei pazienti a neurologi, neurochirurghi o chirurghi ortopedici della colonna vertebrale.
Il dolore lombare è molto comune nella popolazione generale, ma la radicolopatia lombare è stata riportata solo con un’incidenza del 3-5%.
5-10% dei pazienti con dolore lombare hanno la sciatica. la prevalenza annuale della sciatica legata al disco nella popolazione generale è stimata al 2,2%.
La prognosi è nella maggior parte dei casi favorevole, il dolore e le disabilità correlate si risolvono entro due settimane. Ma allo stesso tempo, un gruppo consistente (30%) continua ad avere dolore per un anno o più.
La radicolopatia lombare è un disturbo che insorge comunemente con conseguenze socio-economiche significative. L’incidenza della radicolopatia lombare di origine discale è di circa il 2%. Su un’incidenza del 12,9% di disturbi lombari nella popolazione attiva, l’11% è dovuto alla radicolopatia lombare.
La prevalenza della radicolopatia lombosacrale è stata situata dal 9,9% al 25%.
I fattori di rischio per la radicolopatia sono le attività che pongono un carico eccessivo o ripetitivo sulla colonna vertebrale. I pazienti coinvolti in lavori pesanti o sport di contatto sono più inclini a sviluppare una radicolopatia rispetto a quelli con uno stile di vita più sedentario.
Patofisiologia
La radicolopatia lombosacrale è il termine clinico usato per descrivere una costellazione prevedibile di sintomi che si verificano secondariamente a cicli meccanici e/o infiammatori che compromettono almeno una delle radici nervose lombosacrali. Lo stimolo nocivo su un nervo spinale crea segnali nervosi ectopici che vengono percepiti come dolore, intorpidimento e formicolio lungo la distribuzione nervosa.
I pazienti possono presentare dolore irradiato, intorpidimento/formicolio, debolezza e anomalie dell’andatura attraverso uno spettro di gravità. A seconda della radice o delle radici nervose colpite, i pazienti possono presentare questi sintomi in modelli prevedibili che interessano il dermatomo o il miotomo corrispondente.
Presentazione clinica
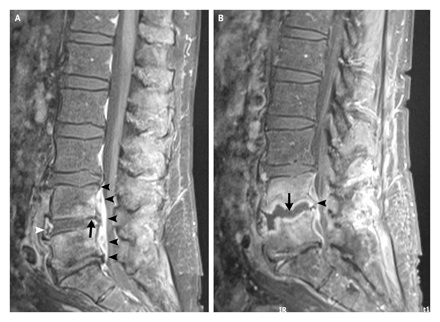
Le cause includono
- Lesioni dei dischi intervertebrali e malattie degenerative della spina dorsale, cause più comuni di radicolopatia lombosacrale.
- L’ernia del disco con compressione delle radici nervose causa il 90% delle radicolopatie
- Tumori (meno spesso)
- Stenosi spinale lombare causata da anomalie congenite o cambiamenti degenerativi. La stenosi lombare può essere descritta come il restringimento del canale spinale e la compressione del nervo causata dalle cause sottostanti di cui sopra.
- La scoliosi può causare la compressione dei nervi su un lato della colonna vertebrale a causa della curva anomala della spina dorsale.
- malattie sottostanti come infezioni come l’osteomielite.
Nei pazienti sotto i 50 anni, un’ernia del disco è la causa più frequente. Dopo i 50 anni, il dolore radicolare è spesso causato da cambiamenti degenerativi nella colonna vertebrale (stenosi del forame intravertebrale). I fattori di rischio per la radicolopatia lombare acuta sono:
- Età (picco 45-64 anni)
- Fumo
- Stress mentale
- Attività fisica faticosa (sollevamento frequente)
- Guida (vibrazione di tutto il corpo)
Indicazione per sciatica/sintomi:
- Dolore unilaterale alla gamba maggiore del dolore lombare, il dolore alla gamba segue un modello dermatomico
- Dolore che viaggia sotto il ginocchio fino al piede o alle dita
- Intorpidimento e parestesia nella stessa area
- Sollevamento della gamba dritta positivo, induce più dolore
La presentazione clinica dipende dalla causa della radicolopatia e da quali radici nervose sono colpite. È importante anche la natura (acuto, sordo, penetrante, lancinante, trafittivo, sparato, bruciante) e la localizzazione del dolore. Alcuni pazienti riportano, oltre al dolore radicolare alle gambe, anche segni neurologici come paresi, perdita sensoriale o perdita di riflessi. Se non è presente, non si tratta di radicolopatia.
Presentazione clinica per radicolopatia da ogni radice nervosa lombare:
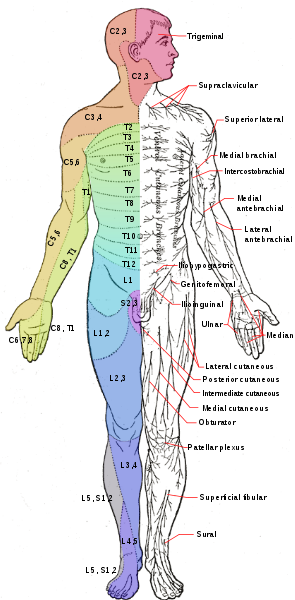
| Radice del nervo | Area dermatomica | Area miotomica | Riflessiva cambiamenti |
| L1 | regione inguinale | flessori dell’anca | |
| L2 | anteriore della metàcoscia | Flessori dell’anca | |
| L3 | Distale anteriore della coscia | Flessori dell’anca ed estensori del ginocchio | Riflesso patellare diminuito o assente |
| L4 | Gamba/piede mediale | Estensori del ginocchio e dorsiflessori della caviglia | Riflesso rotuleo diminuito o assente |
| L5 | Gamba/piede laterale | Estensione dell’alluce e flessori plantari della caviglia | Riflesso di achille diminuito o assente |
| S1 | Lato laterale del piede | Flessori plantari della caviglia ed estensori | Riflesso di achille diminuito o assente |
Diagnosi differenziale

Sindrome radicolare/ Sciatica: un disturbo con dolore irradiato in uno o più dermatomi lombari o sacrali, e può essere accompagnato da fenomeni associati alla tensione delle radici nervose o a deficit neurologici.
- Sindrome pseudoradicolare
- Lesioni del disco toracico
- Dolore lombare
- Cauda equina
- Cause infiammatorie/metaboliche: Diabete, spondilite anchilosante, malattia di Paget, aracnoidite, sarcoidosi
- borsite trocanterica
- cisti sinoviali intraspinali
Procedure diagnostiche
Valutazione clinica:
- Radiografie: per identificare la presenza di un trauma o di un’osteoartrite e i segni precoci di un tumore o di un’infezione
- EMG: utili per individuare le radicolopatie ma hanno un’utilità limitata nella diagnosi. Nei pazienti con sospetto clinico di radicolopatia lombosacrale e risultati normali della risonanza magnetica, l’EMG può aiutare a diagnosticare il coinvolgimento delle radici nervose in pazienti con dolore alle gambe altrimenti inspiegabile.
- Risonanza magnetica: usata per vedere se l’ernia del disco e la compressione delle radici nervose sono presenti in pazienti con sospetto clinico di radicolopatia lombosacrale.
Misure di risultato
- Roland Morris Disability Questionnaire (RMDQ) – Il Roland Morris Disability Questionnaire valuta i cambiamenti nello stato funzionale dopo il trattamento in pazienti con dolore lombare. Il questionario è ampiamente utilizzato per lo stato di salute.
- Back Pain Functional Scale – Una scala di misura self-report che valuta la capacità funzionale nelle persone con mal di schiena.
- Il Maine-Seattle Back Questionnaire – Un questionario a 12 voci sulla disabilità per valutare i pazienti con sciatica lombare o stenosi.
- Fear Avoidance Belief Questionnaire (FABQ) – questo questionario è stato sviluppato da Waddell per indagare le credenze di evitamento della paura tra i pazienti con LBP nel contesto clinico.
- Oswestry Low Back Pain Disability Questionnaire – considerato come ‘il golden standard’ per misurare la disabilità funzionale permanente della parte bassa della schiena.
- La Quebec back pain disability scale (QBPDS) – usata per misurare la disabilità funzionale per i pazienti con dolore lombare.
Esame
Diagnosticato tramite anamnesi ed esame fisico. Le funzioni motorie, sensoriali e riflesse devono essere valutate per determinare il livello della radice nervosa interessata.
Se il paziente riferisce il tipico dolore unilaterale irradiato nella gamba e c’è uno o più risultati positivi ai test neurologici, la diagnosi di sciatica sembra giustificata.
La valutazione clinica della radicolopatia lombosacrale inizia con:
Anamnesi medica (tipo, localizzazione e durata dei sintomi, presenza di debolezza soggettiva e disestesia, terapia in corso, radiazione dermatomica, assenza di lavoro) ed esame fisico: perdita sensoriale dermatomica, debolezza miotomica, sollevamento della gamba dritta, Crossed Straight Leg Raise Test, Femoral Nerve Stretch Test e riflessi.
Se i pazienti riferiscono il tipico dolore unilaterale radiante alla gamba e c’è uno o più risultati positivi dei test neurologici, la diagnosi di sciatica sembra giustificata.
Test di sollevamento della gamba dritta (test di Lasègue):
Il test clinico più conosciuto è il test di sollevamento della gamba dritta La SLR supina è più sensibile della SLR seduta quando si tratta della diagnosi di ernia del disco lombare con radicolopatia. Una sensibilità raggruppata per il test di sollevamento delle gambe dritte era di 0.91 (95% CI 0.82-0.94), una specificità raggruppata 0.26 (95% CI 0.16-0.38). Il test si basa sullo stiramento dei nervi della colonna vertebrale
Test del sollevamento delle gambe dritte incrociate (test Lasègue incrociato):
Un test per il contenimento e l’esclusione della radicolopatia lombare. Per il test di sollevamento delle gambe dritte incrociate la sensibilità raggruppata era di 0,29 (95% CI 0,24-0,34), la specificità raggruppata era di 0,88 (95% CI 0,86-0,90) (LOE 1A). Il test si basa sullo stiramento dei nervi della colonna vertebrale.
Test di stiramento del nervo femorale:
Per il test di stiramento del nervo femorale, il paziente giace prono con il ginocchio passivamente flesso alla coscia. Il test è positivo se il paziente avverte dolore nella parte anteriore della coscia. Questo test provoca un movimento verso il basso e leggermente laterale del nervo femorale, della sua radice nervosa e della radichetta intradurale.
Per diagnosticare la radicolopatia del livello vertebrale L4, il medico ha posto l’accento sul test di stiramento del nervo femorale, sul test di sollevamento della gamba dritta, sul riflesso del ginocchio, sulla perdita sensoriale nel dermatomo L4 e sulla potenza muscolare per la dorsiflessione della caviglia.
Per diagnosticare la radicolopatia L5, il medico si è concentrato sul test di sollevamento della gamba dritta, la perdita sensoriale nel dermatomo L5, e la potenza muscolare per l’abduzione dell’anca, la dorsiflessione della caviglia, l’eversione della caviglia e l’estensione dell’alluce.
Per la radicolopatia S1 il medico ha sottolineato il test di sollevamento della gamba dritta, il riflesso della caviglia, la perdita sensoriale nel dermatoma S1 e la potenza muscolare per l’estensione dell’anca, la flessione del ginocchio, la plantarizzazione della caviglia e l’eversione della caviglia.
Gestione medica
Il trattamento varia a seconda dell’eziologia e della gravità dei sintomi.
La gestione conservativa dei sintomi è generalmente considerata la prima linea.
- I farmaci sono usati per gestire i sintomi del dolore, compresi i FANS, l’acetaminofene e, in casi gravi, gli oppiacei. I sintomi radicolari sono spesso trattati con agenti neurolettici. Gli steroidi sistemici sono spesso prescritti per la lombalgia acuta, anche se ci sono prove limitate a sostegno del suo uso. Anche gli interventi non farmacologici sono spesso utilizzati.
- Terapia fisica, agopuntura, manipolazione chiropratica e trazione sono tutti comunemente usati nel trattamento della radicolopatia lombosacrale. Da notare che i dati a sostegno dell’uso di queste modalità di trattamento sono equivoci.
- Anche le tecniche interventistiche sono comunemente usate e includono iniezioni di steroidi epidurali e decompressione discale percutanea. Nei casi refrattari, la decompressione chirurgica e la fusione spinale possono essere eseguite.
Il consenso internazionale dice che nelle prime 6-8 settimane, il trattamento conservativo è indicato. L’intervento chirurgico dovrebbe essere proposto solo se i disturbi rimangono presenti per almeno 6 settimane dopo un trattamento conservativo. . Dalla ricerca, la maggior parte dei pazienti con radicolopatia risponde bene a questo trattamento conservativo, e i sintomi spesso migliorano entro sei settimane a tre mesi.
Risultati dello studio
- Uno studio del 2016 ha rivelato che l’uso appropriato di EI (= iniezioni epidurali) per trattare la sciatica potrebbe migliorare significativamente il punteggio del dolore e il punteggio della disabilità funzionale portando ad una diminuzione del tasso chirurgico.
- Uno studio che valuta l’effetto dei farmaci antinfiammatori non steroidei, o inibitori Cox-2 ha riportato che i farmaci hanno un effetto significativo sul dolore radicolare acuto rispetto al placebo. Ma altri studi dicono che non ci sono effetti positivi sul dolore radicolare lombare.
- Studi sull’effetto dell’agopuntura in persone con dolore radicolare lombare acuto hanno trovato un effetto positivo sull’intensità del dolore e sulla soglia del dolore.
- Tra i pazienti con radicolopatia lombare acuta, gli steroidi orali (prednisone) li alleviano dal dolore e migliorano la funzione.
- Un altro studio ha concluso: a breve termine non ci sono prove a favore della trazione rispetto alla finta trazione o ad altri trattamenti conservativi; a breve termine non ci sono prove a favore della terapia fisica rispetto al trattamento inattivo (riposo a letto), altri trattamenti conservativi o la chirurgia; a breve termine, non ci sono prove a favore della manipolazione rispetto ad altri trattamenti conservativi o la chemonucleolisi.
Chirurgico
L’intervento chirurgico per la sciatica è chiamato discectomia e si concentra sulla rimozione dell’ernia del disco ed eventualmente di una parte del disco. La fusione spinale è un’altra opzione. Oltre alla discectomia semplice e alla fusione spinale, ci sono altri 3 trattamenti chirurgici che possono essere applicati nei pazienti con ernia del disco: 1) chemonucleolisi 2) discectomia percutanea 3) microdiscectomia.
- Il 90% di tutti i pazienti che sono stati operati per ernia del disco lombare sono stati sottoposti solo a discectomia, anche se il numero di procedure di fusione spinale è notevolmente aumentato.
- Il tasso di complicanze della discectomia semplice è riportato a meno dell’1%.
Gestione della terapia fisica

Il problema principale è che il nervo è pizzicato nel forame intervertebrale.
- In una fase acuta, c’è una moderata evidenza per la manipolazione spinale per un sollievo sintomatico.
- Per la radicolopatia lombare cronica, sono state trovate solo prove di basso livello per le manipolazioni Poiché il dolore è dovuto a un restringimento del forame intervertebrale, anche la normale trazione della colonna vertebrale inferiore allevierà il dolore
Oltre ad alleviare il dolore, il paziente ha anche bisogno di un allenamento muscolare, una stabilizzazione più specifica.
- Gli esercizi di Pilates non lavorano solo per la stabilizzazione ma anche per la consapevolezza del corpo. Un esercizio che è noto per alleviare il dolore nella parte bassa della schiena è l’esercizio McKenzie. L’obiettivo principale della terapia è ridurre il dolore. La prima cosa che il paziente deve imparare è la consapevolezza del suo corpo (scuola della schiena) riduce il dolore.
- La terapia fisica può includere lievi modalità di stretching e sollievo dal dolore, esercizio di condizionamento e programma ergonomico. Un programma di riabilitazione completo include l’allenamento posturale, la riattivazione dei muscoli, la correzione dei deficit di flessibilità e forza, e la successiva progressione verso esercizi funzionali.

La terapia fisica è spesso il trattamento di prima linea. Tuttavia, fino ad ora, il valore probatorio per questo manca..
- In uno studio randomizzato, hanno voluto dimostrare quale fosse l’effetto dopo un programma di riabilitazione di 52 settimane; prima la terapia di esercizio in combinazione con la terapia conservativa e d’altra parte solo il trattamento conservativo. (79% contro 56% di Effetto Globale Percepito, rispettivamente). Una revisione sistematica ha concluso che la trazione e la terapia di esercizio sono efficaci.
- Un’evidenza moderata favorisce gli esercizi di stabilizzazione rispetto a nessun trattamento, la manipolazione rispetto alla manipolazione finta, e l’aggiunta della trazione meccanica ai farmaci e all’elettroterapia. Non ci sono state differenze tra trazione, laser e ultrasuoni.
Quando un paziente si lamenta dell’instabilità, la stabilità del nucleo è molto importante. L’esercizio di stabilizzazione del nucleo (CSE) con la tecnica di trazione addominale (ADIM) è comunemente usato. Questi esercizi attivano i muscoli addominali profondi con un’attività minima dei muscoli superficiali.
Esercizi di stabilizzazione del nucleo
Allenamento isolato del trasverso addominale e del multifido lombare
1. Allenare l’attivazione del muscolo trasverso dell’addome in posizione prona sdraiata senza movimenti spinali e pelvici per 10 secondi con dieci ripetizioni. Mantenere la respirazione normale. Si tira delicatamente la parete addominale anteriore inferiore sotto il livello dell’ombelico (manovra di trazione addominale) con contrazione supplementare dei muscoli del pavimento pelvico, si controlla la respirazione normalmente, e non si hanno movimenti della spina dorsale e del bacino mentre si è sdraiati proni su un divano con un piccolo cuscino posto sotto le caviglie. Allenate l’attivazione del muscolo multifido lombare in posizione seduta eretta. Sollevate il braccio controlaterale mentre eseguite la manovra di trazione addominale in posizione seduta su una sedia.
Attività leggere di allenamento integrato del trasverso addominale e del multifido lombare
2. Esegui la co-contrazione del trasverso addominale e del multifido lombare mentre sei seduto su una sedia. Si usano l’indice e il medio per palpare la contrazione del muscolo trasverso dell’addome e le due dita opposte per palpare la contrazione del muscolo multifido lombare. Questo esercizio progredisce da 10 a 60 secondi di co-contrazione per dieci ripetizioni.
Allena la co-contrazione di questi muscoli con il tronco avanti e indietro mentre sei seduto su una sedia e mantieni la colonna lombare e il bacino in posizione neutra. Il secondo esercizio di questa settimana richiedeva 10 secondi di presa con dieci ripetizioni.
3. Eseguire la co-contrazione dei due muscoli in una posizione sdraiata storta con entrambe le anche a 45 gradi ed entrambe le ginocchia a 90 gradi. Poi abducete una gamba a 45 gradi di abduzione dell’anca e tenetela per 10 secondi.
Allena la co-contrazione di questi muscoli in una posizione sdraiata storta con entrambe le anche a 45 gradi ed entrambe le ginocchia a 90 gradi. Poi fate scivolare una gamba sola verso il basso fino a quando il ginocchio è dritto, mantenetelo per 10 secondi e poi fatelo scivolare di nuovo verso l’alto nella posizione di partenza.
4. Esegui la co-contrazione dei due muscoli mentre sei seduto su una tavola di equilibrio. Esegui la co-contrazione dei muscoli con il tronco in avanti, indietro e lateralmente mentre sei seduto su una tavola di equilibrio e mantieni la colonna lombare e il bacino in una posizione neutrale. Si esegue ogni posa per 10 secondi con dieci ripetizioni.
Allenamento integrato del trasverso addominale e del multifido lombare attività più pesanti
5. Eseguire la co-contrazione dei due muscoli mentre si sollevano i glutei da un divano da una posizione sdraiata storta fino a quando le spalle, i fianchi e le ginocchia sono dritti. Mantenete questa posizione per 10 secondi e poi riabbassate i glutei sul divano con dieci ripetizioni.
Allena la co-contrazione muscolare mentre sollevi i glutei da un divano da una posizione sdraiata storta con una gamba incrociata sulla gamba d’appoggio. Si sollevano i glutei dal divano fino a quando le spalle, i fianchi e le ginocchia sono dritti. Si sostiene questa posizione per 10 secondi e poi si riabbassano i glutei sul divano con dieci ripetizioni.
6. Eseguire la co-contrazione dei due muscoli sollevando una sola gamba da una posizione inginocchiata a quattro punti e mantenendo la schiena in posizione neutra. Sostenete questa posa per 10 secondi e poi riportate la gamba nella posizione di partenza con dieci ripetizioni.
Allena la co-contrazione muscolare mentre sollevi un braccio e una gamba alternata da una posizione inginocchiata a quattro punti e mantenendo la schiena in posizione neutra. Sostenete questa posa per 10 secondi e poi tornate alla posizione di partenza con dieci ripetizioni.
7. Eseguire la co-contrazione dei due muscoli in posizione eretta mentre una mini palla è dietro la schiena e contro il muro. Fletti l’anca e il ginocchio di una gamba a 90 gradi. Sostenete questa posa per 10 secondi e poi tornate alla posizione di partenza con dieci ripetizioni.
Allena la co-contrazione dei muscoli in posizione eretta con il movimento delle caviglie. Eseguire il movimento delle caviglie in direzione avanti-indietro mantenendo la colonna vertebrale lombare in posizione neutra. Sostenere questa posa per 10 secondi e poi tornare alla posizione di partenza con dieci ripetizioni.
Allenamento integrato del trasverso addominale e del multifido lombare nelle attività che aggravano il dolore
8-10. Eseguire la co-contrazione muscolare mentre si cammina a velocità normale, più veloce e più veloce per 5 minuti alle settimane 8, 9 e 10 rispettivamente. Inoltre, scegliere due attività aggravanti o compiti che si prevede possano causare dolore o instabilità ed eseguire la co-contrazione muscolare mentre si fanno queste attività o compiti senza avere dolore. Ogni attività o compito aggravante viene eseguito per 2,5 minuti.
- Iversen T, Solberg TK, Romner B, Wilsgaard T, Nygaard Ø, Brox JI, Ingebrigtsen T. Accuratezza dell’esame fisico per la radicolopatia lombare cronica. BMC disturbi muscoloscheletrici. 2013 Dec 1;14(1):206.
- 2.0 2.1 2.2 2.3 2.4 Alexander CE, Varacallo M. Radiculopatia lombosacrale. InStatPearls 2019 Mar 23. StatPearls Publishing. Disponibile da: https://www.ncbi.nlm.nih.gov/books/NBK430837/ (ultimo accesso 23.1.2020)
- Physeo Radicolopatia lombare Disponibile da:https://www.youtube.com/watch?v=bQ3E-OPsN60 (ultimo accesso 23.1.2020)
- 4.0 4.1 4.2 4.3 4.4 Bogduk N. Sulle definizioni e la fisiologia del mal di schiena, dolore riferito e dolore radicolare. Dolore. 2009 Dec 1;147(1):17-9.
- 5.0 5.1 5.2 5.3 5.4 5.5 5.6 Murphy DR, Hurwitz EL, Gerrard JK, Clary R. Modelli di dolore e descrizioni in pazienti con dolore radicolare: Il dolore segue necessariamente un dermatomo specifico? Chiropratica & Osteopatia. 2009 Dec 1;17(1):9.
- Randall Wright MD, Steven B. Inbody MD, in Neurology Secrets (Fifth Edition), 2010Radiculopathy and Degenerative Spine Disease Disponibile da: ☀https://www.sciencedirect.com/topics/neuroscience/lumbar-nerves (ultimo accesso 23.1.2020)
- 7.00 7.01 7.02 7.03 7.04 7.05 7.06 7.07 7.08 7.09 7.10 7.11 7.12 7.13 7.14 7.15 7.16 7.17 7.18 7.19 Coster S, De Bruijn SF, Tavy DL. Valore diagnostico di storia, esame fisico ed elettromiografia ad ago nella diagnosi di radicolopatia lombosacrale. Giornale di neurologia. 2010 Mar 1;257(3):332-7.
- 8.0 8.1 8.2 8.3 8.4 8.5 8.6 Tarulli AW, Raynor EM. Radicolopatia lombosacrale. Cliniche neurologiche. 2007 May 1;25(2):387-405.
- 9.0 9.1 9.2 9.3 9.4 9.5 Kennedy DJ, Noh MY. Il ruolo della stabilizzazione del nucleo nella radicolopatia lombosacrale. Medicina fisica e clinica di riabilitazione. 2011 Feb 1;22(1):91-103.
- 10.0 10.1 10.2 10.3 Keith L. Moore et al.; Clinically oriented anatomia settima edizione; Wolters Kluwer; p 556-632; 2014
- 11.0 11.1 11.2 11.3 11.4 11.5 11.6 Valentyn Serdyuk; Scoliosi e sindrome del dolore spinale: nuova comprensione della loro origine e modi di trattamento di successo; Byword libri; p47; 2014
- 12.0 12.1 Winnie AP, Ramamurthy S, Durrani Z. La tecnica paravascolare inguinale di anestesia del plesso lombare: il “blocco 3-in-1”. Anesthesia & Analgesia. 1973 Nov 1;52(6):989-96.
- 13.0 13.1 13.2 13.3 13.4 13.5 Vloka JD, Hadžic A, April E, Thys DM. La divisione del nervo sciatico nella fossa poplitea: implicazioni anatomiche per il blocco del nervo popliteo. Anesthesia & Analgesia. 2001 Jan 1;92(1):215-7.
- Video dell’esame clinico. TStraight leg raise test – segno di Lasegue. Disponibile da: http://www.youtube.com/watch?v=JmvGHszR_X4
- John Gibbons. Come testare il nervo femorale (plesso lombare L2,3,4) o Lasegue inverso. Disponibile da: http://www.youtube.com/watch?v=cN0uou-nZH8
- 16.0 16.1 Farny J, Drolet P, Girard M. Anatomia dell’approccio posteriore al blocco del plesso lombare. Giornale canadese di anestesia. 1994 Jun 1;41(6):480-5.
- Kennedy DJ et al. Il ruolo della stabilizzazione del nucleo nella radicolopatia lombosacrale. Phys Med Rehabil Clin N Am. 2011 Feb