Foto di JAFAR AHMED su Unsplash
Patofisiologia della perforazione intestinale
Le persone che subiscono un trauma addominale violento possono sviluppare una perforazione gastrica o gastrointestinale. Se lo stomaco è sano, cioè privo di batteri e microrganismi, il paziente molto probabilmente riacquisterà la normale funzione gastrica senza alcun aumento del rischio di peritonite batterica. I pazienti con un problema gastrico preesistente come la malattia dell’ulcera peptica sono a rischio di contaminazione peritoneale dopo una perforazione gastrica.
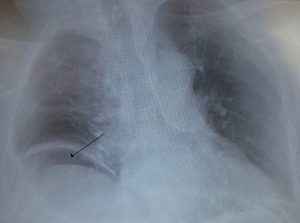
Immagine : “Aria libera sotto l’emidiaframma destro da un intestino perforato.” Licenza: Public Domain
La perdita del contenuto acido gastrico, o la fuoriuscita del contenuto intestinale, nella cavità peritoneale provoca una profonda peritonite chimica. Se la perdita non è chiusa e le particelle di cibo hanno accesso alla cavità peritoneale, si può sviluppare una peritonite batterica secondaria. Lo scenario clinico del dolore addominale dovuto alla peritonite chimica, seguito da ore di assenza di sintomi, e poi seguito dalla ricomparsa dei sintomi è suggestivo della peritonite batterica.
Le perforazioni della parte distale dell’intestino tenue mettono il paziente ad un rischio aumentato di peritonite batterica. I microrganismi più comunemente coinvolti sono Escherichia coli e Bacteroides fragilis. La perforazione della parte prossimale dell’intestino tenue, cioè il duodeno, è improbabile che sia associata a peritonite batterica.
Eziologia della perforazione intestinale
Le cause della rottura dei visceri possono essere riassunte nei seguenti punti:
Ferimento penetrante al torace inferiore o all’addome superiore. L’intestino tenue è il viscere intra-addominale più comunemente ferito nelle lesioni penetranti. Il trauma contundente allo stomaco può causare la rottura gastrica. Il trauma contundente è più comunemente riscontrato negli incidenti automobilistici. L’ingestione di aspirina, altri farmaci antinfiammatori non steroidei e steroidi può causare un’ulcera acuta e provocare una perforazione gastrica. La prescrizione di farmaci antinfiammatori non steroidei in pazienti anziani con diverticolite dovrebbe essere sconsigliata a causa dell’aumentato rischio di perforazione del colon.
La malattia dell’ulcera peptica, l’appendicite acuta, la diverticolite acuta e un diverticolo di Meckel infiammato possono tutti causare una perforazione intestinale contenuta. Le perforazioni contenute si formano a causa della posizione retroperitoneale e sviluppano una massa infiammatoria murata o un ascesso con una presentazione clinica meno drammatica.
Le lesioni iatrogene all’intestino con la colonscopia o la colangiopancreatografia retrograda endoscopica (ERCP) sono anche possibili cause di perforazione intestinale. Raramente, le cause iatrogene includono la laparotomia, specialmente la colecistectomia, e la liposuzione addominale. Anche le lesioni ischemiche dell’intestino e le malattie infiammatorie intestinali possono essere complicate da una perforazione intestinale.
Malignità, linfoma e carcinoma metastatico all’intestino possono presentare una perforazione intestinale. Il trattamento dei tumori maligni con i nuovi agenti chemioterapici e biologici ha anche visto aumentare l’incidenza della perforazione intestinale. I tumori colorettali che sono trattati con stenting colorettale hanno anche un alto rischio di perforazioni coloniche.
Cause infettive come citomegalovirus, salmonella, Tropheryma whipplei, tubercolosi/HIV coinfezione, istoplasmosi, amebiasi, e infestazioni da verme rotante possono anche causare perforazioni intestinali. La perforazione stercoraria si verifica di solito negli anziani con costipazione cronica e causa perforazioni del colon a causa della pressione diretta di un fecaloma sul colon.
Epidemiologia della perforazione intestinale
L’incidenza stimata della perforazione intestinale dopo un trauma addominale contundente nei bambini è stimata intorno all’1-7%. Negli adulti, la malattia dell’ulcera peptica sta diventando una causa meno frequente di perforazione intestinale dopo l’uso diffuso degli inibitori della pompa protonica. Fino a un terzo delle perforazioni gastriche sono dovute al carcinoma gastrico.
Fino al 15% dei pazienti con diverticolite acuta dovrebbe sviluppare una perforazione intestinale libera. Il tasso di mortalità nei pazienti con perforazione intestinale nella diverticolite acuta può raggiungere il 40%. Le perforazioni dovute alla ERCP si verificano nell’1% dei pazienti.
La prognosi nei pazienti con perforazione intestinale è peggiore nei pazienti con malnutrizione, età avanzata, presenza di malattie croniche e comparsa di complicazioni.
Nei paesi industrializzati, l’ostruzione intestinale e le malattie infiammatorie intestinali causano comunemente perforazioni intestinali non traumatiche. D’altra parte, le cause infettive sono comunemente riportate nei paesi in via di sviluppo.
Presentazione clinica della perforazione intestinale
Un paziente con una storia di ferite addominali penetranti o traumi contundenti al torace o all’addome inferiore potrebbe presentare una perforazione intestinale. L’aspirina, l’uso di farmaci antinfiammatori non steroidei o l’ingestione di steroidi sono fattori di rischio comuni per la perforazione gastrica e bisogna informarsi su di essi nella storia dei farmaci. La storia della malattia dell’ulcera peptica o della colite ulcerosa deve essere esplorata.
Un paziente con perforazione intestinale si presenta con dolore addominale, vomito e singhiozzo. La storia di procedure endoscopiche come la colonscopia deve essere esplorata.
L’aspetto generale del paziente, i segni vitali e lo stato emodinamico devono essere valutati. Il polso e la pressione sanguigna devono essere presi in ogni paziente che si sospetta abbia una perforazione intestinale.
Segni di lesioni addominali come abrasioni o ecchimosi devono essere documentati. Respirazione superficiale, distensione addominale e scolorimento sono possibili segni di perforazione dei visceri. Se si sviluppa la peritonite, i suoni intestinali potrebbero essere assenti.
L’analisi diagnostica per la perforazione intestinale
I test di laboratorio tra cui un conteggio completo del sangue potrebbero rivelare leucocitosi. Le emocolture sono indicate se c’è il sospetto di una peritonite batterica. I test di funzionalità epatica e renale sono utili per valutare la gravità della sindrome da risposta infiammatoria sistemica nel paziente a causa della sepsi o della peritonite.
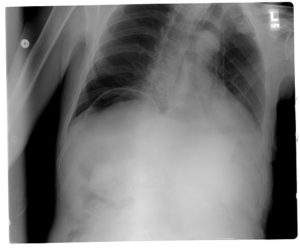
Immagine: “Pneumoperitoneo radiografia del torace” di Bill Rhodes da Asheville. Licenza: CC BY 2.0
La radiografia del torace è l’indagine di prima linea nei pazienti con sospetto di viscere perforate. Il gas libero può essere dimostrato fino a due terzi dei casi di perforazione gastrica. I pazienti che presentano un dolore addominale superiore ma nessun pneumoperitoneo su una radiografia del torace eretta potrebbero ancora avere uno stomaco perforato. Ulteriori studi di imaging sono necessari per escludere adeguatamente la diagnosi di perforazione gastrica in tali pazienti.
L’ultrasonografia può anche essere usata per localizzare la raccolta di gas legata alla perforazione intestinale. La valutazione ultrasonografica dell’addome può anche aiutare nella visualizzazione di altri organi intra-addominali e pelvici.
La tomografia computerizzata dell’addome è utile per localizzare il lato della perforazione. Esse possono mostrare cambiamenti precoci dei tessuti molli infiammatori pericolosi dovuti alla formazione di un ascesso focale dopo la perforazione in pazienti con diverticolite. La TAC può localizzare con precisione il sito di una perforazione gastrointestinale nella maggior parte dei casi ed escludere mimici come pneumotorace, pneumomediastino e aria venosa.
La laparoscopia può essere diagnostica e terapeutica nei casi di perforazione intestinale. Infatti, in qualsiasi paziente con dolore addominale acuto senza una causa apparente, potrebbe essere ragionevole eseguire una laparoscopia esplorativa soprattutto se le condizioni del paziente sono gravi.
Il lavaggio peritoneale in un paziente con storia di trauma addominale contundente potrebbe rivelare sangue o materiale purulento, entrambi i quali sono indicazioni per un’esplorazione chirurgica precoce.
Trattamento della perforazione intestinale
Il trattamento della perforazione intestinale può essere classificato in terapia medica e chirurgica. La terapia medica di emergenza comprende la fluidoterapia endovenosa, non dare nulla per bocca, e la somministrazione di antibiotici per via endovenosa.
Il metronidazolo è di solito usato in combinazione con un aminoglicoside per una copertura ottimale di gram-negativi e anaerobi. La gentamicina è l’aminoglicoside di scelta in questo caso.
La terapia chirurgica mira a correggere il problema anatomico sottostante “chiusura della perforazione”, fermare o correggere la causa della peritonite, e rimuovere qualsiasi materiale estraneo dalla cavità peritoneale. L’intervento chirurgico in pazienti con perforazione intestinale potrebbe essere complicato da una guarigione della ferita compromessa in caso di malnutrizione, sepsi, uremia o storia di immunosoppressione. Molte perforazioni iatrogene possono essere gestite in modo sicuro con l’applicazione di una clip endoscopica.
Studiare per la scuola medica e gli esami con Lecturio.
- USMLE Step 1
- USMLE Step 2
- COMLEX Level 1
- COMLEX Livello 2
- ENARM
- NEET