Bien que la dystrophie de la membrane basale épithéliale ne soit pas difficile à diagnostiquer, décider du traitement approprié pour les cas qui le justifient peut être un défi. Dans cet article, des experts de la cornée passent en revue leurs approches pour gérer ces cas, et comment le type et la gravité des symptômes jouent dans leur processus de décision.
Quand traiter
La plupart des patients atteints de dystrophie de la membrane basale épithéliale ne ressentent pas de douleur ou de symptômes visuels et ne nécessitent pas de traitement, mais certains cas nécessiteront votre intervention. Les symptômes vont de l’érosion cornéenne à la douleur et à la diplopie, indiquent les chirurgiens.
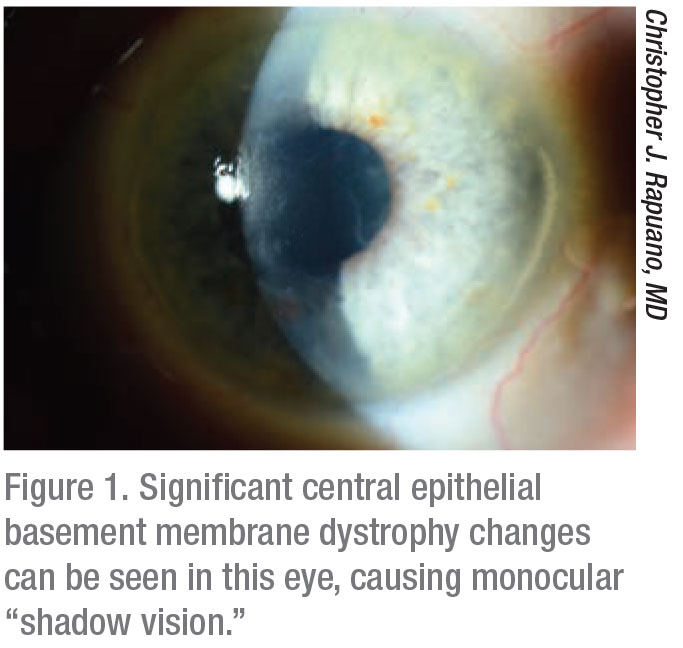
« La dystrophie de la membrane basale épithéliale peut se manifester par quelques symptômes différents », explique Raymond Stein, MD, de Toronto. « Elle peut interférer avec la vision lorsque la membrane basale épithéliale anormale apparaît au-dessus de la pupille. L’autre symptôme, probablement plus courant, est que les patients peuvent présenter des érosions cornéennes récurrentes au cours desquelles les cellules épithéliales se détachent de la cornée, provoquant une douleur intense. »
Christopher J. Rapuano, MD, chef du service de cornée du Wills Eye Hospital à Philadelphie, est d’accord. « Les patients présentant ces deux principaux symptômes se plaignent souvent d’une mauvaise vision ou d’une « double vision » », note-t-il. Les irrégularités peuvent provoquer ce que j’appelle une « vision d’ombre », car les patients voient une image avec une ombre à côté d’elle, par opposition à deux images également distinctes ». Outre les symptômes visuels, cette affection peut également provoquer des érosions récurrentes. La douleur due au décollement irrégulier de l’épithélium se manifeste généralement la nuit ou au réveil le matin. En effet, la dystrophie de la membrane basale épithéliale fait que la couche épithéliale n’adhère pas correctement. Cela peut être douloureux pendant quelques secondes seulement après le réveil ou provoquer une grosse éraflure sur la cornée qui peut être douloureuse pendant des jours. »
Michael B. Raizman, MD, qui exerce à Boston, affirme qu’il existe une troisième raison de traiter. « Je traite également lorsque la dystrophie de la membrane basale affecte ma capacité à calculer la puissance d’implantation d’une lentille avant la chirurgie », ajoute-t-il.
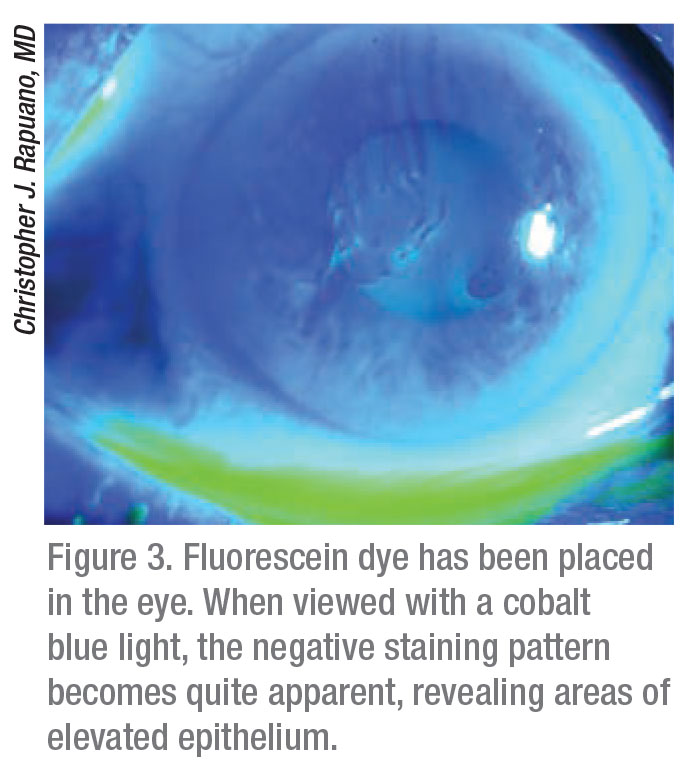
Le Dr Rapuano ajoute que de nombreux patients présentent une dystrophie de la membrane basale épithéliale asymptomatique dans la périphérie cornéenne. « S’ils ne présentent pas d’épisodes douloureux, il n’est pas nécessaire de faire quoi que ce soit », dit-il. « Mais, dès qu’ils présentent des symptômes visuels ou des érosions récurrentes, alors il faut aller chercher la maladie. L’une des façons de procéder est d’instiller de la fluorescéine et de rechercher une coloration négative, c’est-à-dire d’introduire la fluorescéine et de regarder avec une lumière bleu cobalt pour voir où la légère bosse soulève l’épithélium de la cornée, et le colorant jaune est en quelque sorte retiré de ces zones. Cela met en évidence le problème de dystrophie de la membrane basale épithéliale. Si vous suspectez un problème de dystrophie de la membrane basale épithéliale, mais que vous ne pouvez pas vraiment le voir, je vous suggère de mettre de la fluorescéine et de rechercher une coloration négative. S’il y a une coloration négative dans l’axe visuel, alors cela pourrait causer des symptômes visuels. S’il y a une coloration négative chez un patient présentant des érosions récurrentes, alors cela pourrait être une zone où il y a eu une érosion récente », dit-il.
Comment traiter
Les plaintes visuelles peuvent être traitées médicalement ou en retirant la partie affectée de l’épithélium.
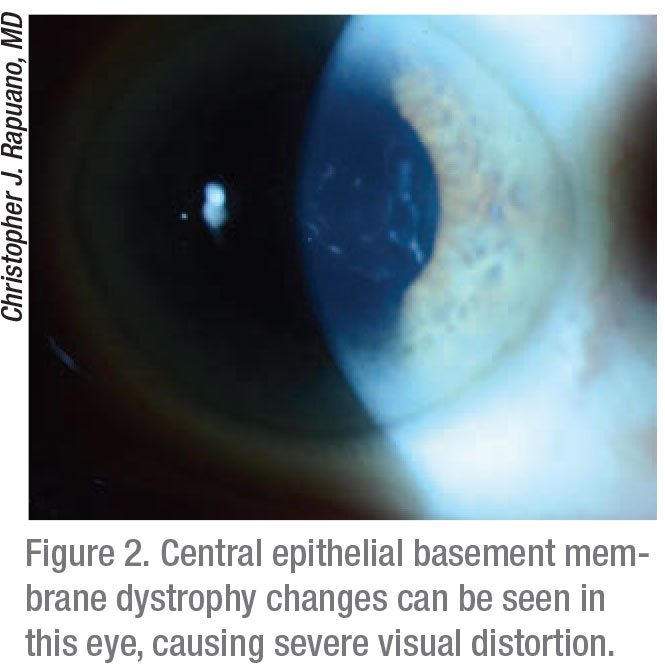
Le Dr Rapuano est d’accord. « Si la vision est irrégulière à cause d’une cornée ‘grumeleuse et bosselée’ en plein centre, vous pouvez essayer la lubrification, qui ne fait généralement pas grand-chose », dit-il. « En fait, il faut l’enlever. Vous pouvez effectuer un simple débridement épithélial, qui consiste à gratter tout l’épithélium détaché. Cela fonctionne généralement bien. Parfois, une membrane basale irrégulière microscopique est laissée sous l’épithélium, et si vous voulez l’enlever, vous pouvez utiliser une fraise diamantée. En général, je retire l’épithélium, puis je ponce doucement la cornée pendant cinq à dix secondes. Cela permet d’éliminer toute partie de la membrane basale microscopique qui est présente. Ensuite, je traite le patient avec une lentille de contact souple bandée, des gouttes antibiotiques, une lubrification, des poches de glace pour la douleur et des analgésiques, qui peuvent inclure des narcotiques. Ensuite, je vois les patients le lendemain, puis quelques jours plus tard. En général, j’enlève la lentille de contact le quatrième ou le cinquième jour, et le défaut épithélial est guéri. Le Dr Raizman utilise une lame ronde, une spatule, une fraise diamantée ou un laser excimer pour enlever l’épithélium jusqu’à la couche de Bowman. « Si j’enlève l’épithélium pour améliorer la qualité de la vision ou pour créer une cornée plus lisse afin de permettre des lectures kératométriques plus précises avant la chirurgie, je préfère utiliser une lame métallique ronde, et je gratte l’épithélium sans affecter la couche de Bowman », explique-t-il. « Je retire généralement entre 5 et 7 mm de l’épithélium au centre. J’enlève un peu plus lorsque je le fais pour des calculs de lentilles, car le milieu de la périphérie peut affecter mes lectures kératométriques. Si je le fais simplement pour permettre au patient de mieux voir, alors, en fonction de la taille de sa pupille, je peux parfois m’en sortir en retirant seulement 4 ou 5 mm au centre. En outre, la dystrophie de la membrane basale est parfois associée à des nodules de Salzmann, qui se trouvent dans la périphérie moyenne ou même la périphérie, et bien que les nodules soient hors de l’axe visuel, ils peuvent perturber le film lacrymal et affecter la vision ou la mesure kératométrique. Je dois donc parfois enlever aussi les nodules qui sont plus périphériques. Je les enlève aussi avec la lame. »
Pour les patients souffrant d’érosions cornéennes récurrentes, le Dr Stein dit qu’il essaie d’abord une prise en charge médicale. » Typiquement, nous utilisons des solutions salines hypertoniques « , explique-t-il. « Par exemple, j’utilise un médicament appelé Muro 128 (Bausch + Lomb), qui existe sous forme de gouttes et de pommade. Il aspire l’eau de l’épithélium et diminue le gonflement épithélial, ce qui entraîne une diminution des érosions cornéennes. C’est le pilier du traitement. »
Malheureusement, de nombreux patients ont des érosions cornéennes récurrentes qui commencent à interférer avec leurs activités quotidiennes. « C’est une chose d’avoir une érosion une fois tous les six mois, mais si les érosions se produisent un certain nombre de fois chaque mois et que la douleur est persistante pendant 15 à 30 minutes ou plus, alors les patients ont besoin d’un traitement supplémentaire, qui est généralement une kératectomie superficielle », explique le Dr Stein. « En salle d’opération, avec un spéculum de paupière en place, sous anesthésie topique, j’utilise une lance Merocel et je touche simplement l’épithélium. S’il est lâche, il se détache très facilement. Si l’épithélium est normal, il est assez adhérent. Nous enlevons essentiellement l’épithélium qui est vraiment lâche, et nous utilisons souvent un polisseur diamanté pour polir la surface de la couche de Bowman. Cette procédure très rapide est suivie de l’instillation d’une goutte antibiotique et d’une goutte non stéroïdienne, puis de l’adaptation au patient d’une lentille de contact souple bandée, que nous gardons en place généralement pendant quelques semaines. Avec ce traitement, la probabilité de succès permanent est très élevée. Nous avons constaté qu’environ 85 % des patients ne présentent plus d’érosions récurrentes après ce traitement. Les 15 pour cent restants pourraient encore avoir des érosions, mais, dans la plupart des cas, elles sont moins graves et moins fréquentes. »
Pour les érosions cornéennes récurrentes, le Dr Raizman essaie aussi d’abord un simple débridement. « Cependant, d’après mon expérience, cela n’est efficace que dans environ 50 % des cas », dit-il. « J’aime la ponction stromale antérieure pour les érosions si les érosions récurrentes sont hors de l’axe visuel. Je préfère ne pas faire de ponction dans l’axe visuel car la ponction crée des cicatrices qui peuvent être permanentes. Bien que ces cicatrices ne soient pas souvent visuellement significatives, elles peuvent l’être. Comme les résultats sont imprévisibles, s’il y a des érosions dans l’axe visuel, je préfère utiliser une fraise diamantée ou un laser excimer pour les traiter. Je pense que le laser excimer est plus sûr car il permet une élimination plus contrôlée de la couche de Bowman et une élimination plus uniforme. L’inconvénient, c’est que le laser est plus cher et que l’assurance ne le prend généralement pas en charge, donc les patients doivent payer de leur poche ; il y a un coût pour le chirurgien pour utiliser le laser qui doit être répercuté sur le patient.
« La fraise diamantée est peu coûteuse, simple et facile à utiliser en cabinet », poursuit le Dr Raizman. « Cependant, si la fraise est utilisée de manière trop agressive, vous pouvez enlever plus de couche de Bowman dans certaines zones que d’autres ou même enlever un peu de stroma, et cela peut créer un astigmatisme irrégulier et affecter parfois la vision du patient. Mais je dois souligner que la fraise est assez pratique, et il n’est pas difficile de l’utiliser en toute sécurité, donc c’est souvent un bon choix pour les chirurgiens qui n’ont pas accès au laser excimer ou pour les patients qui ne peuvent pas se le permettre. »
Le Dr Raizman ajoute que si le débridement est efficace à environ 50 % dans ces cas, le laser excimer est efficace à 90 à 95 % pour résoudre les érosions récurrentes en un seul traitement. « Je n’ai pas personnellement assez d’expérience avec la fraise diamantée, mais d’après la littérature médicale, elle est probablement aussi efficace que le laser excimer », dit-il.
Pour les érosions récurrentes, le Dr Rapuano préfère un traitement par fraise diamantée. « Vous pouvez effectuer une kératectomie photothérapeutique au laser excimer, mais je ne le fais généralement pas », dit-il. « J’utilise habituellement la fraise diamantée, que je trouve aussi efficace que le laser excimer et beaucoup plus rapide, plus facile à programmer et moins coûteuse. Cependant, si vous avez des cicatrices sur la partie antérieure de la cornée en raison d’érosions multiples, alors vous pouvez faire une kératectomie photothérapeutique au laser excimer. Dans ce cas, j’enlève l’épithélium et ensuite, au lieu d’utiliser une fraise diamantée pour le polir, j’utilise le laser excimer. Ce qui est bien avec l’excimer, c’est qu’il va polir une grande zone de manière assez uniforme. »
Pearls
Selon le Dr Stein, les chirurgiens réfractifs devraient toujours être à la recherche d’une dystrophie de la membrane basale épithéliale. La plupart des patients atteints de cette affection sont asymptomatiques, mais elle peut avoir un impact significatif sur le résultat de la chirurgie réfractive. « Si les patients présentent une dystrophie de la membrane basale épithéliale, il vaut beaucoup mieux qu’ils subissent une PRK plutôt qu’un LASIK », dit-il. « S’ils ont un épithélium lâche qui n’est pas détecté et qu’ils subissent un LASIK, l’épithélium peut se détacher pendant l’intervention et la guérison peut être très retardée. Il est donc important d’écarter les cas de dystrophie de la membrane basale épithéliale chez les patients intéressés par une correction de la vue au laser. Souvent, le meilleur moyen est l’utilisation d’un colorant à base de fluorescéine et d’une lumière bleue à l’aide de la lampe à fente pour rechercher une rupture anormale dans les zones focales de la cornée. C’est très suggestif d’une dystrophie de la membrane basale épithéliale. » Il ajoute que tous les chirurgiens LASIK doivent s’enquérir des antécédents d’érosions cornéennes des patients.
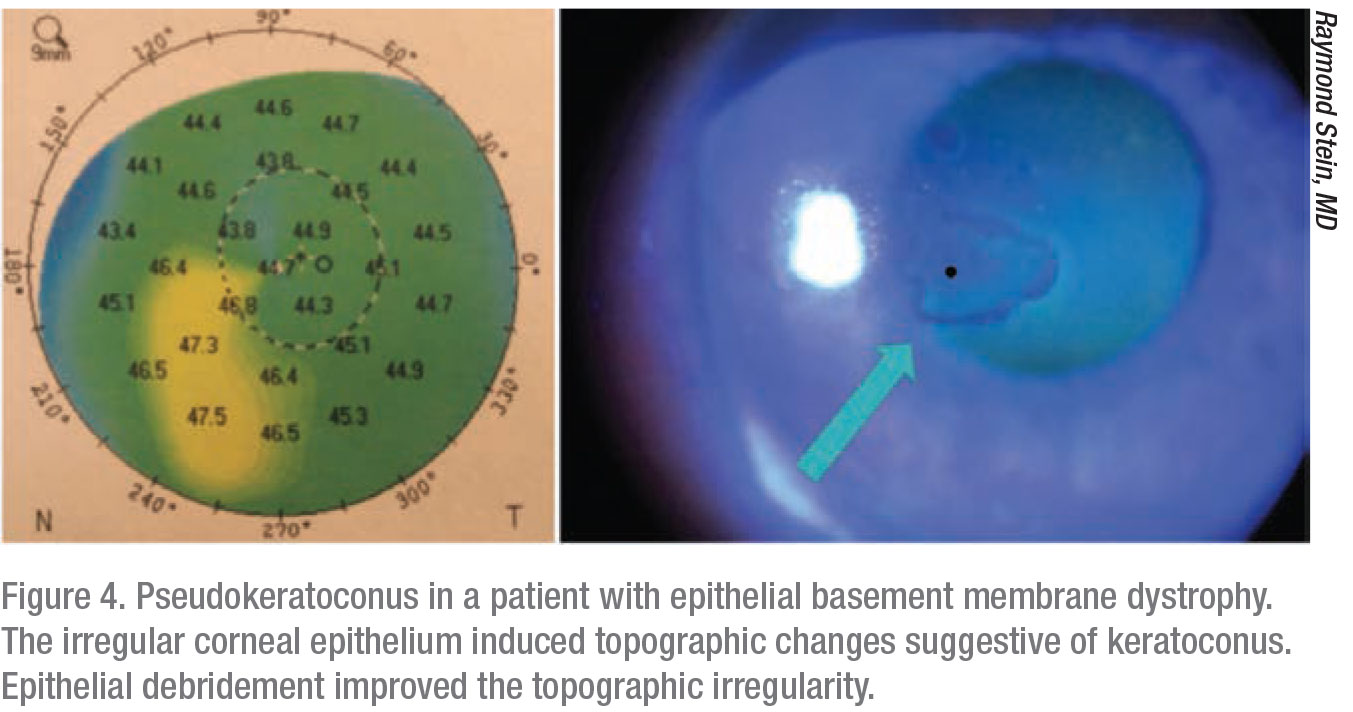
La dystrophie de la membrane basale épithéliale peut également imiter d’autres pathologies. » Ces patients peuvent présenter une fausse ectasie ou un pseudokératocône, et il est très important que le chirurgien identifie qu’il ne s’agit pas d’un kératocône ou d’une dégénérescence marginale pellucide, mais bien d’une dystrophie de la membrane basale épithéliale « , explique le Dr Stein, » et ils ne nécessitent pas de réticulation cornéenne. Le reste de la cornée est tout à fait normal, et ces patients n’ont pas besoin de raidissement cornéen. »
Le Dr Raizman ajoute qu’on lui envoie beaucoup de patients atteints de dystrophie de la membrane basale antérieure pour qu’ils soient traités avant la chirurgie de la cataracte, car les lectures kératométriques sont un peu irrégulières. « Ces patients disent souvent que cela ne les dérange pas vraiment de porter des lunettes après leur opération », dit-il. « Ils ne cherchent pas nécessairement à obtenir la meilleure vision non corrigée après une opération de la cataracte. Et dans ce cas, si la vision n’est pas affectée de manière significative par la dystrophie de la membrane basale, il n’y a pas vraiment de raison de procéder à un débridement avant le calcul des LIO. Mais pour les patients qui veulent la meilleure vision non corrigée possible et qui recherchent un résultat réfractif spécifique, ces patients doivent subir un débridement avant de mesurer la cornée. Ce que je veux dire, c’est que ce n’est pas obligatoire et qu’il n’est pas nécessaire de le faire pour tous les patients. Cela dépend des besoins postopératoires du patient. » REVUE
Aucun des médecins cités dans l’article n’a d’intérêt financier dans les produits ou procédures mentionnés.